
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Boala celiacă (enteropatia glutenică)
Expert medical al articolului
Ultima examinare: 12.07.2025
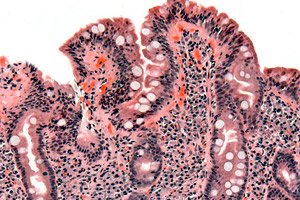
Boala celiacă (sprue non-tropical, enteropatie glutenică, boală celiacă) este o boală gastrointestinală mediată imunologic la persoanele predispuse genetic, caracterizată prin intoleranță la gluten, inflamația membranei mucoase și malabsorbție. Simptomele bolii celiace includ de obicei diaree și disconfort abdominal. Diagnosticul se face prin biopsie a intestinului subțire, care arată unele modificări nespecifice, inclusiv atrofie viloasă patologică, cu ameliorare care apare în cazul unei diete stricte fără gluten.
Sinonimele pentru termenul „enteropatie cu gluten sau sensibilă la gluten” sunt sprue celiacă, boala celiacă, boala celiacă a adultului, steatoree idiopatică, sprue non-tropicală. O serie de autori consideră termenul „sprue celiacă” mai potrivit. Mulți subliniază că definiția „enteropatiei cu gluten” este alternativă.
Ce cauzează boala celiacă?
Boala celiacă este o afecțiune ereditară cauzată de hipersensibilitate la fracțiunea de gliadină din gluten, o proteină găsită în grâu; proteine similare se găsesc în secară și orz. La persoanele sensibile genetic, celulele T sensibile la gluten se activează atunci când sunt prezentați factorii proteici derivați din gluten. Răspunsul inflamator are ca rezultat o atrofie viloasă caracteristică a mucoasei intestinului subțire.
Prevalența bolii variază de la aproximativ 1/150 în sud-vestul Irlandei până la 1/5000 în America de Nord. Boala celiacă apare la aproximativ 10-20% dintre rudele de gradul întâi. Raportul femei-bărbați este de 2:1. Boala apare cel mai adesea în copilărie, dar se poate dezvolta ulterior.
Simptomele bolii celiace
Nu există simptome specifice ale bolii celiace. Unii pacienți sunt asimptomatici sau prezintă doar simptome de deficit nutrițional. Alții pot avea simptome gastrointestinale semnificative.
În copilărie și în copilărie, boala celiacă se poate manifesta după adăugarea de cereale în dietă. Copilul prezintă tulburări de dezvoltare, apatie, anorexie, paloare, hipotonie generală, distensie abdominală și atrofie musculară. Scaunul este de obicei moale, abundent, de culoare argiloasă, cu un miros neplăcut. La copiii mai mari se observă de obicei anemie și tulburări de creștere.
La adulți, cele mai frecvente simptome ale bolii celiace sunt oboseala, slăbiciunea și anorexia. Diareea ușoară și intermitentă este uneori principalul simptom. Steatoreea este moderată până la severă (7-50 g grăsime/zi). Unii pacienți prezintă pierdere în greutate, dar este rar ca greutatea să fie sub normal. Acești pacienți prezintă de obicei anemie, glosită, stomatită angulară și ulcere aftoase. Deficiențele de vitamina D și calciu (de exemplu, osteomalacie, tulburări de formare osoasă, osteoporoză) sunt frecvente. Atât la bărbați, cât și la femei, fertilitatea poate fi redusă.
Aproximativ 10% au dermatită herpetiformă, o erupție papulo-veziculară severă cu mâncărime care afectează simetric suprafețele extensoare ale articulațiilor cotului și genunchiului, fesele, umerii și scalpul. Erupția poate fi cauzată de consumul de alimente bogate în gluten. Dezvoltarea bolii celiace este, de asemenea, asociată cu diabetul zaharat, bolile tiroidiene autoimune și sindromul Down.
Ce te deranjează?
Diagnosticul bolii celiace
Diagnosticul este suspectat atunci când modificările clinice și de laborator sugerează malabsorbție. Istoricul familial este un element important în diagnostic. Boala celiacă este suspectată la pacienții cu deficit de fier fără sângerări gastrointestinale evidente.
Confirmarea diagnosticului necesită o biopsie a intestinului subțire din duodenul descendent. Constatările morfologice includ absența sau reducerea vilozităților (atrofie viloasă), celule intraepiteliale mărite și hiperplazie a criptelor. Cu toate acestea, astfel de constatări pot fi observate și în sprue tropical, supraaglomerare bacteriană intestinală severă, enterită eozinofilă, intoleranță la lactoză și limfom.
Întrucât biopsia nu relevă modificări specifice, markerii serologici pot ajuta la stabilirea diagnosticului. Detectarea unei combinații de anticorpi antigliadină (AGAb) și anticorpi antiendomisiali (AEAb - un anticorp împotriva proteinei țesutului conjunctiv intestinal) are o valoare predictivă pozitivă și negativă de aproape 100%. Acești markeri pot fi utilizați și pentru screening-ul populațiilor cu o prevalență ridicată a spruei celiace, inclusiv rudele din prima generație ale pacienților afectați și pacienții cu boli care sunt frecvent asociate cu sprue celiac. În cazul oricărui test pozitiv, pacientul trebuie să fie supus unei biopsii diagnostice a intestinului subțire. Dacă ambele teste sunt negative, boala celiacă este puțin probabilă. Titrul acestor anticorpi scade odată cu respectarea unei diete fără gluten și, prin urmare, aceste teste sunt utile în monitorizarea respectării dietei.
Alte anomalii de laborator sunt adesea observate și trebuie investigate. Acestea includ anemia (anemia feriprivă la copii și anemia prin deficit de folat la adulți); scăderea nivelurilor de albumină, calciu, potasiu și sodiu; și creșterea fosfatazei alcaline și a timpului de protrombină.
Testele de malabsorbție nu sunt specifice pentru boala celiacă. Cu toate acestea, dacă testele sunt efectuate, rezultatele arată steatoree de până la 10-40 g/zi, test anormal la D-xiloză și (în boala ileală severă) test Schilling.
Ce trebuie să examinăm?
Ce teste sunt necesare?
Tratamentul bolii celiace
Tratamentul bolii celiace implică o dietă fără gluten (evitând alimentele care conțin grâu, secară sau orz). Glutenul este utilizat pe scară largă în alimente (de exemplu, supe gata preparate, sosuri, înghețată, hot dog), așa că pacienții au nevoie de o descriere detaliată a compoziției alimentelor pentru a evita glutenul. Pacientul trebuie să consulte un dietetician și să se alăture unui grup de suport pentru pacienții cu boală celiacă. Rezultatul după introducerea unei diete fără gluten este rapid, iar rezoluția simptomelor are loc în 1-2 săptămâni. Ingestia chiar și a unor cantități mici de alimente care conțin gluten poate duce la o exacerbare sau poate provoca o recidivă.
Biopsia intestinului subțire trebuie repetată la 3-4 luni după dieta fără gluten. Dacă modificările persistă, trebuie luate în considerare alte cauze ale atrofiei viloase (de exemplu, limfom). Dispariția simptomelor bolii celiace și îmbunătățirea morfologiei intestinului subțire sunt însoțite de o scădere a titrurilor AGAT și AEAt.
În funcție de deficit, trebuie prescrise vitamine, minerale și medicamente care stimulează hemoglobina. Cazurile ușoare nu necesită medicamente suplimentare, dar cazurile severe necesită terapie complexă. La adulți, tratamentul suplimentar include sulfat de fier 300 mg administrat oral, de una până la trei ori pe zi, folat 5-10 mg administrat oral, o dată pe zi, suplimente de calciu și orice complex multivitaminic standard. Uneori, în cazurile severe ale bolii la copii și detectarea inițială a acesteia (rareori la adulți), este necesar să se excludă aportul alimentar și nutriția parenterală.
Dacă o dietă fără gluten nu are niciun efect, trebuie luat în considerare un diagnostic eronat sau dezvoltarea unui stadiu refractar al bolii celiace. În acest ultim caz, administrarea de glucocorticoizi poate fi eficientă.
Care este prognosticul pentru boala celiacă?
Boala celiacă este fatală în 10-30% din cazuri, în absența respectării dietei. În cazul respectării dietei, mortalitatea este mai mică de 1%, în principal la adulții care inițial au avut o evoluție severă a bolii. Complicațiile bolii celiace includ sprue refractar, sprue colagenos și dezvoltarea limfoamelor intestinale. Limfoamele intestinale apar la 6-8% dintre pacienții cu boală celiacă, de obicei la pacienții cu vârsta peste 50 de ani. Riscul de creștere malignă a altor părți ale tractului gastrointestinal (de exemplu, carcinom al esofagului sau orofaringelui, adenocarcinom al intestinului subțire) crește. Respectarea unei diete fără gluten poate reduce semnificativ riscul de malignitate.


 [
[