
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Înroșirea gingiilor la adulți și copii
Expert medical al articolului
Ultima examinare: 12.07.2025
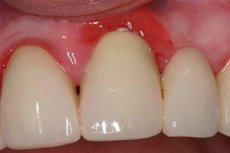
Roșeața gingiilor este destul de frecventă și însoțește majoritatea bolilor corpului nostru, ca să nu mai vorbim de cavitatea bucală. Atunci când apar infecții virale respiratorii acute, infecții ale organelor ORL, boli ale sistemului cardiovascular și ale tractului gastrointestinal, apare roșeața gingiilor. Și în fiecare caz în parte, mecanismul de formare a acestei roșeațe sau hiperemii este diferit. La fel ca în cavitatea bucală - pot apărea inflamații, traume, reacții alergice. Toate procesele atât din organism, cât și din cavitatea bucală sunt interconectate, așa că roșeața gingiilor trebuie luată în considerare nu numai local, ci și din punctul de vedere al legăturii cu organismul.
Este demn de remarcat faptul că, în copilărie, culoarea gingiilor are propriile caracteristici. La un copil, culoarea gingiilor variază de la roșu aprins la purpuriu deschis, iar această culoare este absolut fiziologică. Deși, atunci când apar boli ale membranei mucoase la sugari, întreaga cavitate bucală devine de o culoare roșu intens, cu bule sau placă albă, totul depinde de patologie.
Totuși, pentru a evita acest simptom și bolile asociate cu acesta, este important să înțelegem factorii de risc care pot duce la hiperemie gingivală. În primul rând, merită menționată sănătatea și igiena cavității bucale în general. În prezența dinților cariați, a unei igiene orale precare și a bolilor somatice generale, numărul agenților infecțioși crește, iar rezistența membranei mucoase din cavitatea bucală scade. Acești factori creează condiții pentru apariția bolilor și, în combinație cu cauzele - duc la apariția acestora. Prin urmare, vizitele regulate la dentist și o igienă bună pot reduce riscul de îmbolnăvire.
Cauze roșeața gingiei
Pentru a înțelege mai bine cauzele hiperemiei gingivale, este necesar să împărțim cauzele în mai multe grupuri.
Primul grup de motive care merită menționate sunt bolile inflamatorii ale gingiilor și parodontita. Acest grup este foarte extins, deoarece motivele care duc la apariția lor sunt cel mai adesea banale și simple. Vorbim despre o igienă orală precară, dezvoltarea unei cantități mari de placă dentară, care inițial provoacă inflamația gingiilor. Fără tratament, procesul se agravează, atașarea gingiei de dinte este afectată și apare parodontita. În cazul acestei boli, inflamația se extinde la țesutul parodontal (aparatul ligamentar al dintelui), apar secreții purulentă, resorbția osului care înconjoară dintele, mobilitatea dinților și, în cele din urmă, pierderea acestora. Conform statisticilor, hiperemia gingivală ca urmare a gingivitei și parodontitei reprezintă 69% din numărul total de cauze.
Traumatismele gingivale sunt una dintre cauzele frecvente ale roșeții gingivale. Factorii traumatici includ erupția dentară, intervențiile chirurgicale, traumatismele chimice, mecanice, de temperatură și alte tipuri. Orice traumatism poate fi acută sau cronică. Depinde de durata agentului traumatic. Dacă o persoană ia un pahar cu apă clocotită și îl bea, atunci un astfel de traumatism va fi considerat acut, iar dacă bea o băutură foarte fierbinte în fiecare zi timp de câteva săptămâni, atunci un astfel de traumatism va fi considerat cronic.
La apariția dinților, la orice vârstă, gingiile din această zonă devin roșii aprins. Acesta este un proces fiziologic însoțit de fenomene inflamatorii, inclusiv o schimbare a culorii gingiilor. Cel mai adesea, o astfel de roșeață dispare după câteva zile și nu provoacă prea mult disconfort.
După extracția unui dinte sau alte intervenții chirurgicale orale, membrana mucoasă din jurul plăgii devine roșie intensă. Din cauza traumei la nivelul marginii gingivale în timpul procedurii, apar durere și roșeață a gingiei.
Traumatismele chimice ale gingiei apar cu acizi, alcali și alte tipuri de substanțe care afectează agresiv țesutul gingival. Acestea pot apărea ca urmare a administrării greșite a unei soluții alcaline sau acide, precum și în timpul intervențiilor medicale. Leziunile termice sunt posibile la consumul de băuturi calde, crioterapie. Deteriorările mecanice apar la rănirea provocată de obiecte aspre și ascuțite, cum ar fi oasele sau marginile ascuțite ale dinților sau protezelor dentare. De asemenea, dacă există mai multe tipuri de proteze metalice în gură, poate apărea galvanismul, în care membrana mucoasă și gingiile devin roșii.
Unul dintre motivele înroșirii gingiilor este o reacție alergică. Aceasta este o categorie mare de boli care au un mecanism alergic de dezvoltare și includ alergii la medicamente până la boli precum pemfigusul acantolitic și lichenul plan. Cel mai adesea, alergiile sunt la anestezice, medicamente antibacteriene, materiale plastice pentru proteze și plăci.
Când chisturile devin purulente, cancerul gingival poate provoca și roșeață a gingiei. Până când chistul devine purulent, acesta poate crește complet asimptomatic și nu deranjează pe nimeni, dar dacă se întâmplă acest lucru, vor apărea durere și roșeață a gingiei.
Roșeața gingiilor însoțește adesea procedurile stomatologice și erorile medicale. Efectul acidului ortofosforic asupra gingiilor, diatermocoagularea, retracția gingiilor și multe alte lucruri cauzează adesea hiperemie gingivală. Prin urmare, nu ar trebui să credeți că, dacă gingiile se înroșesc după intervenția medicală, înseamnă că medicul a făcut ceva greșit. Există o serie de proceduri în care lezarea gingiilor este inevitabilă, iar dacă urmați recomandările medicului, această afecțiune va trece rapid.
Patogeneza
În bolile parodontale inflamatorii, cum ar fi gingivita și parodontita, roșeața gingiilor apare ca unul dintre primele simptome. Aceasta se produce ca urmare a impactului plăcii bacteriene asupra gingiilor, ceea ce duce la umflare, hiperemie, sângerare și durere. Dacă tratamentul stomatologic este efectuat în acest stadiu, în stadiul de gingivită, atunci gingiile pot fi restaurate în întregime. Cu toate acestea, dacă nu se intervine, poate apărea parodontita, o boală inflamator-distructivă în care infecția plăcii deteriorează atașamentul gingiei la dinte - epiteliul de atașament. După o astfel de deteriorare, agenții infecțioși se deplasează mai departe, adânc în spațiul parodontal de-a lungul dintelui și distrug parodonțiul. Ca urmare a deteriorării aparatului ligamentos, este absorbit și țesutul osos de care dintele este atașat prin intermediul ligamentelor. În timp, în absența tratamentului, acești dinți cad.
Parodontita poate fi generalizată și localizată. Parodontita generalizată se răspândește la dinții maxilarului, iar parodontita localizată apare între doi dinți. Cauza parodontitei localizate poate fi o plombă de calitate slabă în zona punctului de contact al dinților sau o coroană dentară defectă.
Traumatismele gingivale au un mecanism diferit în funcție de agentul traumatic. Dacă trauma este mecanică, atunci din cauza perturbării integrității epiteliului și a țesuturilor subiacente, apare un proces inflamator. Dacă trauma este termică, atunci epiteliul gingival este expus la temperaturi ridicate, ceea ce duce la denaturarea sau descompunerea proteinelor. Dacă trauma este chimică, atunci alcalii sau acidul provoacă necroza gingivală. În cazul traumatismelor gingivale după intervenția chirurgicală, mecanismul este același ca în cazul traumatismelor mecanice. Particularitatea este că în timpul unei operații purulente, agenți infecțioși puternici pătrund în zona afectată a gingiei, ceea ce poate duce nu numai la inflamație, ci și la apariția exudatului purulent. În acest caz, tratamentul și restaurarea suprafeței plăgii pot crește în timp.
Procesele alergice care apar în cavitatea bucală se desfășoară prin aceleași mecanisme ca și în alte organe și sisteme. De exemplu, atunci când se utilizează o proteză dentară din plastic, poate apărea o reacție alergică. Când plasticul intră în contact cu membrana mucoasă a gingiei, se declanșează o cascadă de reacții, un număr mare de celule imune sunt produse împotriva iritantului, în acest caz - plasticului. Apoi, complexele imune se concentrează în zona de contact cu iritantul și deteriorează membrana mucoasă, apar mâncărime, arsuri și roșeață a membranei mucoase a gingiei, palatului și a altor zone din locul de contact cu proteza.
Simptome
Atunci când se ia în considerare roșeața gingiilor ca simptom al multor boli și afecțiuni din cavitatea bucală, trebuie să se facă distincția între manifestările hiperemiei gingivale în bolile cavității bucale și bolile altor organe și sisteme.
După cum s-a menționat mai sus, roșeața gingiilor este cel mai adesea observată în bolile parodontale - gingivită și parodontită. Tabloul clinic al gingivitei este însoțit de durere, sângerări gingivale, umflături, roșeață. În cazul gingivitei hipertrofice, gingia poate crește și în volum, într-un grad sever, putând să se suprapună peste dinte pe întreaga sa înălțime. Cel mai adesea, dinții maxilarului opus rănesc această gingie crescută excesiv și de un roșu aprins, provocând sângerarea acesteia.
În cazul parodontitei, primele semne pot fi sângerarea gingiilor, roșeața acestora, blocarea alimentelor între dinți, respirația urât mirositoare. Cu toate acestea, mai târziu, în absența tratamentului, rădăcinile dinților devin expuse și apare mobilitatea lor. Rezultatul este îndepărtarea dinților sănătoși din cavitatea bucală. O astfel de imagine clinică se observă din cauza deteriorării atașamentului epitelial și a distrugerii țesutului osos din jurul dintelui, care rezultă din aceasta.
Hiperemia gingivală apare cu efecte traumatice asupra cavității bucale. În toate tipurile de leziuni, apare o zonă roșie aprinsă, umflată și dureroasă. În cazul leziunilor chimice, această zonă este acoperită cu un strat albicios, în cazul leziunilor mecanice cu acțiune prelungită, stratul este gri murdar. Leziunea gingiei cu un obiect mic și ascuțit provoacă roșeață la un moment dat, în cazul leziunilor provocate de agenți termici sau chimici, zona de roșeață poate ajunge la întreaga cavitate bucală. Dacă apare galvanoza (cu prezența mai multor tipuri de metal în proteze), atunci pe lângă toate cele de mai sus, se adaugă un gust metalic în gură și o senzație de arsură.
Leziunile orale pot apărea și din cauza tratamentului sau a manipulării necorespunzătoare. În cazul unei coroane dentare de calitate slabă, apare o margine roșie pe gingia din jurul dintelui, putând apărea mai întâi gingivită, iar apoi parodontită localizată. În acest caz, spațiile interdentare din apropierea dintelui cu coroana au de suferit, în care se înfundă alimente în timp. De asemenea, leziunile gingivale pot fi cauzate de o plombă de calitate slabă, care se află la contactul a doi dinți. Dacă prelucrarea și lustruirea finală a acesteia sunt încălcate, rămâne material rezidual, care apasă pe papila interdentară. Astfel, apare mai întâi gingivita, după care procesul se deplasează către țesuturile parodontale.
Cel mai adesea, desigur, cauza roșeții gingiilor va fi bolile din cavitatea bucală. Există însă și un alt grup de boli care se manifestă ca hiperemie gingivală. Acestea sunt leziuni ale organelor și sistemelor interne. În infecțiile respiratorii acute, chiar înainte de apariția semnelor clinice ale organismului în ansamblu, la adulți și mai ales la copii poate apărea roșeață a gingiilor. Apar vezicule, afte, ulcere, vezicule în gură, organele ORL sunt afectate. Acest lucru se aplică în special peretelui posterior al faringelui și amigdalelor. În boli grave precum diabetul, hepatita, infecția cu HIV, manifestările în cavitatea bucală încep și cu roșeața gingiilor, după care se pot forma umflături pe gingii și neoplasme. În astfel de boli sistemice, membrana mucoasă devine mai subțire, devine roșie stagnantă și pe ea apar eroziuni și ulcere nevindecătoare pe termen lung. În leucemia acută, gingiile roșii se umflă și cresc în dimensiune, aceste modificări fiind deosebit de pronunțate pe gingia de pe partea laterală a limbii.
Cine să contactați?
Diagnostice roșeața gingiei
Pentru a înțelege ce boală reprezintă gingiile roșii un simptom, trebuie să colectați și să analizați informații dintr-un caz specific. Toate tipurile de leziuni traumatice afectează direct gingia. Adică, dacă există dovezi că ați fost ars cu ceai fierbinte sau rănit cu o furculiță în timp ce mâncați, puteți spune cu siguranță că este vorba de gingivită traumatică sau stomatită. Dacă aveți dureri, sângerări ale gingiilor, un miros neplăcut sau alimente care vă rămân în gură, ar trebui să vă gândiți la gingivită sau parodontită. De obicei, pentru a determina boala, medicul vă trimite pentru o examinare cu raze X a maxilarului. Ortopantomografie sau CT. Unul dintre tipurile propuse de diagnostic instrumental va ajuta la determinarea bolii. Dacă simptomele descrise sunt însoțite de un aspect leneș, o scădere a turgescenței pielii, un strat gri murdar pe membrana mucoasă din cavitatea bucală, trebuie să treceți următoarele teste:
- Hemoleucogramă completă.
- Analiza generală a urinei.
- Testul de zahăr din sânge.
- Test biochimic de sânge.
Aceste teste vor ajuta la diferențierea diabetului, leucemiei, infecției cu HIV, hepatitei. Dacă există suspiciunea de neoplasme, se recomandă efectuarea unui CT sau RMN al zonei de interes, precum și efectuarea unui examen histologic.
La copiii mici, roșeața gingiilor apare cel mai adesea fie în cazul bolilor virale, fie în cazul celor bacteriene. Apariția unei infecții și apariția roșeții, erupțiilor cutanate și veziculelor în cavitatea bucală a copilului indică faptul că aceste simptome sunt cauzate de un singur agent patogen și nu sunt necesare metode de diagnostic suplimentare.
Tratament roșeața gingiei
Gingiile roșii trebuie tratate ținând cont de caracteristicile bolii de bază. Dacă apare un mecanism inflamator de roșeață a gingiilor, este necesar să se respecte anumite principii. În primul rând, medicul trebuie să efectueze o igienă orală profesională, care include îndepărtarea plăcii dentare, șlefuirea și lustruirea suprafețelor dinților. După aceea, se aplică medicamente antibacteriene (Levosin, Levomekol, Metrogil etc.), antiseptice ( clorhexidină, peroxid de hidrogen, Rotokan), substanțe antiinflamatorii (unguent cu heparină), keratoplastice (Solcoseryl, Methyluracil). De asemenea, se aplică pansamente cu parafină cu preparate vitaminice, se efectuează terapie cu lumină, iar gingiile și spațiile interdentare sunt irigate cu diverse soluții antiseptice.
Citește și: Tratamentul parodontitei
Tratamentul este îmbunătățit prin prescrierea de medicamente pentru administrare orală - antibiotice, antiinflamatoare, antifungice, keratoplastice, imunomodulatoare, vitamine și microelemente. Pentru a întări sistemul imunitar, se prescriu Immudon, Proteflazid și medicamente homeopate precum Lymphomyazot.
Vitaminele A, E și D, precum și mineralele de calciu, sunt deosebit de importante pentru țesuturile parodontale. În stadiul de remisie, se efectuează proceduri de fizioterapie precum crioterapia, darsonvalizarea și fluctuația. Tratamentul cu laser cu spectru roșu și galben are, de asemenea, un efect benefic.
În prezența pungilor parodontale, se efectuează manipulări chirurgicale care vizează eliminarea pungilor patologice. Acestea includ chiuretaj, operații cu lambou, chirurgie plastică a gingiei și crestei alveolare. Chiuretajul constă în îndepărtarea țesuturilor patologice din pungile parodontale cu instrumente speciale - chiurete. Există, de asemenea, chiuretaj cu vacuum și chiuretaj deschis, în care se taie o pungă și se curăță astfel rădăcina și gingia de țesuturile patologice.
Operațiile cu lambou au rezultate bune atunci când se utilizează metode de regenerare dirijată. Esența lor constă în faptul că, atunci când se implantează os și gingie artificială, țesuturile implantate sunt acoperite pe toate părțile de membrane care împiedică epiteliul să crească spre interior. Astfel, atunci când se efectuează aceste intervenții chirurgicale, este posibilă restabilirea unui anumit nivel de țesut osos și întărirea dinților din acesta.
În cazul unei leziuni mecanice minore, este necesară clătirea gurii cu decocturi de plante medicinale - mușețel, salvie, scoarță de stejar, urzică, tei etc. În cazul leziunilor chimice - aplicații de antidoturi, tratament antiseptic al zonei afectate a gingiei, reducând sarcina asupra acesteia.
Complicații și consecințe
Dacă vor exista sau nu complicații depinde de boala de bază, al cărei simptom este înroșirea gingiilor. În cazul gingivitei, care va fi tratată de un medic, totul se va încheia cu o recuperare fără complicații. Dacă gingivita nu este tratată, există riscul de parodontită. Și această boală, din păcate, nu poate fi vindecată complet. Deși terapia de întreținere regulată poate opri procesul și stabiliza sănătatea cavității bucale.
Bolile parodontale netratate pot duce la pungi parodontale extinse, abcese și, ca focare de sepsis cronic, pot provoca boli ale altor organe și sisteme.
Leziunile provocate de orice tip de agenți nocivi au un rezultat care depinde de gradul de deteriorare. Dacă impactul este mecanic, de exemplu, o înțepătură osoasă, și doar epiteliul este deteriorat, atunci în 3-4 zile totul se va vindeca fără urmă. Cu toate acestea, dacă deteriorarea este cauzată de agenți chimici, iar adâncimea deteriorării afectează straturile mai profunde decât epiteliul, va exista necroză tisulară și cicatrizare.
Bolile alergice vor avea întotdeauna consecințe asociate cu restricționarea utilizării acelor substanțe care provoacă alergii. Fie că este vorba de proteze, alimente, medicamente sau materiale de obturație. Dacă nu se iau toate măsurile pentru eliminarea alergenilor, se pot dezvolta complicații formidabile precum edemul Quincke și șocul anafilactic.
Profilaxie
Prevenirea roșeții gingivale trebuie să fie completă și multidirecțională. Acest lucru se datorează faptului că acest simptom poate apărea în cazul unui număr mare de boli. Prin urmare, măsurile preventive ar trebui să vizeze prevenirea bolilor menționate mai sus. De exemplu, pentru a preveni gingivita și parodontita, este necesar, în primul rând, să mențineți un nivel bun de igienă orală. De asemenea, ar trebui să vizitați periodic medicul dentist pentru a evalua starea plombelor, coroanelor și protezelor dentare. Dacă plomba din partea gingivală a dintelui este nepotrivită sau ciobită, atunci aceasta trebuie restaurată sau înlocuită. Același lucru este valabil și pentru coroane și punți. Viabilitatea lor este determinată nu numai de cât de ferm sunt fixate pe dinți, ci și de cât de stabilă este starea osului și a țesuturilor moi din zona structurii ortopedice. Din păcate, există o opinie în societate că medicii pot îndepărta în mod intenționat plombele bune și pot îndepărta coroanele funcționale normal în propriul lor beneficiu. Cu toate acestea, astfel de cazuri sunt extrem de rare, deoarece pentru a comite astfel de acțiuni, medicul trebuie să fie foarte miop și lipsit de scrupule. Îndepărtarea coroanelor este întotdeauna un risc atât pentru medic, cât și pentru pacient. În unele cazuri, protezele dentare repetate sunt chiar imposibile. Prin urmare, ar trebui să aveți încredere în medic și să înlocuiți la timp restaurarea, a cărei durată de viață a expirat de mult. Același lucru este valabil și pentru protezele mobile. Și acestea au propria lor limită de utilizare. Schimbările constante ale stării țesutului osos maxilar duc la o încălcare a potrivirii protezei. Drept urmare, apar roșeața gingiilor, escare și inflamații. Prin urmare, merită întotdeauna să acordați atenție schimbărilor din cavitatea bucală în timp și să acordați prioritate sănătății dumneavoastră.


 [
[