
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Testul Mantoux
Expert medical al articolului
Ultima examinare: 04.07.2025
Indicații pentru testul Mantoux
În cazul diagnosticării în masă a tuberculinei, testul Mantoux cu 2 TE se efectuează la toți copiii și adolescenții vaccinați cu BCG, indiferent de rezultatul anterior, o dată pe an. Copilul primește primul test Mantoux la vârsta de 12 luni. Pentru copiii nevaccinați cu BCG, testul Mantoux se efectuează de la 6 luni o dată la șase luni până când copilul primește vaccinarea BCG, iar apoi conform metodei general acceptate o dată pe an.
Testul Mantoux poate fi utilizat și pentru diagnosticul individual al tuberculinei. Se efectuează în condițiile unui policlinic de copii, spitale somatice și infecțioase pentru diagnosticul diferențial al tuberculozei și al altor boli, în prezența bolilor cronice cu evoluție torpidă, ondulatorie, în cazul ineficienței metodelor tradiționale de tratament și al prezenței unor factori de risc suplimentari pentru infecție sau tuberculoză (contact cu un pacient cu tuberculoză, lipsa vaccinării împotriva tuberculozei, factori de risc social etc.).
În plus, există grupuri de copii și adolescenți care sunt supuși testului Mantoux de două ori pe an în rețeaua generală de asistență medicală:
- pacienți cu diabet zaharat, ulcer gastric și duodenal, boli de sânge, boli sistemice. pacienți infectați cu HIV care primesc terapie hormonală pe termen lung (mai mult de 1 lună);
- cu boli cronice nespecifice (pneumonie, bronșită, amigdalită), temperatură subfebrilă de etiologie necunoscută;
- nevaccinat împotriva tuberculozei, indiferent de vârsta copilului;
- copii și adolescenți din grupuri de risc social care se află în instituții (adăposturi, centre, centre de primire) și care nu au documentație medicală (la internarea în instituție, apoi de două ori pe an timp de 2 ani).
Atunci când se efectuează diagnostice individuale pentru tuberculină, se determină pragul de sensibilitate la tuberculină - cea mai mică concentrație de tuberculină la care organismul răspunde cu o reacție pozitivă. Pentru a determina pragul de sensibilitate la tuberculină, se utilizează testul Mantoux intradermal cu diferite diluții de tuberculină uscată purificată.
La copiii cu suspiciune de leziuni oculare specifice, pentru a evita o reacție focală, este recomandabil să se înceapă diagnosticul tuberculinei cu teste cutanate sau intradermice cu 0,01 și 0,1 TE.
Testele cutanate la tuberculină (plasture, unguent) au în prezent o semnificație istorică mai mare, fiind utilizate rar, mai des pentru diagnosticarea tuberculozei pielii sau în cazurile în care, dintr-un anumit motiv, este imposibil să se utilizeze testele cutanate și intradermice la tuberculină, mai comune. Testul Pirquet este, de asemenea, rar utilizat.
Testul cutanat gradat (GST) al lui Grinchar și Karpilovsky se efectuează atunci când este necesar diagnosticul diferențial, pentru a clarifica natura alergiei la tuberculină și pentru a evalua tratamentul administrat.
Un test cu administrare subcutanată de tuberculină este indicat atunci când este necesar să se determine activitatea tuberculozei organelor respiratorii, precum și pentru diagnosticul etiologic și determinarea activității tuberculozei în localizările extrapulmonare.
Procedura testului Mantoux
Fiola de tuberculină se șterge cu grijă cu un tifon îmbibat în alcool etilic 70%, apoi gâtul fiolei se pilește cu un cuțit pentru deschiderea fiolelor și se rupe. Tuberculina se recoltează din fiolă cu o seringă și un ac, care sunt apoi folosite pentru a administra testul Mantoux. Se extrag 0,2 ml de medicament în seringă (adică 2 doze), apoi soluția se eliberează până la marcajul de 0,1 ml într-un tampon de bumbac steril. Este inacceptabilă eliberarea soluției în capacul protector al acului sau în aer, deoarece acest lucru poate duce la o reacție alergică din partea personalului medical. După deschidere, fiola de tuberculină este potrivită pentru utilizare timp de maximum 2 ore dacă este păstrată în condiții aseptice.
Testul intradermic se efectuează doar într-o sală de operații. Pacientul se află în poziție așezat. Zona de piele de pe suprafața interioară a treimii medii a antebrațului este tratată cu o soluție de alcool etilic 70%, uscată cu vată sterilă, tuberculina se injectează strict intradermic, pentru care acul este îndreptat cu incizia în sus în straturile superioare ale pielii întinse, paralel cu suprafața acesteia. După introducerea orificiului acului în piele, se injectează din seringă 0,1 ml de soluție de tuberculină (adică o doză). Locul injectării nu se tratează din nou cu alcool, deoarece riscul de infectare a locului injectării este scăzut (PPD-L conține chinisol). Cu tehnica corectă, în piele se formează o papulă sub formă de „coajă de lămâie” cu un diametru de cel puțin 7-9 mm, de culoare albicioasă, care dispare în scurt timp.
Testul Mantoux este administrat de o asistentă medicală special instruită, conform prescripției medicului. Răspunsul este evaluat de un medic sau de o asistentă medicală instruită după 72 de ore. Rezultatele sunt înregistrate în următoarele formulare de evidență: nr. 063/u (carnet de vaccinare). nr. 026/u (fișa medicală a copilului). nr. 112/u (istoricul dezvoltării copilului). Se notează producătorul, numărul lotului, data de expirare a tuberculinei, data testului, administrarea medicamentului în antebrațul drept sau stâng și rezultatul testului (dimensiunea infiltratului sau papulei în milimetri, în absența infiltratului - dimensiunea hiperemiei).
Dacă este organizată corespunzător, 90-95% din populația de copii și adolescenți din teritoriul administrativ ar trebui să fie acoperită anual de diagnosticul tuberculinic. În grupuri organizate, diagnosticul tuberculinic în masă se efectuează în instituții fie de către personal medical special instruit, fie prin metoda echipei, care este preferabilă. Prin metoda echipei, clinicile de copii formează echipe - două asistente medicale și un medic. Pentru copiii neorganizați, testul Mantoux se efectuează în condițiile unei clinici de copii. În zonele rurale, diagnosticul tuberculinic este efectuat de spitalele rurale raionale și de stațiile de moașe-felder. Îndrumarea metodologică a diagnosticului tuberculinic este efectuată de un pediatru al dispensarului (cabinetului) antituberculos. În absența unui dispensar (cabinet) antituberculos, lucrarea este efectuată de către șeful secției ambulatorii pentru copii (medic pediatru raional) împreună cu medicul ftiziolog raional.
Ca răspuns la introducerea tuberculinei, în organismul unei persoane sensibilizate anterior se dezvoltă o reacție locală, generală și/sau focală.
- O reacție locală se formează la locul administrării tuberculinei și se poate manifesta sub formă de hiperemie, papule, infiltrate, vezicule, bulă, limfangită și necroză. O reacție locală are semnificație diagnostică în cazul administrării cutanate și intradermice a tuberculinei.
- Reacția generală este caracterizată prin modificări generale ale corpului uman și se poate manifesta sub forma deteriorării stării de sănătate, creșterea temperaturii corporale, dureri de cap, artralgii, modificări ale analizelor de sânge (monocitopenie, disproteinemie, ușoară accelerare a VSH-ului etc.). Reacția generală se dezvoltă cel mai adesea la administrarea subcutanată a tuberculinei.
- Reacția focală se dezvoltă la pacienți în focarul unei leziuni specifice - în focare de tuberculoză de diferite localizări. În tuberculoza pulmonară, reacția focală poate apărea sub formă de hemoptizie, tuse accentuată și simptome catarale, creșterea cantității de spută, dureri în piept; în tuberculoza extrapulmonară - o creștere a modificărilor inflamatorii în zona leziunii tuberculoase. Împreună cu manifestările clinice, examinarea cu raze X poate arăta o creștere a inflamației perifocale în jurul focarelor de tuberculoză. Reacția focală este mai pronunțată la administrarea subcutanată de tuberculină.
Rezultatul testului Mantoux se evaluează după 72 de ore. Diametrul papulei sau al hiperemiei în milimetri se măsoară cu o riglă transparentă. Rigla se poziționează perpendicular pe axa antebrațului. Pentru interpretarea corectă a rezultatelor, este necesară nu doar o evaluare vizuală a reacției, ci și palparea locului de injectare a tuberculinei, deoarece în cazul unei papule slab exprimate, ușor ridicate deasupra nivelului pielii și în absența hiperemiei, reacția poate fi evaluată ca negativă. În cazul hiperemiei care se extinde dincolo de papulă, o presiune ușoară cu degetul mare pe zona de reacție permite îndepărtarea scurtă a hiperemiei și măsurarea doar a papulei.
 [ 3 ]
[ 3 ]
Testul Pirquet
Testul constă în aplicarea cutanată a tuberculinei uscate purificate, diluată la un conținut de 100 mii TE în 1 ml. Scarificarea pielii se realizează prin aplicarea pe piele a unei picături din această soluție de tuberculină. Rezultatul se evaluează după 48-72 de ore.
Evaluarea rezultatelor testului Mantoux
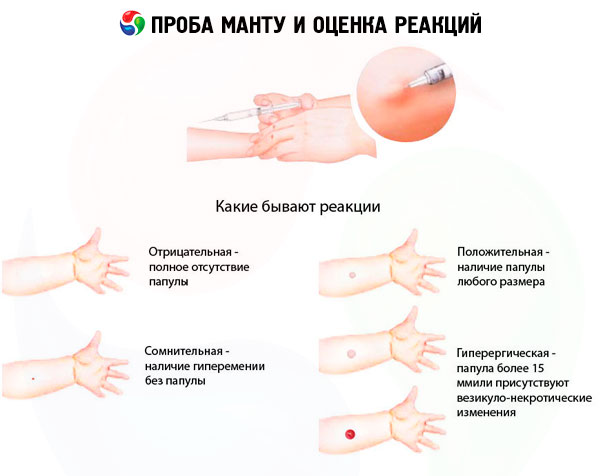
Rezultatele testelor pot fi evaluate după cum urmează:
- reacție negativă - absența completă a infiltratului (papulei) și a hiperemiei, este permisă prezența unei reacții de înțepare de 0-1 mm;
- reacție discutabilă - infiltrat (papulă) cu dimensiunile de 2-4 mm sau hiperemie de orice dimensiune fără infiltrat;
- reacție pozitivă - infiltrat (papulă) de 5 mm sau mai mult, precum și vezicule, limfangită și leziuni (mai multe papule de orice dimensiune în jurul locului injectării tuberculinei):
- slab pozitiv - dimensiunea papulei 5-9 mm:
- intensitate medie - dimensiunea papulei 10-14 mm;
- pronunțat - dimensiunea papulei 15-16 mm;
- hiperergic - dimensiunea papulei de 17 mm și peste la copii și adolescenți, 21 mm și peste la adulți, precum și reacții veziculo-necrotice, limfangită și exfoliere, indiferent de dimensiunea papulei.
În țara noastră, întreaga populație infantilă este supusă vaccinării împotriva tuberculozei la anumite momente, conform calendarului de vaccinare. După introducerea vaccinului BCG, în organism se dezvoltă și DTH, în urma căreia reacțiile cu 2 TE de tuberculină purificată într-o diluție standard devin pozitive - se dezvoltă așa-numita alergie postvaccinală (PVA). Apariția unei reacții pozitive ca urmare a infecției spontane a organismului este considerată o alergie infecțioasă (IA). Studierea rezultatelor testelor Mantoux în dinamică, în combinație cu datele privind momentul și frecvența vaccinărilor BCG, de regulă, în marea majoritate a cazurilor, permite diagnosticul diferențial între PVA și IA.
Rezultatele pozitive ale testului Mantoux sunt considerate PVA în următoarele cazuri:
- apariția reacțiilor pozitive și discutabile la 2 TE în primii 2 ani după vaccinarea sau revaccinarea anterioară cu BCG;
- Corelarea dimensiunii papulei după administrarea tuberculinei și dimensiunea semnului BCG post-vaccinare (cicatrice); o papulă de până la 7 mm corespunde cicatricilor de până la 9 mm, iar o papulă de până la 11 mm - cicatricilor de peste 9 mm.
Rezultatul testului Mantoux este considerat IA (GRT) în următoarele cazuri:
- trecerea unei reacții negative la una pozitivă, neasociată cu vaccinarea BCG sau revaccinarea. - „conversia” testelor de tuberculină;
- o creștere a dimensiunii papulei cu 6 mm sau mai mult pe parcursul unui an la copiii și adolescenții testați pozitiv la tuberculină;
- creșterea treptată, pe parcursul mai multor ani, a sensibilității la tuberculină cu formarea de reacții de intensitate moderată sau reacții severe;
- 5-7 ani după vaccinare sau revaccinare cu BCG, sensibilitate persistentă (timp de 3 ani sau mai mult) la tuberculină la același nivel, fără tendință de a se estompa - sensibilitate monotonă la tuberculină;
- atenuarea sensibilității la tuberculină după IA anterioară (de obicei la copii și adolescenți care au fost observați anterior de un medic tiziopediatru și au primit un tratament preventiv complet).
Pe baza rezultatelor diagnosticului în masă al tuberculinei în dinamica la copii și adolescenți, se disting următoarele contingente:
- neinfectați - aceștia sunt copii și adolescenți care au rezultate anuale negative la testul Mantoux, precum și adolescenți care au PVA;
- copii și adolescenți infectați cu Mycobacterium tuberculosis.
Pentru detectarea precoce a tuberculozei și prevenirea acesteia la timp, este important să se înregistreze momentul infectării primare a organismului. Acest lucru nu cauzează dificultăți atunci când reacțiile negative se transformă în pozitive, neasociate cu vaccinarea sau revaccinarea cu BCG. Acești copii și adolescenți trebuie îndrumați către un medic specialist fiziopat pentru examinare la timp și tratament preventiv. Tratamentul specific preventiv timp de 3 luni în perioada incipientă a infectării primare previne dezvoltarea formelor locale de tuberculoză. Astăzi, ponderea tuberculozei la copii și adolescenți detectată în perioada „punctului de cotitură” este de la 15 la 43,2%.
Dezvoltarea tuberculozei la copii și adolescenți cu creștere a sensibilității la tuberculină cu 6 mm sau mai mult pe an a fost dovedită. S-a propus ca acești copii și adolescenți să fie, de asemenea, tratați profilactic timp de 3 luni.
O creștere a sensibilității la tuberculină la un copil infectat la hiperergie indică un risc ridicat de a dezvolta tuberculoză locală. Acești pacienți sunt, de asemenea, supuși consultării cu un ftiziolog, cu un examen aprofundat pentru tuberculoză și o decizie privind numirea unui tratament preventiv.
Copiii și adolescenții cu reacții monotone la tuberculină în combinație cu doi sau mai mulți factori de risc pentru dezvoltarea tuberculozei sunt, de asemenea, supuși consultării unui medic ftiziatru cu un examen aprofundat pentru tuberculoză.
Dacă este dificil de interpretat natura sensibilității la tuberculină, copiii sunt supuși unei observări preliminare în grupa 0 a înregistrării dispensarului, cu implementarea obligatorie a tratamentului și măsurilor preventive în zona pediatrică (hipozențizare, asanarea focarelor de infecție, deparazitare, obținerea unei perioade de remisie în bolile cronice) sub supravegherea unui medic pediatru fizioterapeut. Un examen repetat în dispensar se efectuează după 1-3 luni.
Studiul sensibilității la tuberculină la copii și adolescenți cu forme active de tuberculoză, precum și la cei infectați (pe baza diagnosticului tuberculinic în masă și individual, în combinație cu date clinice și radiologice) a permis propunerea unui algoritm de monitorizare a pacienților în funcție de natura sensibilității la tuberculină și de prezența factorilor de risc pentru tuberculoză.

