
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Studiu privind coordonarea circulației
Expert medical al articolului
Ultima examinare: 04.07.2025
Tulburările de coordonare a mișcărilor sunt denumite „ataxie”. Ataxia este o lipsă de coordonare între diferite grupe musculare, care duce la o încălcare a preciziei, proporționalității, ritmului, vitezei și amplitudinii mișcărilor voluntare, precum și la o încălcare a capacității de a menține echilibrul. Tulburările de coordonare a mișcărilor pot fi cauzate de deteriorarea cerebelului și a conexiunilor sale, tulburări de sensibilitate profundă; asimetria influențelor vestibulare. În consecință, se face o distincție între ataxia cerebeloasă, senzorială și vestibulară.
Ataxia cerebeloasă
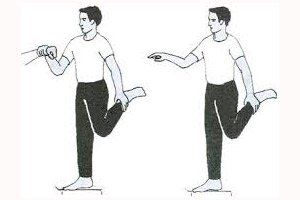
Emisferele cerebeloase controlează membrele ipsilaterale și sunt responsabile în principal pentru coordonarea, fluiditatea și precizia mișcărilor acestora, în special la nivelul brațelor. Vermisul cerebelos controlează mersul și coordonarea mișcărilor trunchiului într-o măsură mai mare. Ataxia cerebeloasă este împărțită în statico-locomotorie și dinamică. Ataxia statico-locomotorie se manifestă în principal în timpul statului în picioare, mersului și mișcărilor trunchiului și părților proximale ale membrelor. Este mai tipică pentru deteriorarea vermisului cerebelos. Ataxia dinamică se manifestă în timpul mișcărilor voluntare ale membrelor, în principal ale părților distale ale acestora, este tipică pentru deteriorarea emisferelor cerebeloase și apare pe partea afectată. Ataxia cerebeloasă este deosebit de vizibilă la începutul și sfârșitul mișcărilor. Manifestările clinice ale ataxiei cerebeloase sunt următoarele.
- Dismetrie terminală (sesizabilă la sfârșitul mișcării) (discrepanță între gradul de contracție musculară și cel necesar pentru execuția precisă a mișcării; mișcările sunt de obicei prea ample - hipermetrie).
- Tremor intențional (tremurături care apar la un membru în mișcare pe măsură ce se apropie de o țintă).
Ataxia senzorială se dezvoltă odată cu disfuncția căilor de sensibilitate musculo-articulară profundă, mai des cu patologia funiculilor posteriori ai măduvei spinării, mai rar - cu leziuni ale nervilor periferici, rădăcinilor spinale posterioare, buclei mediale din trunchiul cerebral sau talamusului. Lipsa de informații despre poziția corpului în spațiu provoacă o încălcare a aferentației inverse și ataxie.
Pentru detectarea ataxiei senzoriale se utilizează teste de dismetrie (deget-nas și călcâi-genunchi, teste pentru trasarea unui cerc cu degetul, „desenarea” unui opt în aer); adiadocokinezie (pronația și supinația mâinii, flexia și extensia degetelor). Se verifică și funcțiile de stat în picioare și de mers. Toate aceste teste sunt solicitate a fi efectuate cu ochii închiși și deschiși. Ataxia senzorială scade atunci când controlul vizual este activat și crește atunci când ochii sunt închiși. Tremorul intențional nu este caracteristic ataxiei senzoriale.
În ataxia senzorială pot apărea „defecte de fixare posturală”: de exemplu, atunci când controlul vizual este dezactivat, un pacient care își ține brațele în poziție orizontală va experimenta o mișcare lentă a brațelor în diferite direcții, precum și mișcări involuntare ale mâinilor și degetelor, care amintesc de atetoză. Este mai ușor să ții membrele în poziții extreme de flexie sau extensie decât în poziții medii.
Ataxia senzorială cu afectare izolată a tracturilor spinocerebeloase apare rar și nu este însoțită de o perturbare a sensibilității profunde (deoarece aceste tracturi, deși transportă impulsuri de la proprioceptorii mușchilor, tendoanelor și ligamentelor, nu sunt legate de conducerea semnalelor care sunt proiectate în girusul postcentral și creează un sentiment al poziției și mișcării membrelor).
Ataxia senzorială cu afectarea căilor senzoriale profunde din trunchiul cerebral și talamus este detectată pe partea opusă leziunii (cu localizarea leziunii în părțile caudale ale trunchiului cerebral, în zona traversării buclei mediale, ataxia poate fi bilaterală).
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
Funcția de picioare
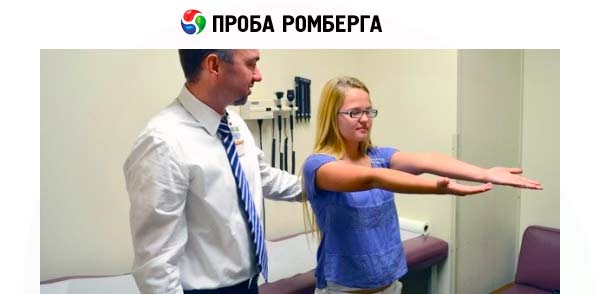
Capacitatea unei persoane de a menține o poziție verticală a corpului depinde de o forță musculară suficientă, de capacitatea de a primi informații despre postura corpului (feedback) și de capacitatea de a compensa instantaneu și precis acele deviații ale trunchiului care amenință echilibrul. Pacientul este rugat să stea în picioare așa cum stă de obicei, adică să adopte postura sa naturală în poziție verticală. Se evaluează distanța dintre picioare, pe care a ales-o involuntar pentru a menține echilibrul. Pacientul este rugat să stea drept, să își apropie picioarele (călcâiele și degetele de la picioare) și să privească drept înainte. Medicul trebuie să stea lângă pacient și să fie gata să îl susțină în orice moment. Acordați atenție dacă pacientul deviază într-o parte sau alta și dacă instabilitatea crește la închiderea ochilor.
Un pacient care nu poate sta în poziție cu picioarele lipite și cu ochii deschiși este probabil să aibă o patologie cerebeloasă. Acești pacienți merg cu picioarele depărtate, sunt instabili la mers și au dificultăți în a-și menține echilibrul fără sprijin, nu numai atunci când stau în picioare și merg, ci și atunci când stau așezați.
Simptomul Romberg este incapacitatea pacientului de a menține echilibrul în poziție verticală, cu picioarele strâns lipite și ochii închiși. Acest simptom a fost descris pentru prima dată la pacienții cu tabes dorsalis, adică cu leziuni ale funiculilor posteriori ai măduvei spinării. Instabilitatea în această poziție cu ochii închiși este tipică ataxiei senzoriale. La pacienții cu leziuni cerebeloase, instabilitatea în postura Romberg este detectată și cu ochii deschiși.
Mers
Analiza mersului este foarte importantă pentru diagnosticarea bolilor sistemului nervos. Trebuie reținut faptul că tulburările de echilibru în timpul mersului pot fi mascate prin diverse tehnici compensatorii. În plus, tulburările de mers pot fi cauzate nu de mecanisme neurologice, ci de alte patologii (de exemplu, leziuni articulare).
Mersul este cel mai bine evaluat atunci când pacientul nu este conștient că este observat: de exemplu, când intră în cabinetul unui medic. Mersul unei persoane sănătoase este rapid, elastic, ușor și energic, iar menținerea echilibrului în timpul mersului nu necesită atenție sau efort special. La mers, brațele sunt ușor îndoite la coate (palmele orientate spre șolduri), iar mișcările se execută în ritmul pașilor. Testele suplimentare includ verificarea următoarelor tipuri de mers: mersul într-un ritm normal prin cameră; mersul „pe călcâie” și „pe degetele de la picioare”; mersul „în tandem” (de-a lungul unei rigle, de la călcâi la degetele de la picioare). Atunci când se efectuează teste suplimentare, este necesar să se bazeze pe bunul simț și să se ofere pacientului doar acele sarcini pe care acesta le poate îndeplini efectiv, cel puțin parțial.
Pacientului i se cere să meargă repede prin cameră. Se acordă atenție posturii în timpul mersului; efortului necesar pentru a iniția și a opri mersul; lungimii pasului; ritmului mersului; prezenței mișcărilor normale asociate ale brațelor; mișcărilor involuntare. Se evaluează cât de larg își plasează pacientul picioarele în timpul mersului, dacă își ridică călcâiele de pe podea și dacă își târăște un picior. Pacientului i se cere să se întoarcă în timp ce merge și se acordă atenție cât de ușor îi este să se întoarcă; dacă își pierde echilibrul; câți pași trebuie să facă pentru a se roti la 360° în jurul axei sale (în mod normal, o astfel de întoarcere se completează într-unul sau doi pași). Apoi, subiectului i se cere să meargă mai întâi pe călcâie, apoi pe degetele de la picioare. Se evaluează dacă își ridică călcâiele/degetele de la picioare de pe podea. Testul de mers pe călcâie este deosebit de important, deoarece dorsiflexia piciorului este afectată în multe boli neurologice. Pacientul este observat executând sarcina de a merge de-a lungul unei linii drepte imaginare, astfel încât călcâiul piciorului care pășește să fie direct în fața degetelor de la celălalt picior (mers în tandem). Mersul în tandem este un test mai sensibil la tulburările de echilibru decât testul Romberg. Dacă pacientul efectuează bine acest test, este probabil ca alte teste pentru stabilitatea posturii verticale și ataxia trunchiară să fie negative.
Tulburările de mers apar într-o varietate de boli neurologice, precum și în patologii musculare și ortopedice. Natura tulburărilor depinde de boala de bază.
- Mersul cerebelos: la mers, pacientul își depărtează picioarele; este instabil în poziții de stat în picioare și așezat; are lungimi diferite ale pașilor; deviază lateral (în cazul leziunilor cerebeloase unilaterale - în partea laterală a leziunii). Mersul cerebelos este adesea descris ca fiind „nestăbil” sau „mers beat”, observându-se în scleroză multiplă, tumoră cerebeloasă, hemoragie sau infarct cerebelos, degenerare cerebeloasă.
- Mersul în ataxia senzorială a măduvei spinării posterioare (mersul „tabetic”) este caracterizat de o instabilitate marcată în picioare și la mers, în ciuda unei bune forțe a picioarelor. Mișcările picioarelor sunt sacadate și bruște; la mers, se observă lungimea și înălțimea diferită a pasului. Pacientul se uită fix la drumul din fața sa (privirea sa este „fixată” pe podea sau sol). Pierderea senzației musculo-articulare și a sensibilității la vibrații la nivelul picioarelor este caracteristică. În poziția Romberg cu ochii închiși, pacientul cade. Mersul tabetic, pe lângă tabes dorsal, se observă în scleroza multiplă, compresia măduvei spinării posterioare (de exemplu, de către o tumoră), mieloza funiculară.
- Mersul hemiplegic este observat la pacienții cu hemipareză spastică sau hemiplegie. Pacientul „târăște” un picior paralizat îndreptat (nu există flexie în articulațiile șoldului, genunchiului, gleznei), piciorul său este rotit spre interior, iar marginea exterioară atinge podeaua. Cu fiecare pas, piciorul paralizat descrie un semicerc, rămânând în urma piciorului sănătos. Brațul este îndoit și adus la corp.
- Mersul spastic paraplegic este lent, cu pași mici. Degetele de la picioare ating podeaua, picioarele se ridică greu de pe podea la mers, se „încrucișează” din cauza tonusului crescut al mușchilor adductori și nu se îndoaie bine la nivelul articulațiilor genunchiului din cauza tonusului crescut al mușchilor extensori. Se observă în leziuni bilaterale ale sistemelor piramidale (în scleroză multiplă, SLA, compresie pe termen lung a măduvei spinării etc.).
- Mersul parkinsonian este lejer, cu pași mici, propulsiile sunt tipice (pacientul începe să se miște din ce în ce mai repede în timp ce merge, ca și cum și-ar ajunge din urmă centrul de greutate și nu se poate opri), dificultăți în inițierea și finalizarea mersului. Corpul este înclinat înainte în timpul mersului, brațele sunt îndoite la coate și lipite de corp și sunt nemișcate în timpul mersului (acheirokinezie). Dacă un pacient în picioare este împins ușor în piept, acesta începe să se miște înapoi (retropulsie). Pentru a se întoarce în jurul axei sale, pacientul trebuie să facă până la 20 de pași mici. În timpul mersului, se poate observa „înghețarea” în cea mai inconfortabilă poziție.
- Mersul de cocoș (mersul de cocoș, mersul de ștampină) se observă atunci când dorsiflexia piciorului este afectată. Degetul piciorului atârnat atinge podeaua în timpul mersului, drept urmare pacientul este forțat să ridice piciorul sus și să-l arunce înainte în timp ce merge, lovind în același timp partea din față a piciorului de podea. Pașii au lungime egală. Mersul de cocoș unilateral se observă atunci când nervul peronier comun este afectat, bilateral - cu polineuropatie motorie, atât congenitală (boala Charcot-Marie-Tooth), cât și dobândită.
- Mersul „rață” este caracterizat prin legănare și balansare pelviană de pe un picior pe altul. Se observă cu slăbiciune bilaterală a mușchilor centurii pelvine, în principal a fesierului mediu. Cu slăbiciune a mușchilor abductori ai șoldului, pelvisul de pe partea opusă coboară în timpul fazei de ortostatism pe piciorul afectat. Slăbiciunea ambilor mușchi fesier mediu duce la perturbarea bilaterală a fixării șoldului piciorului de susținere, pelvisul coboară și se ridică excesiv în timpul mersului, trunchiul se „rotește” dintr-o parte în alta. Din cauza slăbiciunii altor mușchi proximali ai piciorului, pacienții întâmpină dificultăți în urcarea scărilor și ridicarea de pe scaun. Ridicarea din poziția așezată se face cu ajutorul brațelor, pacientul sprijinindu-și mâinile pe coapsă sau genunchi și numai în acest fel își poate îndrepta trunchiul. Cel mai adesea, acest tip de mers este observat în distrofiile musculare progresive (PMD) și alte miopatii, precum și în luxația congenitală de șold.
- Mersul distonic se observă la pacienții cu hiperkinezie ( coree, atetoză, distonie musculară). Ca urmare a mișcărilor involuntare, picioarele se mișcă lent și stângaci, iar mișcările involuntare se observă la nivelul brațelor și trunchiului. Un astfel de mers se numește „dans”, „spasiv”.
- Mersul antalgic este o reacție la durere: pacientul păstrează piciorul dureros, mișcându-l foarte atent și încercând să solicite în principal al doilea picior, cel sănătos.
- Mersul isteric poate fi foarte diferit, dar nu prezintă acele semne tipice care sunt caracteristice anumitor boli. Pacientul poate să nu ridice deloc piciorul de pe podea, trăgându-l, poate demonstra împingere de pe podea (ca atunci când patinează) sau se poate legăna brusc dintr-o parte în alta, evitând însă căderile etc.
Mișcări patologice involuntare
Mișcările violente involuntare care interferează cu efectuarea actelor motorii voluntare sunt desemnate prin termenul „hiperkinezie”. Dacă un pacient prezintă hiperkinezie, este necesar să se evalueze ritmul, stereotipia sau imprevizibilitatea acesteia, pentru a afla în ce poziții sunt cele mai pronunțate, cu ce alte simptome neurologice se combină. Atunci când se colectează anamneza de la pacienții cu mișcări involuntare, este necesar să se afle prezența hiperkineziei la alți membri ai familiei, efectul alcoolului asupra intensității hiperkineziei (acest lucru este important doar în raport cu tremorul), medicamentele utilizate anterior sau în momentul examinării.
- Tremorul este o scuturare ritmică sau parțial ritmică a unei părți a corpului. Tremorul se observă cel mai adesea la nivelul mâinilor (în încheieturi), dar poate apărea în orice parte a corpului (cap, buze, bărbie, trunchi etc.); este posibil tremorul corzilor vocale. Tremorul apare ca urmare a contracției alternative a mușchilor agoniști și antagoniști cu acțiune opusă.
Tipurile de tremor se disting prin localizare, amplitudine și condițiile de apariție.
- Tremorul lent de repaus de joasă frecvență (care apare la un membru în repaus și scade/dispare odată cu mișcarea voluntară) este tipic bolii Parkinson. Tremorul apare de obicei pe o singură parte, dar ulterior devine bilateral. Cele mai tipice (deși nu obligatorii) mișcări sunt „rularea pastilelor”, „numărarea monedelor”, amplitudinea și localizarea contracțiilor musculare. Prin urmare, atunci când se caracterizează formele clinice, se disting miocloniile localizate și generalizate; unilaterale sau bilaterale; sincrone și asincrone; ritmice și aritmice. Bolile degenerative familiale, în tabloul clinic al căror miocloniu este principalul simptom, includ miocloniul familial Davidenkov, miocloniul localizat familial Tkachev, nistagmusul-miocloniul familial Lenoble-Aubino și paramiocloniul multiplu Friedreich. Miocloniul ritmic (mioritmia) este o formă locală specială de miocloniu, caracterizată prin stereotipie și ritm. Hiperkinezia este limitată la afectarea palatului moale (mioclonus velopalatin, „nistagmus” velopalatin), a mușchilor individuali ai limbii, gâtului și, mai rar, ai membrelor. Formele simptomatice de mioclonus apar în neuroinfecții și encefalopatii dismetabolice și toxice.
- Asterixisul (uneori numit „mioclonus negativ”) este o mișcare oscilatorie bruscă, aritmică, „fluturândă”, a membrelor la nivelul încheieturii mâinii sau, mai rar, al articulațiilor gleznei. Asterixisul este cauzat de variabilitatea tonusului postural și de atonia pe termen scurt a mușchilor care mențin postura. Cel mai adesea este bilateral, dar apare asincron pe ambele părți. Asterixisul apare cel mai adesea în cazul encefalopatiei metabolice (renale, hepatice ) și este posibil și în cazul distrofiei hepatocerebrale.
- Ticurile sunt mișcări rapide, repetitive, aritmice, dar stereotipe, în grupuri musculare individuale, care apar ca urmare a activării simultane a mușchilor agoniști și antagoniști. Mișcările sunt coordonate și seamănă cu o caricatură a unui act motor normal. Orice încercare de a le suprima prin voință duce la creșterea tensiunii și a anxietății (deși un tic poate fi suprimat voluntar). Efectuarea unei reacții motorii dorite oferă ușurare. Imitarea unui tic este posibilă. Ticurile se intensifică la stimuli emoționali (anxietate, frică) și scad odată cu concentrarea, după consumul de alcool sau în timpul divertismentului plăcut. Ticurile pot apărea în diferite părți ale corpului sau pot fi limitate la o singură parte. Conform structurii hiperkineziei, se disting ticuri simple și complexe, în funcție de localizare - focale (în mușchii feței, capului, membrelor, trunchiului) și generalizate. Ticurile complexe generalizate pot semăna în exterior cu un act motor intenționat în complexitate. Uneori, mișcările seamănă cu mioclonia sau coreea, dar, spre deosebire de acestea, ticurile fac mișcările normale în partea afectată a corpului mai puțin dificile. Pe lângă ticurile motorii, există și ticuri fonetice: simple - cu vocalizare elementară - și complexe, când pacientul strigă cuvinte întregi, uneori înjură (coprolalie). Frecvența localizării ticurilor scade în direcția de la cap la picioare. Cel mai frecvent tic este clipitul. Ticul generalizat sau sindromul (boala) Gilles de la Tourette este o boală ereditară transmisă de tip autosomal dominant. Cel mai adesea începe la vârsta de 7-10 ani. Se caracterizează printr-o combinație de ticuri motorii și fonetice generalizate (țipete, coprolalie etc.), precum și modificări psihomotorii (acțiuni stereotipe obsesive), emoționale (suspiciune, anxietate, frică) și de personalitate (izolare, timiditate, lipsă de încredere în sine).
- Hiperkinezia distonică este o mișcare involuntară, prelungită și violentă, care poate implica grupe musculare de orice dimensiune. Este lentă, constantă sau apare periodic în timpul unor acte motorii specifice; distorsionează poziția normală a membrului, capului și trunchiului sub forma anumitor posturi. În cazuri severe, pot apărea posturi fixe și contracturi secundare. Distoniile pot fi focale sau pot implica întregul corp (distonie de torsiune). Cele mai frecvente tipuri de distonie musculară focală sunt blefarospasmul (închiderea/strângerea involuntară a ochilor); distonia oromandibulară (mișcări și spasme involuntare ale mușchilor faciali și limbii); torticolisul spasmodic (contracție tonică, clonică sau tonico-clonică a mușchilor gâtului, care duce la înclinări și rotiri involuntare ale capului); crampa scriitorului.
- Atetoza este o hiperkinezie distonică lentă, a cărei răspândire „târâtoare” în părțile distale ale membrelor conferă mișcărilor involuntare un caracter asemănător viermilor, iar în părțile proximale ale membrelor - un caracter serpentin. Mișcările sunt involuntare, lente, apar în principal la nivelul degetelor de la mâini și de la picioare, limbii și se înlocuiesc reciproc într-o secvență dezordonată. Mișcările sunt line și mai lente în comparație cu cele coreice. Pozițiile nu sunt fixe, ci trec treptat de la una la alta („spasm mobil”). În cazuri mai pronunțate, în hiperkinezie sunt implicați și mușchii proximali ai membrelor, mușchii gâtului și ai feței. Atetoza se intensifică odată cu mișcările voluntare și stresul emoțional, scade în anumite poziții (în special, pe burtă), în timpul somnului. Atetoza unilaterală sau bilaterală la adulți poate apărea în boli ereditare cu afectarea sistemului nervos extrapiramidal ( coreea Huntington, distrofia hepatocerebrală); în leziuni vasculare ale creierului. La copii, atetoza se dezvoltă cel mai adesea ca urmare a leziunilor cerebrale în perioada perinatală, ca urmare a infecțiilor intrauterine, traumatismelor la naștere, hipoxiei, asfixiei fetale, hemoragiei, intoxicației, bolii hemolitice.

