
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Boala de reflux gastroesofagian și sarcina
Expert medical al articolului
Ultima examinare: 12.07.2025
Boala de reflux gastroesofagian (BRGE) este o boală cronică recurentă cauzată de o tulburare a funcției de evacuare motorie a organelor zonei gastroesofagiene și caracterizată prin refluxul spontan sau recurent regulat al conținutului gastric sau duodenal în esofag, ceea ce duce la afectarea esofagului distal cu dezvoltarea de tulburări erozivo-ulcerative, catarale și/sau funcționale.
Epidemiologie
Arsurile la stomac, principalul simptom al bolii de reflux gastroesofagian, apar la aproximativ 50% dintre femeile însărcinate, ajungând la 80% conform unor studii. [ 1 ] Aproximativ 25% dintre femeile însărcinate se confruntă cu arsuri la stomac zilnic. [ 2 ] Arsurile la stomac sunt o problemă atât de frecventă pentru femeile însărcinate, încât atât pacientele însele, cât și mulți obstetricieni le consideră o manifestare normală a sarcinii, care nu necesită o atenție specială.
Aproximativ 17% dintre femeile însărcinate prezintă simultan arsuri la stomac și regurgitații.[ 3 ] Recent, incidența simptomelor de reflux în al treilea trimestru de sarcină a fost raportată la aproximativ 25%, severitatea arsurilor la stomac crescând constant pe tot parcursul sarcinii.[ 4 ],[ 5 ]
Indicele de masă corporală înainte de sarcină, creșterea în greutate în timpul ultimei sarcini, rasa nu afectează frecvența apariției și severitatea simptomului. Dezvoltarea arsurilor la stomac în prima sarcină crește riscul de recurență a acestora în cele ulterioare.
Arsurile la stomac sunt adesea o consecință a unei exacerbări a unui reflux gastroesofagian preexistent. Experiența noastră arată că din 55 de femei însărcinate cu esofagită de reflux confirmată endoscopic, doar 10 (18,2%) au dezvoltat boala pentru prima dată în viață în timpul sarcinii. Un alt punct de vedere este că majoritatea femeilor încep să se plângă de arsuri la stomac doar atunci când acestea le înrăutățesc efectiv calitatea vieții și le provoacă anxietate semnificativă, adică mult mai târziu decât apare în realitate.
Cauze GERD în timpul sarcinii
BRGE în timpul sarcinii este probabil cauzat de scăderea presiunii în sfincterul esofagian inferior din cauza creșterii nivelurilor de estrogen și progesteron matern în timpul sarcinii. Modificările hormonale din timpul sarcinii pot, de asemenea, să scadă motilitatea gastrică, ducând la creșterea timpului de golire gastrică și la un risc crescut de BRGE.
Patogeneza
Apariția BRGE în timpul sarcinii este multifactorială, implicând atât factori hormonali, cât și mecanici. Este adesea rezultatul unei scăderi progresive a presiunii sfincterului esofagian inferior din cauza unei creșteri treptate a estrogenului și progesteronului circulant.[ 8 ] Cea mai scăzută presiune a sfincterului esofagian inferior apare la 36 de săptămâni de gestație.[ 9 ] Alți factori care pot juca, de asemenea, un rol în BRGE includ creșterea presiunii intragastrice din cauza unui uter mărit și modificări ale motilității gastrointestinale din cauza motilității esofagiene ineficiente cu timpi de golire prelungiți.[ 10 ]
Simptome GERD în timpul sarcinii
Simptomele bolii de reflux gastroesofagian în timpul sarcinii sunt aproape aceleași cu cele din afara acesteia. Principalul simptom este arsura la stomac, care se dezvoltă de obicei după masă, în special după consumul de alimente mari, grase, prăjite și picante, manifestată printr-o senzație de arsură în zona pieptului și/sau regurgitare. [ 11 ] Unele femei, pentru a evita arsurile la stomac, preferă să mănânce o dată pe zi, ceea ce poate duce la o pierdere semnificativă în greutate. Arsurile la stomac durează de la câteva minute la ore, se repetă de mai multe ori pe zi, intensificându-se în poziție orizontală, la întoarcerea dintr-o parte în alta. Unele femei însărcinate sunt atentă la faptul că arsurile la stomac deranjează mai mult pe partea stângă. În plus, aplecarea corpului înainte, de exemplu, pentru a încălța sau a închide pantofii (simptomul „șiret”), provoacă apariția acesteia.
În unele cazuri, pentru a ameliora arsurile la stomac care apar noaptea în timpul somnului, pacientul este obligat să se ridice, să se plimbe prin cameră o vreme și să bea puțină apă. Unele femei trebuie să doarmă stând pe un scaun. Senzația de arsuri la stomac este însoțită de o senzație dureroasă de melancolie și o dispoziție depresivă. Pe fondul arsurilor la stomac prelungite, pot apărea dureri în spatele sternului, odinofagie și eructații. Adesea, durerea iradiază în spatele capului, în spațiul interscapular și se intensifică în timpul sau imediat după masă. Uneori, pacienții cu arsuri la stomac prezintă o salivație crescută.
Astfel, în timpul sarcinii, diagnosticul primar al bolii de reflux gastroesofagian trebuie să se bazeze pe manifestările clinice ale bolii, deoarece sensibilitatea și specificitatea unui astfel de simptom precum arsurile la stomac, care apar după masă sau când pacienta stă întinsă pe spate, ajunge la 90%.
Examenul fizic poate releva sensibilitate moderată la palpare în regiunea epigastrică.
Exacerbarea BRGE (boala de reflux gastroesofagian), esofagita de reflux sunt observate mai des în a doua jumătate a sarcinii. În primul trimestru, arsurile la stomac și exacerbarea BRGE sunt adesea provocate de toxicoza precoce - vărsăturile femeilor însărcinate. Prin urmare, dacă vărsăturile apar la sfârșitul perioadei de gestație (ultimele 6-7 săptămâni), acest simptom nu trebuie ignorat, deoarece vărsăturile pot fi un semn al unei hernii a deschiderii diafragmei esofagiene sau al dezvoltării complicațiilor.
Ce te deranjează?
Formulare
În 2002, la Congresul Mondial al Gastroenterologilor de la Los Angeles, a fost adoptată o nouă clasificare clinică a bolii de reflux gastroesofagian, conform căreia se disting următoarele:
- formă nonerozivă (sau endoscopic negativă) a bolii (BRGE), adică BRGE fără semne de esofagită; această definiție se aplică cazurilor în care un pacient cu manifestări ale bolii, în principal arsuri la stomac, care îndeplinesc criteriile clinice pentru boala de reflux gastroesofagian, nu a prezentat leziuni ale mucoasei esofagiene;
- formă eroziv-ulcerativă (sau endoscopic pozitivă) a bolii, inclusiv complicații sub formă de ulcere și stricturi esofagiene;
- Esofagul Barrett (metaplazia epiteliului scuamos stratificat în epiteliu columnar în esofagul distal, ca o consecință a bolii de reflux gastroesofagian. Izolarea acestei forme a bolii se datorează faptului că această formă de metaplazie este considerată o afecțiune precanceroasă. Până în prezent, nu există cazuri ale bolii descrise în literatura de specialitate la femeile însărcinate).
Complicații și consecințe
Complicațiile refluxului gastroesofagian în timpul sarcinii, inclusiv ulcerații, sângerări și strictură esofagiană, sunt rare, probabil pentru că durata esofagitei la femeile gravide este relativ scurtă.
Diagnostice GERD în timpul sarcinii
Diagnosticul de reflux gastroesofagian (GERD) în timpul sarcinii se stabilește pe baza plângerilor, a datelor anamnezice și a rezultatelor examinării instrumentale.
Radiografia nu este utilizată la femeile însărcinate din cauza posibilului efect dăunător asupra fătului; se poate utiliza pH-metria, dar necesitatea utilizării acesteia este discutabilă.
Esofagogastroduodenoscopie
Esofagogastroduodenoscopia (EGDS) este metoda de elecție pentru diagnosticarea BRGE (boala de reflux gastroesofagian), în special a complicațiilor acesteia. Deși metoda este dificilă pentru mamă, siguranța sa pentru făt, conținutul ridicat de informații, posibilitatea unui diagnostic precis și a diagnosticului diferențial al bolilor o plasează pe locul 1 printre metodele instrumentale de diagnosticare a patologiei tractului digestiv superior la femeile gravide. După ce am început să utilizăm endoscopia în situații urgente, am ajuns la concluzia despre necesitatea utilizării acesteia în examinarea de rutină a femeilor gravide cu indicații adecvate.
Indicații pentru EGDS:
- sângerare esofagiană-gastrică acută;
- suspiciunea unei leziuni sau perforații a esofagului, stomacului sau duodenului; suspiciunea prezenței unui corp străin;
- pentru a confirma sau exclude un proces tumoral;
- atacuri acute de durere abdominală, plângeri dispeptice persistente în combinație cu durere în abdomenul superior cu rezultate negative ale examinării cu ultrasunete a organelor abdominale;
- suspiciune de esofagită peptică severă, strictură esofagiană;
- la femeile însărcinate cu ciroză hepatică pentru a exclude sau confirma prezența varicelor esofagiene.
Fibroendoscopia planificată este contraindicată femeilor însărcinate cu deformare a coloanei cervicotoracice, cifoză pronunțată, scolioză sau lordoză; stenoză esofagiană, a cărei dimensiune este mai mică decât diametrul endoscopului; rigiditate a faringelui; gușă mare; vărsături excesive la femeile însărcinate; nefropatie, eclampsie sau preeclampsie; placenta previa, miopie crescută. Insuficiența istmico-cervicală în combinație cu amenințarea întreruperii sarcinii poate fi considerată o contraindicație relativă.
O altă metodă instrumentală sigură și informativă pentru diagnosticarea refluxului gastroesofagian la femeile gravide este ecografia. Un semn ecografic fiabil al unei hernii este creșterea diametrului secțiunii transversale a tractului digestiv la nivelul deschiderii esofagiene a diafragmei cu peste 1,58 +/– 0,18 cm, iar semnele ecografice ale refluxului gastroesofagian sunt expansiunea esofagului abdominal în decurs de 9 minute de la începerea studiului cu ecocontrast și o creștere a diametrului esofagului cu peste 0,35 +/– 0,06 cm.
Ce teste sunt necesare?
Cine să contactați?
Tratament GERD în timpul sarcinii
Baza tratamentului pentru BRGE (arsuri la stomac) este întărirea la maximum a factorilor de protecție împotriva refluxului și slăbirea factorului acido-peptic agresiv, care ar trebui să înceapă cu respectarea recomandărilor privind schimbarea stilului de viață și a dietei. [ 12 ]
Modificările stilului de viață (vezi tabelul ) și ale dietei ar trebui luate în considerare ca tratament de primă linie în timpul sarcinii; cu toate acestea, dacă arsurile la stomac sunt suficient de severe, tratamentul trebuie inițiat după consultarea unui medic (nivel de recomandare C). [ 13 ], [ 14 ]
O femeie ar trebui să evite pozițiile care favorizează arsurile la stomac. Dacă nu există contraindicații, dormiți cu capul patului ridicat (trebuie ridicat la un unghi de 15°, pernele „înalte” nu sunt suficiente). [ 15 ] Este extrem de nedorit să stați mult timp într-o poziție înclinată, să fiți forțată să stați în pat cu capul patului coborât, să efectuați exerciții de gimnastică asociate cu tensiune abdominală, să purtați centuri strânse, corsete. [ 16 ] Este necesar să se evite constipația, dacă aceasta apare, deoarece orice efort duce la o creștere a presiunii intraabdominale, la eliberarea conținutului gastric acid în esofag și la apariția arsurilor la stomac.
După ce mâncați, nu trebuie să vă întindeți - este mai bine să stați jos sau chiar în picioare: acest lucru promovează evacuarea mai rapidă a alimentelor din stomac.
Se recomandă mese fracționate (de 5-7 ori pe zi) în porții mici; o femeie trebuie să evite supraalimentarea. Este recomandabil să includă în dietă alimente cu reacție alcalină („antiacide alimentare”): lapte, smântână, smântână, brânză de vaci, omlete proteice la abur, carne fiartă, pește, carne de pasăre, unt și ulei vegetal, pâine albă. Mâncărurile și garniturile din legume trebuie fierte sau pasate. Este mai bine să se coacă merele. Nu se recomandă consumul de carne prăjită grasă, carne de pasăre, pește, alimente afumate, sosuri și condimente picante, sucuri și compoturi de fructe acre, legume care conțin fibre grosiere (varză albă, ridichi, hrean, ceapă, usturoi), ciuperci, pâine neagră, ciocolată, băuturi carbogazoase și acidulate, ceai fierbinte, cafea neagră. [ 17 ]
În cazul unor arsuri minore la stomac, aceste măsuri pot fi destul de suficiente. În cazurile de arsuri severe la stomac, apariția altor simptome de BRGE (boală de reflux gastroesofagian), este necesar să se discute cu pacientul toate aspectele pozitive și posibilele negative ale terapiei medicamentoase.
Tratamentul medicamentos al refluxului gastroesofagian în timpul sarcinii
Diverse intervenții farmacologice sunt disponibile pentru controlul simptomelor, dar riscurile potențiale pentru pacientă, făt și nou-născut trebuie discutate cu pacienta. Perioada teratogenă critică în timpul sarcinii este din ziua 31 (într-un ciclu menstrual de 28 de zile) până în ziua 71 de la ultima menstruație. Expunerea la un potențial teratogen înainte de această perioadă are de obicei ca rezultat totul sau nimic (fie moartea fetală, fie supraviețuirea fără anomalii); prin urmare, orice agenți farmacologici care nu sunt absolut necesari trebuie amânați până la trecerea perioadei de potențială teratogenitate. Prin urmare, tratamentul ales pentru BRGE în timpul sarcinii ar trebui să minimizeze riscurile potențiale. Astfel, opțiunile de tratament ar trebui să urmeze o abordare treptată (recomandare de gradul C). [ 18 ], [ 19 ] În această abordare, primul pas este modificarea stilului de viață. Dacă nu există niciun răspuns sau simptomele deranjante persistă, se inițiază tratamentul farmacologic, începând cu antiacide, apoi antagoniști ai receptorilor histaminei-2 (H2RA) și, în final, inhibitori ai pompei de protoni (IPP) (tabel). [ 20 ]
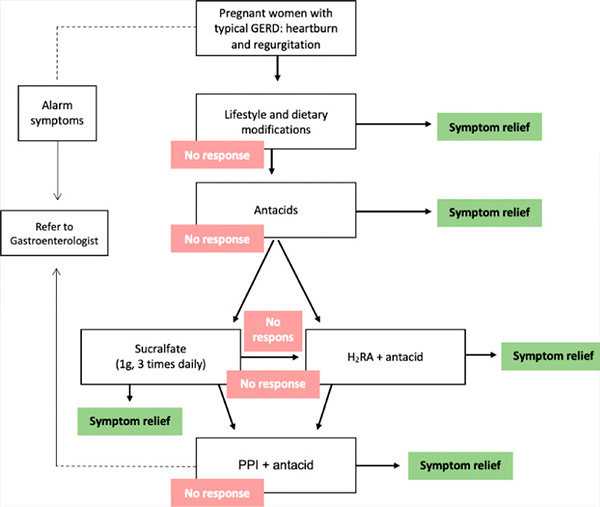
Abordare treptată a tratamentului BRGE în timpul sarcinii. BRGE = boală de reflux gastroesofagian, H2RA = antagonist al receptorilor histaminei-2, IPP = inhibitor al pompei de protoni.
Din păcate, medicamentele utilizate pentru tratarea BRGE (boala de reflux gastroesofagian) nu au fost testate în studii randomizate controlate la femeile însărcinate. Majoritatea recomandărilor pentru utilizarea lor se bazează pe rapoarte de caz și studii de cohortă efectuate de companii farmaceutice sau pe recomandări ale Administrației pentru Alimente și Medicamente din SUA (FDA).
Tratamentele tradiționale pentru BRGE (boala de reflux gastroesofagian) includ antiacide, sucralfat, prokinetice, blocante ale receptorilor histaminei H2 și inhibitori ai pompei de protoni. FDA a împărțit toate medicamentele utilizate în timpul sarcinii în cinci categorii de siguranță: A, puternic, C, D și X, pe baza disponibilității și absorbției lor sistemice, precum și a raportărilor de malformații congenitale la oameni și animale.
Antiacide
Antiacidele sunt unul dintre cele mai frecvent prescrise (utilizate) grupuri de medicamente femeilor însărcinate, fiind al doilea după suplimentele de fier. Aproximativ 30-50% dintre femeile însărcinate le iau pentru a trata arsurile la stomac și alte simptome de reflux.
Antiacidele care conțin aluminiu, calciu și magneziu nu s-au dovedit a fi teratogene în studiile pe animale și sunt recomandate ca tratament de primă linie pentru arsurile la stomac și refluxul acid în timpul sarcinii.[ 21 ] Dozele mari și utilizarea prelungită a trisilicatului de magneziu au fost asociate cu nefrolitiază, hipotensiune arterială și detresă respiratorie la făt, iar utilizarea acestuia nu este recomandată în timpul sarcinii. De asemenea, antiacidele care conțin bicarbonat nu sunt recomandate din cauza riscului de acidoză metabolică maternă și fetală și de supraîncărcare cu lichide. De asemenea, au existat raportări de cazuri de sindrom lapte-alcali la femeile însărcinate care au luat doze zilnice mai mari de 1,4 g de calciu elementar derivat din carbonat de calciu.[ 22 ]
Antiacidele preferate pentru tratamentul BRGE în timpul sarcinii sunt antiacidele care conțin calciu în doze terapeutice uzuale, având în vedere efectul benefic al acestui tratament în prevenirea hipertensiunii arteriale și a preeclampsiei (nivel de recomandare A). [ 23 ]
O analiză sistematică a constatat că suplimentele de calciu sunt eficiente în prevenirea hipertensiunii arteriale și a preeclampsiei. Consensul recomandă utilizarea antiacidelor care conțin calciu, având în vedere efectele lor secundare limitate. Cu toate acestea, aportul excesiv de carbonat de calciu poate duce la sindromul lapte-alcali; este puțin probabil ca antiacidele care conțin carbonat de calciu să aibă un efect semnificativ asupra nou-născutului.[ 24 ] Similar antiacidelor care conțin calciu, sulfatul de magneziu a dus la o reducere cu 50% a riscului de eclampsie și, prin urmare, la o reducere a mortalității materne într-un studiu randomizat, controlat cu placebo.[ 25 ]
Utilizarea antiacidelor care conțin bicarbonat sau trisilicat de magneziu nu este recomandată în timpul sarcinii (nivel de recomandare C).
Antiacidele care conțin bicarbonat pot provoca supraîncărcare cu fluide fetale și materne și alcaloză metabolică. Dozele mari și utilizarea prelungită a trisilicatului de magneziu au fost asociate cu detresă respiratorie fetală, hipotensiune arterială și nefrolitiază.[ 26 ]
Medicamentele antiacide sunt de obicei împărțite în absorbabile (sistemice, solubile) și neabsorbabile (nesistemice, insolubile). Medicamentele absorbabile includ oxid de magneziu, carbonat de calciu, bicarbonat de sodiu, acesta din urmă fiind adesea utilizat în viața de zi cu zi pentru a scăpa de arsurile la stomac, dar nu este potrivit pentru utilizare sistematică pe termen lung. În primul rând, în ciuda capacității bicarbonatului de sodiu de a ameliora rapid arsurile la stomac, efectul său este pe termen scurt, iar deoarece dioxidul de carbon se formează atunci când interacționează cu sucul gastric, care are un efect pronunțat de producere a sucului, noi porțiuni de acid clorhidric sunt eliberate din nou, iar arsurile la stomac se reiau curând cu o vigoare reînnoită. În al doilea rând, sodiul conținut în bicarbonat de sodiu, absorbit în intestin, poate duce la apariția edemelor, ceea ce este extrem de nedorit pentru femeile însărcinate.
Antiacidele neabsorbabile includ carbonatul bazic de magneziu, fosfatul de aluminiu și hidroxidul de aluminiu. Acestea sunt foarte eficiente și au puține efecte secundare și pot fi prescrise femeilor însărcinate fără teama de a expune mama și fătul la riscuri speciale. Studiile pe animale au dovedit absența efectelor teratogene ale antiacidelor care conțin magneziu, aluminiu și calciu. Astăzi, majoritatea sunt considerate sigure și sunt acceptabile pentru utilizare în doze terapeutice medii de către femeile însărcinate. Mai mult, există observații care arată că femeile care au luat oxid de magneziu au avut complicații ale sarcinii, cum ar fi nefropatia și eclampsia, mai rar. Cu toate acestea, s-a observat că sulfatul de magneziu poate duce la întârzierea travaliului și la slăbiciunea travaliului, precum și la dezvoltarea convulsiilor. Prin urmare, antiacidele care conțin magneziu trebuie excluse în ultimele săptămâni de sarcină.
Vorbind despre antiacide, nu putem să nu menționăm medicamentele populare în țara noastră, care includ principalul nitrat de bismut (Vikalin, Roter, Bismofalk) și subcitratul de bismut coloidal (De-Nol), care au nu numai un efect antiacid, ci și un efect citoprotector, și nu ar trebui utilizate în timpul sarcinii din cauza lipsei de informații despre posibilele efecte adverse ale sărurilor de bismut asupra fătului. Preparatele de bismut sunt clasificate în categoria C de către FDA.
Medicamente care au efect protector asupra membranei mucoase
Sucralfat
La pacienții care prezintă simptome persistente de reflux gastroesofagian în ciuda utilizării de antiacide, sucralfatul (comprimat oral de 1 g de 3 ori pe zi) poate fi următoarea opțiune farmacologică (nivel de recomandare C).[ 27 ]
Sucralfatul se absoarbe lent, ceea ce îl face sigur pentru utilizare în timpul sarcinii și alăptării. Studiile pe animale au demonstrat siguranța sa față de efectele teratogene la doze de 50 de ori mai mari decât cele utilizate la om, iar FDA l-a clasificat în „Clasa B”.[ 28 ]
Un singur studiu prospectiv a evaluat rezultatele acestui tratament. Mai multe femei din grupul tratat cu sucralfat au prezentat ameliorarea arsurilor la stomac și a regurgitării comparativ cu grupul care și-a modificat stilul de viață (90% vs. 43%, P < 0,05).
Blocante ale receptorilor histaminei H2
Dacă simptomele persistă doar cu antiacide, blocantele H2 pot fi combinate cu antiacide (nivel de recomandare B). Blocantele H2 administrate în combinație cu antiacide trebuie luate în considerare ca terapie de linia a treia pentru refluxul gastroesofagian în timpul sarcinii.[ 29 ]
Deși blocantele H2 au fost utilizate din ce în ce mai puțin în ultimii ani pentru a trata BRGE (boala de reflux gastroesofagian) în populația generală, acestea sunt clasa de medicamente cel mai frecvent prescrise pentru tratarea arsurilor la stomac la femeile însărcinate care nu au răspuns la schimbările stilului de viață și la antiacide. Toate cele patru clase de medicamente (cimetidină, ranitidină, famotidină și nizatidină) sunt medicamente din categoria B pentru sarcină, aprobate de FDA.
Cimetidină
Este utilizat în practica clinică de peste 25 de ani. În acest timp, s-a acumulat o experiență semnificativă în utilizarea sa la diverse grupuri de pacienți, inclusiv la femeile însărcinate. În același timp, conform clasificării FDA, medicamentul este destul de sigur, deoarece nu crește riscul de malformații congenitale. Cu toate acestea, unii experți consideră că nu ar trebui prescris femeilor însărcinate, deoarece cimetidina poate duce la feminizarea nou-născuților de sex masculin.
Ranitidină
Eficacitatea medicamentului la femeile însărcinate a fost studiată în mod specific. Un studiu dublu-orb, controlat cu placebo, crossover [10] a comparat eficacitatea ranitidinei administrată o dată sau de două ori pe zi cu placebo la femei însărcinate cu simptome de BRGE (boală de reflux gastroesofagian) care nu au răspuns la tratamentul antiacid. Douăzeci de femei, după 20 de săptămâni de sarcină, au primit 150 mg de ranitidină de două ori pe zi sau 150 mg o dată pe zi seara, sau placebo. Administrarea de două ori pe zi a fost eficientă și nu s-au observat efecte secundare sau rezultate adverse ale sarcinii. [ 30 ]
Există, de asemenea, anumite statistici, inclusiv materiale bazate pe generalizarea cazurilor individuale de utilizare a ranitidinei în diferite etape ale sarcinii. În același timp, nu au fost înregistrate efecte secundare ale medicamentului.
Studiile experimentale efectuate pe șobolani și iepuri nu au evidențiat nicio dovadă de afectare a fertilității sau fetotoxicitate, chiar și atunci când ranitidina a fost administrată într-o doză de 160 de ori mai mare decât cea recomandată pentru om.
Mai multe studii au fost dedicate siguranței utilizării ranitidinei în primul trimestru de sarcină. Un studiu de cohortă prospectiv realizat în 1996, care a inclus 178 de femei care luau blocante H2 (71% au primit ranitidină, 16% cimetidină, 8% famotidină și 5% nizatidină) și 178 de femei din grupul de control care nu luau niciun medicament (de aceeași vârstă, cu indicații similare în anamneză privind consumul de alcool și fumatul), a dovedit siguranța medicamentelor. Astfel, malformațiile congenitale au fost observate în 2,1% din cazuri la pacientele care luau blocante H2 față de 3% în grupul de comparație.
Date similare au fost obținute în Studiul Registrului Suedez de Concentrare Medicală din 1998: 6 (3,8%) cazuri de malformații congenitale au fost înregistrate la 156 de nou-născuți ale căror mame au luat ranitidină în timpul sarcinii. Iar cifrele combinate pentru Marea Britanie și Italia dau un nivel de risc de malformații congenitale asociate cu administrarea medicamentului egal cu 1,5.
Absența efectelor teratogene sau toxice în condiții experimentale și datele obținute în clinică arată că ranitidina este sigură în timpul sarcinii, chiar și în primul trimestru, și este singurul blocant H2 cu eficacitate dovedită la femeile gravide.
Famotidină
Există puține studii privind utilizarea famotidinei în timpul sarcinii. Studiile experimentale pe șobolani și iepuri nu indică efecte fetotoxice sau teratogene. În studiul Medicaide din Michigan, citat anterior, s-au constatat malformații congenitale la 2 (6,1%) din 33 de nou-născuți ale căror mame au luat famotidină în primul trimestru de sarcină (comparativ cu un singur caz prezis). Cu toate acestea, numărul observațiilor disponibile în prezent este prea mic pentru a trage concluzii definitive.
Nizatidină
Datele privind siguranța utilizării nizatidinei în timpul sarcinii sunt, de asemenea, limitate. Studiile experimentale nu susțin prezența unui posibil efect embrio- sau fetotoxic, iar singurul raport din literatura de specialitate se referă la un rezultat pozitiv al sarcinii la o femeie care a luat nizatidină între săptămâna a 14-a și a 16-a de sarcină. Trebuie menționat că, deși nizatidina a fost inițial clasificată de FDA în categoria C, aceasta a fost recent reclasificată în categoria B.
Prokinetică
Prokineticele (metoclopramidă, domperidonă, cisapridă) oferă o ameliorare semnificativă a simptomelor comparabilă cu utilizarea blocantelor H2 în formele ușoare de BRGE (boală de reflux gastroesofagian), dar sunt semnificativ mai puțin eficiente în vindecarea leziunilor erozive și ulcerative ale mucoasei esofagiene. Metoclopramida este clasificată de FDA în categoria B, iar cisaprida în categoria C. Doar metoclopramida se utilizează la femeile gravide.
Metoclopramidă
Metoclopramida, fiind un blocant al receptorilor dopaminergici, crește tonusul sfincterului esofagian inferior și, prin urmare, reduce refluxul gastroesofagian, îmbunătățește cinetica și, prin urmare, auto-curățarea esofagului, îmbunătățește funcția de evacuare a stomacului. La femeile gravide, principala indicație pentru utilizarea sa este greața și vărsăturile din timpul sarcinii. Studiile experimentale au demonstrat siguranța utilizării sale în timpul sarcinii la animalele de laborator. Nu au fost înregistrate la om malformații congenitale sau leziuni toxice la nou-născuți din cauza utilizării metoclopramidei. În același timp, un studiu Medicaide din Michigan a înregistrat 10 cazuri de malformații congenitale (dintre care 8 erau așteptate) (5,2%) la 192 de nou-născuți ale căror mame au luat metoclopramidă în primul trimestru. Metoclopramida este clasificată de FDA în categoria B.
Inhibitorii pompei de protoni
Dacă blocantele H2 în combinație cu antiacide nu reușesc să controleze suficient severitatea simptomelor, se recomandă utilizarea IPP-urilor cu adăugarea de antiacide ca medicație de salvare pentru refluxul gastroesofagian episodic (nivel de recomandare C). [ 31 ]
Inhibitorii pompei de protoni (IPP) sunt cea mai eficientă clasă de medicamente utilizate pentru tratarea bolii de reflux gastroesofagian, atât endoscopic negative, cât și pozitive. Deși IPP sunt mai eficienți decât blocantele H2 în tratarea BRGE, aceștia nu sunt utilizați la fel de frecvent la femeile însărcinate. Prin urmare, datele de siguranță pentru această clasă de agenți terapeutici în timpul sarcinii sunt și mai limitate. Opinia predominantă este că IPP ar trebui utilizați în timpul sarcinii numai la pacientele cu BRGE severă sau complicată confirmată endoscopic, care nu răspund la blocantele H2.
Medicamentele IPP disponibile includ omeprazol, esomeprazol, lansoprazol, dexlansoprazol, rabeprazol și pantoprazol. Din perspectiva siguranței, FDA clasifică omeprazolul drept medicament din clasa C din cauza potențialei toxicități fetale (pe baza studiilor pe animale), în timp ce alte IPP sunt clasificate în clasa B.[ 32 ]
Omeprazol
Omeprazolul este clasificat de FDA în categoria de medicamente C deoarece, la doze umane, provoacă moarte embrionară/fetală dependentă de doză la șobolani și iepuri, fără efecte teratogene.
Pe de altă parte, în literatura de specialitate există informații despre siguranța omeprazolului.
Există, de asemenea, mai multe studii prospective care confirmă siguranța IPP-urilor și, în special, a omeprazolului la femeile gravide.
Iar experiența mondială generalizată a permis companiei AstraZeneca să permită utilizarea medicamentului original omeprazol (Losec MAPS) în timpul sarcinii, precizând în instrucțiunile de utilizare medicală că „rezultatele studiilor au arătat absența efectelor secundare ale omeprazolului asupra sănătății femeilor însărcinate, asupra fătului sau nou-născutului. Losek MAPS poate fi utilizat în timpul sarcinii”.
Lansoprazol
Studiile experimentale efectuate pe șobolani și iepuri gestante au arătat că lansoprazolul, administrat în doze de 40 și, respectiv, 16 ori mai mari decât cele recomandate pentru om, nu are un efect negativ asupra fertilității și nu este fetotoxic.
Datele privind siguranța utilizării clinice a medicamentului la femei în perioada gestațională sunt limitate. Cea mai sigură soluție la această problemă este evitarea utilizării medicamentului în timpul sarcinii, în special în primul trimestru, dar dacă este nevoie de terapie cu lansoprazol sau dacă o astfel de terapie a fost efectuată în stadiile incipiente ale gestației, riscul pentru făt pare a fi foarte mic.
Rabeprazol, pantoprazol, esomeprazol
Conform informațiilor furnizate de producători, datele experimentale obținute pe șobolani și iepuri indică siguranța utilizării acestor medicamente în timpul sarcinii. Cu toate acestea, nu există informații în literatura de specialitate privind utilizarea acestor medicamente la om, așa că este mai bine să se evite utilizarea rabeprazolului, pantoprazolului și esomeprazolului în tratamentul BRGE (boala de reflux gastroesofagian) la femeile însărcinate.
Utilizarea rabeprazolului în timpul sarcinii nu a fost studiată la om; cu toate acestea, pe baza datelor obținute pe animale pentru rabeprazol și a datelor obținute pe oameni pentru alte IPP, se așteaptă ca utilizarea rabeprazolului să fie sigură în timpul sarcinii.[ 33 ]
Prevenirea sindromului de aspirație în timpul nașterii
Femeile însărcinate prezintă un risc ridicat de aspirație gastrică în timpul travaliului, mai ales dacă acesta se desfășoară sub anestezie. Sindromul Mendelson sau sindromul de aspirație acidă este cea mai frecventă cauză de morbiditate și mortalitate obstetricală cauzată de anestezie. De aceea, prevenirea acestei complicații este atât de importantă în timpul travaliului. Rezumând datele obținute de diverși cercetători, putem concluziona că, din punctul de vedere al siguranței pentru copil, cea mai justificată metodă de prevenire a sindromului de aspirație acidă în timpul travaliului sau a rezolvării chirurgicale este administrarea de blocante ale receptorilor histaminei H2, în special ranitidina. Un set întreg de studii, care dovedesc acest fapt, indică faptul că, la prescrierea medicamentului femeilor aflate în travaliu, nu s-a înregistrat niciun efect negativ asupra frecvenței și intensității contracțiilor, ritmului cardiac fetal sau scorului Apgar. În plus, nu s-a observat niciun efect negativ asupra acidității sucului gastric la nou-născuți în decurs de 24 de ore de la naștere. Pentru prevenirea sindromului de aspirație acidă în timpul travaliului sau al cezarienei, este acceptabilă și prescrierea de IPP, așa cum reiese din concluziile formulate de experții FDA.
Concluzie
Luând în considerare toate informațiile prezentate în acest capitol, se poate propune următorul algoritm pentru tratarea BRGE (boala de reflux gastroesofagian) la femeile însărcinate. În cazurile ușoare, prescrierea dietei și respectarea recomandărilor privind stilul de viață pot fi suficiente.
Dacă nu există efect, terapia medicamentoasă trebuie inițiată cu administrarea de antiacide (1 doză terapeutică de 3 ori pe zi la 1 oră după mese și a 4-a oară seara) sau sucralfat (1 g de 3 ori pe zi).
Dacă această abordare terapeutică este ineficientă, după o discuție amplă a problemei cu pacientul, inclusiv profilul de siguranță al medicamentelor recomandate, se pot prescrie blocante ale receptorilor histaminici H2 (o dată pe zi seara, după cină). Conform majorității cercetătorilor, ranitidina în doză de 150 mg/zi (o dată seara, după mese) este sigură.
IPP-urile sunt medicamente de rezervă pentru tratamentul cazurilor severe și complicate de BRGE (boală de reflux gastroesofagian) după EGDS preliminar. Se pare că ar trebui acordată preferință omeprazolului original, care are cel mai bun profil de siguranță dintre toate IPP-urile. Bineînțeles, este de preferat să nu se prescrie medicamente antisecretorii în primul trimestru de sarcină.
Tratamentul chirurgical al BRGE (boala de reflux gastroesofagian) nu se efectuează în timpul sarcinii.
Tratamentul GERD în timpul alăptării
Deși principalele simptome ale refluxului gastroesofagian dispar de obicei la scurt timp după naștere, unele femei continuă să prezinte simptome de reflux, în special arsuri la stomac, în perioada postpartum și necesită terapie medicamentoasă.
S-a stabilit că majoritatea medicamentelor sistemice utilizate în tratamentul BRGE (boala de reflux gastroesofagian) sunt secretate în laptele matern și pot afecta negativ dezvoltarea copilului. Siguranța utilizării medicamentelor în timpul alăptării, precum și la femeile însărcinate, se bazează pe date experimentale și literatură privind utilizarea lor de către mamele care alăptează.
Antiacidele neabsorbabile (hidroxid de aluminiu, trisilicat de magneziu) nu se acumulează în laptele matern și, prin urmare, sunt considerate sigure.
Toți blocanții H2 sunt secretați în laptele matern, așa că teoretic pot afecta negativ aciditatea conținutului gastric al nou-născuților, pot inhiba metabolismul medicamentelor și pot stimula sistemul nervos central. În 1994, Academia Americană de Pediatrie a clasificat ranitidina și famotidina drept medicamente sigure pentru alăptare, famotidina fiind mai preferabilă deoarece are o capacitate mai mică de acumulare în laptele matern. Este mai bine să nu se prescrie nizatidina femeilor în timpul alăptării, deoarece efectul acesteia este puțin studiat.
În mod similar, se cunosc puține lucruri despre secreția IPP-urilor în laptele matern și siguranța lor pentru sugar. Se pare că IPP-urile ajung în lapte deoarece au o greutate moleculară relativ mică. Singurul studiu publicat privind utilizarea omeprazolului în timpul alăptării sugerează că acesta este sigur pentru utilizare la om. Un studiu experimental efectuat pe șobolani a arătat că medicamentul a dus la o încetinire a creșterii în greutate a puilor de șobolan. Prin urmare, având în vedere numărul limitat de observații, IPP-urile nu sunt recomandate pentru utilizare în timpul alăptării. Femeile cu reflux gastroesofagian sever care necesită terapie antisecretorie cronică ar trebui fie să întrerupă alăptarea și să continue tratamentul, fie să utilizeze medicamente din alte clase.
Astfel, în timpul sarcinii și alăptării, pentru tratamentul BRGE, este mai bine să se prefere medicamentele a căror acțiune a fost bine studiată timp de mulți ani, în locul medicamentelor noi. Doar controlul strict al medicului asupra administrării de medicamente de către femeile însărcinate și o terapie prudentă vor reduce la minimum riscul posibilelor efecte adverse.
Profilaxie
Constă în urmarea unui „regim” general și a unor măsuri dietetice elaborate pentru pacienții care suferă de reflux gastroesofagian (GERD).

