
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
HPV 16 tip oncogenic: cum se manifestă, tratament cu medicamente și remedii folclorice
Expert medical al articolului
Ultima examinare: 06.07.2025
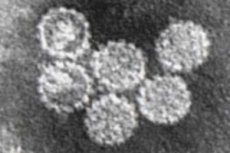
Toate cele o sută cincizeci de tulpini ale virusului papiloma uman (HPV) au o denumire digitală. Dacă majoritatea provoacă creșterea negilor pe diferite părți ale corpului și aparțin serotipurilor HPV cu risc scăzut de malignitate, atunci HPV tip 16 (și peste o duzină de tulpini) este considerat cancerigen și este definit ca un serotip cu risc ridicat.
Structură HPV tip 16
Nucleocapsida icosaedrică a virusului papiloma conține fragmente de ADN bicatenar, pentru a cărui replicare are nevoie de proteine străine. HPV obține acces la acestea prin penetrarea celulelor umane prin endocitoza receptorului celular și își formează învelișul din proteinele membranelor celulare. În același timp, virusul de tip 16 se caracterizează prin integrarea în genomul celular, iar penetrarea în nucleul său este o condiție necesară pentru replicare. Dar dacă imunitatea unei persoane este suficient de puternică, virusul rămâne în celulă în așa-numita formă episomală.
Replicarea HPV 16 are loc în epidermă, mai precis, în celulele bazale ale epiteliului scuamos stratificat al stratului cornos al pielii și în celulele epiteliului scuamos nekeratinizant al membranelor mucoase, în care are loc constant procesul de mitoză și migrare celulară. Evident, un factor favorabil pentru acest virus este și matricea intercelulară mai laxă a epiteliului organelor genitale, perineului și zonei perianale, precum și umiditatea locală crescută.
În plus, celulele epiteliului superficial din zonele indicate sunt adesea supuse microtraumatismelor (abraziunilor), iar mulți specialiști sunt siguri că deteriorarea HPV 16 și activarea acestuia apar doar atunci când bariera epitelială este deteriorată. Mai mult, fiind o infecție oportunistă, HPV profită de faptul că imunitatea celulară poate fi slăbită semnificativ de bacteriile adesea prezente în zona anogenitală, în special atunci când chlamydia sau ureaplasma și HPV 16 sunt combinate, precum și de alte infecții virale, cum ar fi virusurile herpetice.
Patogeneza malignității indusă de HPV constă în interacțiunea oncoproteinelor virale primare E6 și E7 cu nucleii celulelor anti-oncogene (proteinele supresoare tumorale p53 și pRb), ceea ce determină degradarea acestor celule și încetarea îndeplinirii funcției lor de protecție. Apoi începe procesul neoplastic: ciclul celular se modifică, se pierde controlul asupra creșterii celulare, rata de proliferare a acestora crește și apar mutații în structurile celulare. În cele din urmă, aceasta duce la dezvoltarea displaziei sau a tumorii.
Patogeneza
HPV este un virus ADN epiteliotrop cu acțiune directă, adică atunci când pătrunde într-o celulă epitelială sau mucoasă, virionul se integrează în genomul celulei umane și se combină cu acesta, formând o formă latentă specială. În această formă, poate rămâne în celule pentru o perioadă foarte lungă de timp fără a provoca simptome (pentru mai multe detalii, vezi mai jos - în secțiunea Patogeneză).
Infecția cu HPV este foarte frecventă, dar la 80-90% dintre oameni sistemul imunitar este capabil să o facă față singur, iar o persoană poate nici măcar să nu bănuiască că a fost infectată cu acest virus.
Însă uneori virusul își dezvăluie prezența în mod deschis. Peste 30 de tulpini afectează membranele mucoase ale tractului urogenital și epiderma zonei anogenitale. Astfel, serotipurile cu risc scăzut (HPV 6, 11, 42, 43 și 44) pot provoca veruci genitale, afectând adesea zona perianală; acestea pot provoca, de asemenea, dezvoltarea papilomatozei respiratorii. Iar serotipurile cu cel mai mare risc - HPV 16, 18, 31, 45 - sunt asociate cu leziuni cervicale cu o probabilitate mare de a se dezvolta în cancer de col uterin.
Prin urmare, modul de transmitere a HPV 16 este clar: se transmite sexual, adică pe cale sexuală (inclusiv toate tipurile de contacte sexuale). Mai mult, HPV latent, chiar și fără semne externe, se transmite și partenerului sexual. Iar actul sexual neprotejat crește probabilitatea de infectare cu 75%. De regulă, două treimi dintre persoanele care au contact sexual cu un partener infectat cu papilomavirus pot dezvolta veruci genitale în decurs de două până la trei luni.
Cum se transmite HPV 16?
Deși actul sexual nu este singura modalitate prin care se poate răspândi HPV: toate serotipurile sale sunt extrem de contagioase și pot fi transmise prin contactul cu membranele mucoase sau pielea infectate. Probabil, infecția se poate răspândi de la o parte a corpului la alta: ginecologii cred că virusul poate afecta mai întâi colul uterin și apoi se poate răspândi la vagin și vulvă.
Apare o întrebare firească: se transmite HPV 16 prin salivă? Virusurile asociate cu leziuni benigne și maligne ale pielii și mucoaselor cauzează papiloame ale cavității bucale, iar în cel puțin 90% din cazuri, HPV tip 16 este implicat în dezvoltarea cancerului orofaringian - carcinomul cu celule scuamoase al gâtului. Așadar, virusologii cred că saliva poate juca un anumit rol în transmiterea infecției. Deși specialiștii de la Societatea Americană de Cancer susțin că acest virus nu se răspândește prin niciun fluid biologic.
Principalii factori de risc pentru infecția cu HPV 16 includ imunitatea slăbită, debutul precoce al activității sexuale, partenerii sexuali multipli, scăderea pH-ului (acidificarea) organismului și prezența bolilor inflamatorii ale zonei genitale. Fumatul și utilizarea pe termen lung a contraceptivelor orale reduc, de asemenea, rezistența la papilomavirusuri.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Perioadă incubație
Perioada de incubație după infecția cu serotipuri dermatotrope de HPV – manifestate sub formă de papilom sau veruci genitale – variază de la câteva săptămâni la un an. Cu toate acestea, majoritatea verucilor apar după două până la trei luni.
În cazul virusurilor papiloma oncogene, totul este mult mai complicat. Perioada de incubație pentru HPV 16 - până când încep să apară semne de transformare malignă a celulelor cervicale - este destul de lungă. Studiile au arătat că perioada medie de incubație de la HPV 16 detectat inițial până la displazia slab diferențiată (neoplazie intraepitelială) a colului uterin diagnosticată este de 5 ani, iar până la carcinomul cervical in situ - 12-15 ani.
Se crede că acest virus poate rămâne într-o stare latentă sau persistentă chiar mai mult timp, ceea ce crește probabilitatea infectării partenerilor sexuali pe tot parcursul vieții. Iar durata de viață a persoanelor cu HPV 16 depinde de dacă se manifestă, provocând dezvoltarea cancerului sau nu. Dar însăși prezența acestui virus - cu existență asimptomatică sau subclinică în organism - nu afectează în niciun fel speranța de viață.
Este important să se țină cont de prezența latentă pe scară largă a HPV 16, care poate fi detectată doar prin genotipizare parțială folosind reacția în lanț a polimerazei - atunci când pacientul efectuează un test pentru boli cu transmitere sexuală. În astfel de cazuri, conform mai multor studii străine, rezultatul pozitiv al prezenței asimptomatice a virusului poate fi de 27-44%.
Epidemiologie
Conform unor estimări, 50 până la 80% dintre bărbații și femeile de vârstă activă sexual se vor infecta cu HPV mai devreme sau mai târziu...
Conform ultimelor date ale OMS, două treimi din totalul cazurilor de afecțiuni patologice precanceroase și cancer de col uterin sunt cauzate de tipurile de HPV 16 și 18. Iar experții de la Societatea Americană de Cancer spun că acest tip de virus este detectat la 90% dintre pacientele cu acest diagnostic.
Statisticile CDC oferă următoarele cifre oficiale: în Statele Unite, anual apar 6,2 milioane de noi infecții cu toate tipurile de HPV; în prezent, 79 de milioane de americani sunt infectați cu papilomavirusul, dintre care 20 de milioane sunt infectate cu virusul HPV 16, iar acestea sunt persoane de vârstă reproductivă. Până la 20% dintre pacienții cu veruci genitale și condiloame au și alte boli cu transmitere sexuală.
Prevalența HPV 16 la femei (aproximativ 18%) este de două ori mai mare decât la bărbați (8%).
Conform Journal of Virology, aproximativ 12.000 de americani cu vârste cuprinse între 15 și 24 de ani se infectează zilnic cu HPV. Dintre aceștia, aproximativ 0,1% sunt HPV de tip 16.
De asemenea, acest virus (în combinație cu HPV 31) în 23-25% din cazuri este un factor declanșator pentru un subset de carcinoame scuamoase ale gurii și faringelui.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ]
Simptome
Dacă papilomavirusul nu se manifestă la majoritatea oamenilor, atunci nu există simptome ale HPV 16. Când se activează o infecție persistentă, primele sale semne seamănă cel mai adesea cu neoplazia epitelială benignă - papiloame și condiloame. Condiloame ascuțite de diferite dimensiuni și forme la femei pot apărea pe organele genitale externe, în vagin, pe colul uterin, în perineu, în exteriorul și interiorul anusului.
Boli cauzate de HPV 16
Ginecologii atrag atenția pacienților lor asupra faptului că orice secreție cu HPV 16 la femei apare doar în cazurile de activare și dezvoltare a bolilor (vezi mai jos), iar natura secreției depinde de mulți factori suplimentari. Și o infecție latentă nu duce niciodată la apariția unei secreții vaginale patologice.
Localizarea condiloamelor ascuțite la bărbați: pe prepuț și capul penisului, pe scrot, în uretră, în jurul și în interiorul anusului. Condiloamele pot apărea și pe membrana mucoasă a cavității bucale, nazofaringe sau laringe.
Consecințele și complicațiile HPV 16 în practica clinică sunt definite ca boli cauzate de HPV 16. Iar acest lucru corespunde principiilor patogenetice ale medicinei. În plus, viața sexuală cu HPV 16 atât la femei, cât și la bărbați este adesea dificilă și poate înceta din cauza unor probleme grave de sănătate.
Astfel, HPV 16 la femei poate duce la dezvoltarea unor patologii precum:
- eroziune cervicală;
- endocervicită;
- displazie cervicală;
- cancer de col uterin;
- cancer vulvar;
- cancer vaginal;
- cancer anal (cel mai adesea întâlnit la persoanele infectate cu HIV);
- leucoplazia cavității bucale (inclusiv leucoplazia proliferativă cu veruci);
- carcinom cu celule scuamoase al gâtului (cancer orofaringian).
HPV 16 la bărbați poate provoca dezvoltarea:
- papiloame urogenitale și anale;
- condilom al rectului;
- carcinom scuamos al penisului;
- carcinom verucos (cu negi) al penisului;
- cancer de piele la nivelul penisului - boala Bowen;
- eritroplazia Queyrat;
- cancer anal cu celule scuamoase (printre pacienții cu această boală oncologică, cel mai mare număr sunt persoanele cu sindrom imunodeficienței și homosexualii).
De asemenea, una dintre cele mai frecvente leziuni HPV 16 la bărbați sunt tumorile care apar la rădăcina limbii, pe peretele posterior al laringelui și pe amigdalele faringiene.
HPV 16 la copii apare ca urmare a transmiterii de la mamă în timpul nașterii, dar dezvoltarea bolilor genitale asociate este rară. Cu toate acestea, absența oricăror semne nu exclude infecția latentă asimptomatică, deoarece virusul se poate ascunde timp de decenii.
Cel mai adesea, înfrângerea acestui tip de HPV a membranelor mucoase ale nou-născuților se manifestă sub formă de papiloame în trahee, bronhii și plămâni - papilomatoză respiratorie. Aceste papiloame pot crește și pe corzile vocale, provocând papilomatoză laringiană.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
HPV 16 și sarcina
Infecția cu HPV nu reduce fertilitatea și nu afectează în mod direct capacitatea de a concepe, iar ginecologii dau un răspuns afirmativ la întrebarea dacă este posibil să rămâneți însărcinată cu HPV 16.
Este adevărat, atunci când o infecție virală provoacă modificări la nivelul colului uterin, acestea trebuie tratate. Acest lucru este valabil atât pentru concepția normală planificată, cât și pentru fertilizarea in vitro pentru HPV tip 16. Medicii recomandă amânarea sarcinii până la finalizarea tratamentului.
De asemenea, este necesar să se țină cont de faptul că – pe fondul imunosupresiei condiționate fiziologic și al creșterii fluxului sanguin și a numărului de vase din zona genitală – verucile genitale în timpul sarcinii (în special între 12 și 14 săptămâni) pot crește mai repede și pot provoca iritații sau alte simptome (umflături, durere, arsuri, sângerări, probleme la urinare).
Riscul transmiterii HPV la un copil este extrem de scăzut și, pur și simplu din cauza prezenței virusului la o femeie însărcinată, nu se recomandă cezariană. Prin urmare, răspunsul la întrebarea - este posibil să naști cu HPV 16 - este, de asemenea, afirmativ.
Diagnostice
Detectarea papilomavirusului în organism, adică diagnosticarea HPV 16, este posibilă numai prin metode moleculare microbiologice.
Testele HPV includ un test calitativ efectuat prin examinarea unui frotiu vaginal sau cervical (recoltat de un ginecolog) utilizând reacția în lanț a polimerazei - HPV PCR; în același timp, se efectuează o analiză cantitativă pentru HPV 16 - PCR/HPV VCR.
Normele HPV tip 16 sunt relative, deoarece încărcătura virală a HPV 16 este determinată de exprimarea numerică a numărului de virioni vii (mai precis, copii ale ADN-ului HPV sau markeri ai genomului lor - Lg), la 105 ( 100 mii) celule de material biologic. Cu cât numărul lor este mai mare, cu atât activitatea infecției și încărcătura virală sunt mai mari:
- concentrația virală (adică probabilitatea de oncologie cu dezvoltarea patologiei diagnosticate) este foarte mare – 5 Lg și mai mare;
- numărul de virusuri are semnificație clinică (în diagnosticul unei boli etiologice) – variază de la 3 la 5 Lg;
- concentrație virală scăzută – sub 3 Lg;
Metoda de genotipare PCR identifică tipul specific de papilomavirus, adică ADN-ul său este determinat în comparație cu probe de referință (standard). Testul poate fi denumit PCR HPV 16/ADN HPV 16. Materialul biologic pentru această analiză este o prelevare din membrana mucoasă a colului uterin sau din canalul acestuia. Semnificația sa constă în faptul că virusul oncogen poate fi determinat înainte ca testul PAP (frotiu Papanicolaou) să poată detecta orice celule anormale ale colului uterin.
Tratament
Prima și principala întrebare este dacă HPV tip 16 poate fi tratat? A doua întrebare, la fel de importantă, este ce se poate face cu HPV 16?
Nu există o terapie radicală pentru papilomavirus, deoarece încă nu există nimic care să scape organismul de prezența sa și pot fi tratate doar bolile în dezvoltarea cărora este implicat acest tip de HPV.
În 2012, au fost publicate ghidurile europene pentru tratamentul verucilor anogenitale (condylomata acuminata), subliniindu-se faptul că doar tratamentul chirurgical (îndepărtarea chirurgicală a papilomelor și condiloamelor) dă un rezultat pozitiv la aproape toți pacienții.
Pe lângă rezecția chirurgicală a neoplaziei, se utilizează metode hardware: excizia cu unde radio, diatermocoagularea, ablația cu laser, criodestrucția. Citiți mai multe în material - Îndepărtarea verucilor genitale
Și cauterizarea eroziunii cu HPV 16 se efectuează în același mod ca și în absența acestei infecții, vezi - Cauterizarea eroziunii cervicale
Algoritmii și schemele existente pentru tratarea HPV 16 includ terapia medicamentoasă. Mai jos sunt principalele medicamente care sunt cel mai des utilizate în practica clinică astăzi.
Pentru a reduce încărcătura oncogenă și a activa imunitatea celulară (limfocite T, macrofage, celule dendritice etc.), imunomodulatorii sunt prescriși pentru HPV 16 - medicamente care conțin interferon sau analogii acestuia.
Medicamentul Alloferon sau Allokin alfa stimulează sinteza interferonilor leucocitari endogeni α-, β- și γ-. Se administrează subcutanat - 1 mg la fiecare două zile. În total, astfel de injecții pentru HPV 16 se administrează de maximum nouă ori (cel mai adesea, sunt limitate la șase injecții), dar, dacă este necesar, după o pauză, tratamentul poate fi repetat. Acest medicament nu este utilizat la copii, femei însărcinate și care alăptează, precum și în prezența bolilor autoimune.
Medicamentul imunomodulator Isoprinosine (alte denumiri comerciale sunt Pranobex, Groprinosin, Inosine, Novirin) se prescrie cu două comprimate (câte 0,5 g fiecare) de trei ori pe zi, timp de două până la patru săptămâni. Medicamentul poate provoca reacții adverse precum scăderea poftei de mâncare, dureri de cap și dureri articulare, greață, dureri abdominale și tulburări intestinale. Contraindicațiile sale includ insuficiența renală cronică, pietrele la vezică, sarcina și alăptarea.
Cicloferonul (Neovir) induce producerea de interferoni datorită acțiunii acidului acridoneacetic. Este disponibil sub formă de tablete, soluție injectabilă și liniment. Tabletele se utilizează una sau două ori pe zi (înainte de mese) timp de trei săptămâni. Pentru leziuni severe se administrează un ciclu de injecții (intravenos sau intramuscular), de obicei o injecție pe zi. Medicamentul nu se utilizează pentru ciroza hepatică și sarcină. Linimentul se utilizează local: prin instilare în uretra sau vagin.
Mijloacele care sporesc imunitatea includ și polioxidoniu (bromură de azoximer) - liofilizat pentru prepararea unei soluții (pentru administrare intramusculară și intravenoasă), supozitoare vaginale -
Adulților (cu excepția femeilor însărcinate) li se administrează injecții cu HPV 16 de două ori pe săptămână sau o dată la două zile (o injecție într-o singură doză de 6 mg). Pentru copii, doza de polioxidoniu este determinată la o rată de 0,1 mg pe kilogram de greutate; administrată o dată pe zi, tratamentul este de 7-10 injecții. Supozitoarele vaginale se utilizează seara (înainte de culcare - un supozitor pe zi timp de zece zile).
Dar medicamentul Amiksin este utilizat pentru a preveni gripa și a reduce simptomele infecțiilor virale respiratorii acute, dar nu este prescris pentru virusurile ADN.
Supozitoarele, gelul și soluția injectabilă cu Panavir conțin extract de germeni de cartofi: produsul este declarat antiviral și, în același timp, imunomodulator (neînregistrat în Farmacopeea Internațională).
Suplimentul alimentar Promisan cu extract de ceai verde, care, conform descrierii, este recomandat pentru prevenirea cancerului, precum și Indinolul (Indol-3-carbinol), care conține derivați de indol obținuți din broccoli, nu sunt considerate medicamente.
Extern - pentru condiloame anogenitale superficiale mici - utilizați soluție de Podofilotoxină (Podofilox, Condyline), precum și cremă Keravort (Imiquimod) - o dată pe zi, la două zile (noaptea), timp de o lună; dacă sunt necesare cure repetate de tratament, trebuie luată o pauză. Ambele medicamente sunt contraindicate copiilor și femeilor însărcinate.
Un remediu foarte comun pentru uz local sunt supozitoarele vaginale și rectale pentru HPV 16:
Genferon (cu α2-interferon) – un supozitor intravaginal (pentru bărbați – rectal);
Viferon (cu interferon, vitaminele C și E);
Vitaferon (cu interferon și vitamina C) etc. Mai multe informații în articol - Supozitoare pentru HPV
Însă capsulele vaginale (nu supozitoarele) Polygynax sunt destinate tratamentului candidozei și infecțiilor bacteriene ale vaginului; acestea sunt inutile împotriva virușilor.
Tratamentul popular al HPV 16
Ce recomandă tratamentul popular pentru HPV 16? Cauterizarea condiloamelor cu usturoi și iod; lubrifierea cu tinctură de propolis cu adaos de suc proaspăt de ceapă; aplicații cu o soluție concentrată de bicarbonat de sodiu sau tinctură de coajă de nucă verde pe kerosen.
Se susține că peroxidul de hidrogen aplicat extern împotriva HPV 16 sau soluția apoasă de amoniac 10% (amoniac) poate ajuta.
De asemenea, puteți încerca un tratament pe bază de plante, de exemplu, lubrifierea negilor cu rostopască (suc proaspăt) de 5-6 ori pe zi. Și, întrucât cercetătorii au identificat activitatea imunoreglatoare și capacitatea de a crește sinteza interferonului a uneia dintre speciile de lemn dulce - Glycyrrhiza uralensis, aceștia recomandă administrarea unui extract apos din rădăcina acestei plante. În plus, lemnul dulce conține acid glicirizic, care oprește creșterea bacteriilor și virusurilor patogene.
Profilaxie HPV tip 16
Prevenirea este mai bună decât vindecarea. Prin urmare, educația sexuală trebuie să fie corectă, iar contactele sexuale trebuie să fie ordonate și protejate…
Din fericire, există un vaccin împotriva HPV 16 și 18: Gardasil (fabricat de Merck) și Cervarix (GlaxoSmithKline). Aceste vaccinuri antivirale sunt eficiente în blocarea penetrării HPV în epiteliul cervical prin generarea de anticorpi neutralizanți specifici HPV. Dar, din păcate, nu pot distruge virusul care a pătruns deja. Vezi și – Vaccinarea împotriva papilomavirusului uman (HPV)
Medicii recomandă vaccinarea fetelor cu vârste cuprinse între 9 și 13 ani și a tinerelor de până la 26 de ani. Până la sfârșitul anului 2012, vaccinarea împotriva HPV fusese introdusă în 45 de țări. Iar în 2013, Australia a început vaccinarea băieților adolescenți.
Însă este important să înțelegem că vaccinul nu va preveni toate cazurile de cancer de col uterin. Prin urmare, femeile adulte ar trebui să se supună neapărat unor examene de screening ginecologic.
Prognoză
Faptul că aveți HPV tip 16 nu înseamnă că aveți cancer: până la 90% dintre persoanele infectate cu HPV cu risc ridicat sau scăzut elimină infecția în aproximativ doi ani.
În 30% din cazuri la femei, verucile genitale regresează spontan în decurs de patru până la șase luni. Nu este complet clar dacă această regresie mediată imun elimină infecția sau pur și simplu o suprimă pentru o perioadă lungă de timp. Dar, în orice caz, virusul încetează să se mai manifeste.
Totuși, fiecare infecție nou dobândită poate persista ca o boală incurabilă pe tot parcursul vieții, ceea ce duce la o creștere semnificativă a riscului pe termen lung de cancer pentru pacienți și partenerii lor sexuali. Multe dintre aceste tipuri de cancer legate de HPV 16 pot să nu devină evidente decât după decenii.
Se pune întrebarea: cum să trăiești o viață normală cu HPV 16? Medicii recomandă monitorizarea stării de sănătate și menținerea imunității.

