
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Sindromul de hiperstimulare ovariană
Expert medical al articolului
Ultima examinare: 05.07.2025
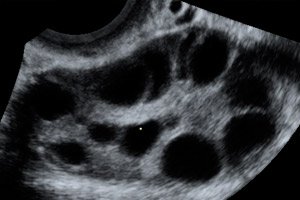
Sindromul de hiperstimulare ovariană (OHSS) este o complicație iatrogenă bazată pe răspunsul hiperergic necontrolat al ovarelor la administrarea de gonadotropine în ciclurile de stimulare a ovulației și în programele de tehnologie de reproducere asistată.
Sindromul se poate manifesta după inducerea ovulației cu clomifen sau la debutul sarcinii într-un ciclu spontan.
 [ 1 ]
[ 1 ]
Epidemiologie
Incidența sindromului de hiperstimulare ovariană variază de la 0,5 la 14% în funcție de diferite scheme de stimulare a ovulației și nu tinde să scadă. Boala are grade variabile de severitate și poate fi fatală din cauza dezvoltării complicațiilor tromboembolice sau a SDRA. Rata mortalității așteptate este de 1 la 450-500 de mii de femei. Formele severe ale sindromului, care necesită spitalizare în unitatea de terapie intensivă, apar la 0,2-10%. Conform Registrului Național al Metodelor de Reproducere Asistată din Rusia, incidența OHSS sever în 2004 a fost de 5,6%.
Cauzele sindromului de hiperstimulare ovariană
Factori de risc pentru dezvoltarea sindromului de hiperstimulare ovariană:
- vârsta sub 35 de ani,
- fizic astenic,
- prezența ovarelor polichistice sau multifoliculare,
- maturarea a mai mult de zece foliculi în protocolul de stimulare a ovulației,
- utilizarea de medicamente agoniste ale hormonului de eliberare a gonadotropinei și a unor doze mari de gonadotropine,
- debutul sarcinii,
- susținerea fazei luteale cu preparate hCG,
- boli alergice.
Cum se dezvoltă sindromul de hiperstimulare ovariană?
Sindromul de hiperstimulare ovariană apare pe fondul unei concentrații anormal de mari de hormoni sexuali în plasma sanguină, afectând negativ funcțiile diferitelor sisteme ale organismului, în principal ale ovarelor, și se caracterizează printr-o creștere a dimensiunii ovarelor, uneori până la 20-25 cm în diametru, cu formarea de chisturi foliculare și luteale în acestea pe fondul unui edem stromal pronunțat. Factorul declanșator al dezvoltării sindromului este introducerea unei doze ovulatorii de gonadotropină corionică. Dezvoltarea sindromului se bazează pe fenomenul de „permeabilitate vasculară crescută”, care duce la o eliberare masivă de lichid bogat în proteine în al treilea spațiu, interstițiu, și depunerea acestuia cu dezvoltarea hipovolemiei, hemoconcentrației, oliguriei, hipoproteinemiei, dezechilibrului electrolitic, activității crescute a enzimelor hepatice, formarea de ascite, hidrotorax, hidropericard cu sau fără șoc hipovolemic. Cu toate acestea, „factorul X” care provoacă transudarea fluidelor rămâne necunoscut. În cazuri severe, apar anasarcă, insuficiență renală acută, complicații tromboembolice și SDRA.
În prezent, sindromul de hiperstimulare ovariană este considerat din perspectiva SIRS, pe fondul căruia apare o deteriorare masivă a endoteliului. La pacientele cu OHSS, în transudatul peritoneal s-au găsit concentrații mari de interleukine (IL-1, IL-2, IL-6, IL-8), factori de necroză tumorală (TNF-a, TNF-(3)), care sporesc sinteza prostaglandinelor de către ovare, neovascularizația ovariană și permeabilitatea vasculară. Sub influența citokinelor proinflamatorii, are loc activarea sistemică a proceselor de coagulare. Amploarea leucocitozei se corelează cu severitatea SIRS. Afectarea organo-sistemică în OHSS este similară cu afectarea care apare în sepsis. Rolul factorului microbian în OHSS și contribuția sa la dezvoltarea SIRS sunt în prezent în discuție. Se presupune că microorganismele care colonizează intestinele și tractul genitourinar pot pătrunde dincolo de habitatul lor și pot avea un efect asupra organismului similar cu cel din sepsis.
Simptomele sindromului de hiperstimulare ovariană
Severitatea sindromului este direct legată de severitatea tulburărilor hemodinamice care cauzează tabloul clinic. Debutul sindromului poate fi gradual, cu creșterea simptomelor, sau brusc (acut), în care are loc o redistribuire bruscă a lichidului în organism în câteva ore, cu acumulare în cavitățile seroase. Când se manifestă sindromul, apar plângeri de slăbiciune, amețeli, dureri de cap, „muște” pâlpâitoare în fața ochilor, dificultăți de respirație în repaus și în timpul efortului fizic, tuse seacă care se intensifică în poziție culcată, uscăciunea gurii, greață, vărsături, diaree, balonare, senzație de distensie, tensiune, dureri abdominale adesea fără localizare clară, urinare rară, febră, umflarea organelor genitale externe și a extremităților inferioare.
La pacientele cu sindrom de hiperstimulare ovariană, se poate dezvolta insuficiență respiratorie din cauza mobilității pulmonare limitate din cauza ascitei, măririi ovarelor sau revărsatului pleural. Evoluția OHSS severă în stadiul de manifestare poate fi complicată de hidrotorax acut, SDRA, embolie pulmonară, atelectazie și hemoragie intraalveolară. Revărsatul pleural este diagnosticat la aproximativ 70% dintre femeile cu OHSS moderat până la sever, iar revărsatul poate fi unilateral sau bilateral și apare pe fondul ascitei. În OHSS, au fost descrise deplasarea și compresia organelor mediastinale din cauza revărsatului pleural masiv pe partea dreaptă cu dezvoltarea șocului, precum și un rezultat fatal la o femeie cu OHSS și hidrotorax din cauza atelectaziei, hemoragie masivă în lumenul alveolar.
Tulburări hemodinamice. În OHSS moderat și sever, apar hipotensiune arterială și tahicardie.
Ascita. Abdomenul este balonat, adesea tensionat, dureros în toate zonele, dar mai des în hipogastru, în proiecția ovarelor.
Disfuncție renală și hepatică. Se observă retenție urinară, oligurie, anurie, hepatomegalie.
Evoluția OHSS la 80% dintre pacientele cu o formă severă a sindromului este însoțită de febră. La 20% dintre femei, febra apare pe fondul unei infecții a tractului urinar, la 3,8% - din cauza pneumoniei, la 3,3% - a unei infecții a tractului respirator superior. Tromboflebita cauzată de instalarea unui cateter intravenos provoacă febră la 2% dintre paciente, inflamația grăsimii subcutanate la locul puncției peretelui abdominal în timpul laparocentezei - la 1% dintre paciente. Infecția plăgii chirurgicale apare la 1%, iar abcesele post-injectare (administrarea intramusculară de progesteron) la 0,5%. Febra de geneză neinfecțioasă la fiecare al doilea pacient cu OHSS este probabil asociată cu mecanisme pirogene endogene. Au fost descrise cazuri izolate de sepsis în OHSS sever.
Pe fondul dezvoltării sindromului, apare o exacerbare a bolilor somatice cronice latente.
Ce te deranjează?
Clasificare
Nu există o clasificare unică a sindromului de hiperstimulare ovariană. Pe baza simptomelor clinice și de laborator, se disting patru grade de severitate ale sindromului:
- OHSS ușor. Disconfort abdominal, ovare cu diametrul de până la 8 cm, cu sau fără chisturi, parametrii de laborator sunt normali. OHSS ușor se numește „hiperstimulare ovariană controlată”, deoarece această afecțiune este observată în absolut toate ciclurile de stimulare a superovulației și în prezent nu este considerată un sindrom patologic care necesită tratament.
- OHSS moderat. Durere moderată în toate părțile abdomenului, greață, vărsături, diaree, ovare cu diametrul de 8-12 cm cu chisturi, ecografie și/sau semne clinice de ascită, hematocritul nu depășește 45%, leucocitoză - 10-16x109 / l, hipercoagulare (D-dimer - mai mult de 0,5 μg/ml, concentrația de fibrinogen - mai mult de 400 mg/dl, APTT, INR - în limite normale).
- OHSS sever. Hematocrit peste 45%, leucocitoză 17-24x109 / l, hipercoagulare (D-dimer peste 5 μg/ml, fibrinogen peste 600 mg/dl), ovare cu diametrul peste 12 cm cu chisturi, toate semnele clinice și de laborator ale OHSS moderat și ascită tensionată, hidrotorax, disfuncție hepatică, oligurie [diureză mai mică de 0,5 ml/(kg h)].
- OHSS critic. Hematocrit peste 55%, leucocitoză peste 25x109/l, ascită tensionată, hidrotorax bilateral, hidropericard, anasarcă, ovare mărite până la 20-25 cm, oligurie sau anurie, insuficiență renală acută, complicații tromboembolice, SDRA.
Sindromul de hiperstimulare ovariană este, de asemenea, împărțit în precoce și tardiv.
Dacă OHSS apare în faza luteală și implantarea nu are loc, sindromul dispare brusc și spontan odată cu apariția menstruației, rareori ajungând la o formă severă. Dacă apare implantarea, cel mai adesea se observă o deteriorare a stării pacientei în primele 12 săptămâni de sarcină. OHSS tardiv este cauzat de o creștere semnificativă a hCG în plasma sanguină și este de obicei asociat cu implantarea și sarcina timpurie.
Consecințe și complicații
Complicațiile sindromului de hiperstimulare ovariană pot continua odată cu dezvoltarea complicațiilor tromboembolice. Cauza trombozei în OHSS rămâne necunoscută, dar rolul principal în patogeneza acestei afecțiuni este atribuit concentrațiilor mari de hormoni sexuali, citokinelor proinflamatorii, hemoconcentrării și scăderii VCP. Perioadele lungi de spitalizare, activitatea motorie limitată, revenirea venoasă scăzută din cauza creșterii volumului ovarelor, creșterea activității factorilor de coagulare, inhibitorilor de fibrinoliză și trombocitelor contribuie suplimentar la riscul ridicat de a dezvolta complicații trombotice asociate cu OHSS. S-a demonstrat că la 84% dintre pacientele cu complicații tromboembolice apărute după inducerea ovulației și în programele de tehnologie de reproducere asistată, dezvoltarea acestora a avut loc pe fondul sarcinii. În 75% din cazuri, formarea de trombi a fost observată în patul venos, cu o localizare predominantă în vasele extremităților superioare, gâtului și capului (60%). Un număr de paciente au fost diagnosticate cu tromboză arterială spontană localizată în vasele cerebrale. Mai rar, s-au observat trombi la nivelul arterelor femurale, popliteale, carotidiene, subclaviculare, iliace, ulnare, mezenterice și al aortei. Literatura de specialitate prezintă o observație privind dezvoltarea ocluziei arterei retiniene centrale cu pierderea vederii în OHSS. Incidența emboliei pulmonare la pacientele cu OHSS și tromboză venoasă profundă a extremităților inferioare este de 29%, în timp ce la femeile cu OHSS și tromboză venoasă profundă a extremităților superioare și tromboză arterială, riscul acestei complicații este semnificativ mai mic și este de 4 și, respectiv, 8%.
Cazurile severe de sindrom de hiperstimulare ovariană pot fi însoțite de complicații care necesită intervenție chirurgicală - ruptura unui chist ovarian și sângerări intraabdominale, torsiunea anexei uterine, sarcina ectopică.
Diagnosticul sindromului de hiperstimulare ovariană
Diagnosticul sindromului de hiperstimulare ovariană se stabilește pe baza datelor anamnezice, a unui examen clinic, de laborator și instrumental complex care relevă ovare mărite cu chisturi multiple, hemoconcentrație pronunțată și hipercoagulare la o pacientă care a utilizat tehnologii de reproducere asistată sau inducerea ovulației controlate în acest ciclu pentru a obține o sarcină.
Cercetare de laborator
Test clinic de sânge
Hematocrit peste 40%, concentrație de hemoglobină peste 140 g/l, leucocitoză până la 50x109 / l fără deplasare la stânga, trombocitoză până la 500-600x106 / l. Hemoconcentrația (hematocrit peste 55%) indică o potențială amenințare la adresa vieții.
Test biochimic de sânge
Dezechilibru electrolitic, inclusiv hiperkaliemie (mai mult de 5,3 mmol/l) și hiponatremie (mai mult de 135 mmol/l), care duce la scăderea osmolarității plasmatice. Hipoproteinemie (proteine totale mai mult de 66 g/l), hipoalbuminemie (albumină mai puțin de 35 g/l), proteine C reactive crescute, transaminaze hepatice crescute până la 800 U/l, în unele cazuri GGT sau fosfatază alcalină crescută, la unii pacienți - concentrație crescută de creatinină mai mult de 80 μmol/l și uree mai mult de 8,3 mmol/l.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Coagulogramă
Niveluri crescute de fibrinogen peste 400 mg/dl, factor von Willebrand peste 140%, concentrații scăzute de antitrombină III sub 80%, D-dimer peste 0,5 mcg/ml. Valori normale pentru APTT, PTI, INR.
 [ 24 ]
[ 24 ]
Imunoglobulinele din sânge
Scăderea concentrației de IgG și IgA în plasma sanguină. Analiza generală a urinei. Proteinurie.
Analiza compoziției lichidului ascitic
Conținut ridicat de proteine (mai mult de 42 g/l) și albumină (mai mult de 23 g/l), număr scăzut de leucocite, număr relativ ridicat de leucocite, concentrații mari ale tuturor citokinelor proinflamatorii, proteină C reactivă de până la 135 mg/l (normal 0-8,2 mg/l), fracție globulinică a proteinelor.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Markeri tumorali în plasma sanguină
Concentrația de CA-125, reflectând proliferarea masivă a țesutului ovarian, atinge valorile maxime (până la 5125 U/ml) în a doua săptămână de dezvoltare a OHSS, când ambele ovare sunt cel mai mărite. Nivelul crescut al markerului tumoral persistă până la 15-23 de săptămâni după apariția semnelor sindromului de hiperstimulare ovariană, în ciuda tratamentului.
Procalcitonina din serul sanguin este determinată la 50% dintre pacienți în intervalul 0,5-2,0 ng/ml, ceea ce este considerată o reacție inflamatorie sistemică moderată.
Cercetare microbiologică
La examinarea urinei secretate din vagin și canalul cervical, se izolează agenți patogeni atipici Pseudomonas, Proteus, Klebsiella, Enterobacter, E coli în cantități mai mari de 10.000 UFC/ml.
Cercetare instrumentală
Ecografia organelor pelvine
Ovare mărite, cu diametrul de la 6 la 25 cm, cu chisturi multiple, uterul are dimensiuni normale sau este mărit, prezența lichidului liber în cavitatea pelviană și sarcină singleton sau multiplă progresivă normală.
Ecografia organelor abdominale
Prezența lichidului liber în cavitatea abdominală într-o cantitate de 1 până la 5-6 litri. Dimensiuni și structură normale ale ficatului sau hepatomegalie. Semne ecografice de diskinezie biliară. La examinarea rinichilor, complexul caliceal-pelvin este neschimbat.
Ecografia cavităților pleurale
Prezența lichidului liber EchoCG. Pe fondul tulburărilor hemodinamice, scăderea FE, scăderea volumului telediastolic, scăderea returului venos, în unele cazuri - prezența lichidului liber în cavitatea pericardică.
ECG
Tulburări de ritm, cum ar fi extrasistola ventriculară, tahicardia, modificări metabolice și electrolitice difuze în miocard. Radiografie toracică. Se efectuează dacă se suspectează SDRA și tromboembolism. O constatare radiologică caracteristică în SDRA este apariția unui model de tip „sticlă mată” și infiltrate multifocale difuze de densitate destul de mare (consolidare) cu bronhii aeriene bine definite, adică dezvoltarea unor leziuni extinse ale parenchimului pulmonar. În embolia pulmonară, radiografia relevă o poziție înaltă a cupolei diafragmatice, atelectazie discoidă, pletora uneia dintre rădăcinile pulmonare sau o rădăcină „tăiată”, epuizarea modelului pulmonar peste zona ischemică a plămânului și o umbră triunghiulară periferică a inflamației.
Indicații pentru consultarea altor specialiști
Datorită implicării tuturor organelor și sistemelor în procesul patologic, este obligatorie o examinare de către un terapeut. Dacă se suspectează complicații trombotice, este necesară o consultație cu un chirurg vascular. În prezența unui hidrotorax pronunțat, este necesară o consultație cu un chirurg toracic pentru a decide efectuarea unei puncții pleurale.
Ce trebuie să examinăm?
Cum să examinăm?
Ce teste sunt necesare?
Tratamentul sindromului de hiperstimulare ovariană
Absența unui concept clar al fiziopatologiei OHSS face imposibilă efectuarea unui tratament eficient, fundamentat patogenetic, care să permită oprirea eficientă și promptă a dezvoltării sindromului și a afecțiunilor multiple de organe care însoțesc formele severe de sindrom de hiperstimulare ovariană. În prezent, nu există o terapie specifică pentru sindromul de hiperstimulare ovariană, astfel încât măsurile de tratament pentru aceste paciente se reduc la terapie patogenetică până la regresia spontană a sindromului, deoarece concentrația de hCG în plasma sanguină scade pe parcursul a 7 zile în ciclurile în care nu a avut loc sarcina sau 10-20 de zile când a avut loc sarcina. Majoritatea pacientelor spitalizate în unitățile de terapie intensivă sunt deja internate cu diagnosticul de OHSS după tratamentul ambulatoriu, care constă în evaluarea zilnică a greutății și a diurezei, limitarea activității fizice excesive și a activității sexuale, consumul abundent de alcool cu adăugarea de soluții bogate în electroliți și analize de sânge periodice. Discuția strategiei de tratament pentru acest grup de paciente implică un tratament simptomatic complex care vizează prevenirea dezvoltării PRF prin restabilirea CCP, eliminarea hemoconcentrației, dezechilibrului electrolitic, prevenirea insuficienței renale acute, a SDRA și a complicațiilor tromboembolice.
Etapa 1 - evaluarea severității afecțiunii
Primul pas în determinarea tacticii de gestionare a unei paciente cu sindrom de hiperstimulare ovariană este evaluarea hemodinamicii și a funcției respiratorii. De asemenea, este necesar să se efectueze un examen fizic complet, cu un studiu amănunțit al stării membrelor, capului și gâtului pentru a exclude tromboza venoasă profundă și a instala un cateter venos periferic sau o cateterizare venoasă centrală. Cateterizarea venei subclaviculare este cea mai potrivită, deoarece riscul de tromboză în acest caz este cel mai mic. Cateterizarea vezicii urinare este necesară pentru a evalua diureza. Este necesar să se examineze zilnic parametrii clinici ai analizelor de sânge, electroliții plasmatici, proteinele, activitatea enzimelor hepatice, creatinina, nivelurile de uree și parametrii coagulogramei. Ecografia abdominală se efectuează pentru a determina gradul de mărire a ovarelor și prezența ascitei.
Etapa 2 - terapie prin perfuzie
Terapia medicamentoasă a pacientelor cu OHSS trebuie să vizeze menținerea hemodinamicii și mobilizarea lichidelor conținute în cavitatea abdominală prin crearea unui echilibru negativ de sodiu și apă. Scopul principal este de a înlocui volumul de lichid circulant pentru a reduce hemoconcentrația și a menține o filtrare renală suficientă. Soluțiile cristaloide și coloide sunt utilizate pentru terapia perfuzabilă a sindromului de hiperstimulare ovariană.
Alegerea soluției cristaloide este determinată de dezechilibrul electrolitic. La stabilirea cantității de cristaloizi administrați, este necesar să se țină cont de faptul că, în condiții de afectare endotelială generalizată, volumul acestor soluții trebuie să fie de 2-3 ori mai mic decât volumul soluțiilor coloidale, deoarece predominanța cristaloizilor agravează acumularea de lichid în cavitățile seroase și, în unele cazuri, duce la dezvoltarea anasarcii.
Medicamentul de elecție pentru restabilirea și menținerea volumului intravascular la pacienții cu OHSS este hidroxietilamidonul 130/0 42 volum zilnic - 25-30 ml / kg. Hidroxietilamidonul 200/0 5 poate fi, de asemenea, utilizat în terapia de bază a OHSS într-un volum de 20 ml / (kg x zi). Cu toate acestea, se poate acumula în organism și, în cazul utilizării prelungite, poate provoca disfuncții hepatice și poate crește nivelul transaminazelor hepatice, uneori până la 800 U / l. La acest contingent de pacienți, utilizarea hidroxietilamidonului 450/0 7 este inadecvată din cauza riscului ridicat de reacții alergice, impactului negativ asupra funcției renale și hepatice, deteriorării parametrilor de hemocoagulare (prelungirea timpului de coagulare a sângelui, riscul de complicații hemoragice). Indicațiile pentru utilizarea soluțiilor de dextran sunt limitate de frecvența ridicată a reacțiilor alergice, impactul negativ asupra sistemului hemostatic, eliberarea factorului von Willebrand, inducerea cascadei proinflamatorii și lipsa impactului asupra proprietăților reologice ale sângelui în dozele utilizate. Perfuzia de dextrani în condiții de permeabilitate capilară crescută poate duce la dezvoltarea așa-numitului sindrom de dextran, însoțit de OL, afectarea funcției hepatice și renale și dezvoltarea coagulopatiei. Soluțiile de gelatină nu sunt destinate terapiei perfuzabile în OHSS.
În cazul hipoproteinemiei mai mici de 25 g/l, se utilizează o soluție de albumină 20%, volumul zilnic fiind de 3 ml/kg. Se recomandă utilizarea exclusivă a unei soluții de albumină 20%, deoarece presiunea oncotică a unei soluții de 20% este de aproximativ 100 mm Hg, iar presiunea oncotică a unei soluții de 5% este de aproximativ 20 mm Hg. În condiții de permeabilitate ridicată a endoteliului vascular, perfuzia unei soluții de albumină 5%, spre deosebire de o soluție de 20%, duce la un schimb mai intens cu rezervorul extravascular și la o creștere bruscă a presiunii oncotice în interstițiu, ceea ce duce la o creștere a hiperhidratării interstițiale a plămânilor.
Diureticele sunt justificate în caz de oligurie, edem periferic, atingând valori ale hematocritului de 36-38%. Prescrierea prematură sau excesivă de diuretice poate provoca agravarea hipovolemiei și a hemoconcentrației, crescând riscul complicațiilor trombotice. Se utilizează în principal furosemid - 20-40 mg o dată intramuscular sau intravenos lent timp de 1-2 minute.
Principiile terapiei perfuzabile pentru sindromul de hiperstimulare ovariană
După administrarea dozei inițiale de soluții cristaloide și coloide, volumul terapiei perfuzabile ulterioare se determină luând în considerare următorii parametri: diureză - mai puțin de 1 ml/(kg h), hematocrit mai puțin de - 40%, presiune arterială medie - mai mult de 70 mm Hg, presiune venoasă centrală - 8-10 mm H2O. Când parametrii specificați sunt atinși, terapia perfuzabilă se oprește. Se recomandă administrarea volumului zilnic total de soluții perfuzabile în fracții pe parcursul zilei. Nerespectarea acestor abordări duce la dezvoltarea hemodiluției, care provoacă acumularea rapidă de lichid în cavitățile seroase și deteriorarea stării pacientei. O greșeală tipică în tratamentul femeilor cu OHSS este prelungirea nejustificată a terapiei perfuzabile atunci când parametrii hemodinamici s-au normalizat și încercarea de a opri complet dezvoltarea OHSS ca afecțiune iatrogenă.
Etapa 3 - prevenirea complicațiilor
Prevenirea trombozei și a tromboembolismului
Baza prevenirii complicațiilor trombotice în sindromul de hiperstimulare ovariană este eliminarea hemoconcentrației. Terapia antitrombotică este indicată atunci când apar semne de laborator de hipercoagulare. HGMM este utilizată în acest scop:
- nadroparină calcică (doză zilnică - 100 UI anti-Xa/kg de 2 ori pe cale subcutanată),
- dalteparină sodică (100-150 UI anti-Xa/kg de 2 ori subcutanat),
- enoxaparină sodică (1 ml/kg/zi) de 1-2 ori subcutanat).
Monitorizare de laborator - determinarea activității plasmatice anti-Xa la 3 ore după administrarea LMWH, ceea ce permite menținerea unei doze eficiente de medicament în intervalul terapeutic sigur și astfel minimizarea probabilității de sângerare. Administrarea medicamentelor antitrombotice se continuă până la normalizarea parametrilor de coagulare a sângelui. Monitorizarea se efectuează prin determinarea concentrației de D-dimer în plasmă folosind o metodă cantitativă. Durata administrării LMWH se determină individual, iar în unele cazuri poate depăși 30 de zile.
Prevenirea complicațiilor infecțioase
Având în vedere efectul pozitiv al prescrierii preparatelor de imunoglobuline în prevenirea infecțiilor secundare în alte boli însoțite de pierdere de proteine, se poate aștepta la eficacitatea acestei terapii la pacienții cu OHSS. Cu toate acestea, pentru confirmarea sau infirmarea finală a acestei ipoteze din punctul de vedere al medicinei bazate pe dovezi, este necesară efectuarea de studii. În prezent, indicația pentru terapia antibacteriană empirică este riscul de infecție secundară la pacienții aflați în stare critică sau cu hemodinamică instabilă. Medicamentul selectat empiric este modificat pe baza rezultatelor testelor bacteriologice. Atunci când se prescrie terapia antibacteriană empirică, este necesar să se ghideze după informații privind severitatea bolii, factorii de risc pentru infecție și caracteristicile rezistenței la antibiotice într-o anumită unitate de terapie intensivă.
Suport nutrițional
Se administrează per os tuturor pacienților cu OHSS sever și critic. Este necesar să se respecte recomandările:
- valoare energetică 25-35 kcal/(kgxzi),
- glucoză - mai puțin de 6 g/(kg x zi),
- lipide - 0,5-1 g/(kg x zi),
- proteine - 1,2-2 g/(kg x zi),
- set zilnic standard de microelemente și vitamine.
Etapa 4 - metode chirurgicale
Indicații pentru laparocenteză la femeile cu sindrom de hiperstimulare ovariană:
- ascită tensă progresivă,
- oligurie mai mică de 0,5 ml/dkg/min),
- o creștere a concentrației creatininei peste 80 μmol/l sau o scădere a clearance-ului acesteia,
- hemoconcentrație cu o valoare a hematocritului mai mare de 40%, care nu poate fi corectată medicamentos.
Pentru laparocenteză se poate opta pentru acceas transabdominal sau transvaginal. Ovarele mărite creează dificultăți tehnice, motiv pentru care utilizarea controlului ecografic este extrem de importantă. Drenajul pe termen lung al cavității abdominale (laparocenteză transabdominală) de la 14 la 30 de zile cu îndepărtarea porționată a transudatului peritoneal cu cateter apirogenic cystoFix® prezintă o serie de avantaje, deoarece permite evitarea evacuării unice a unui volum mare de transudat peritoneal și, prin urmare, eliminând fluctuațiile bruște ale presiunii intraabdominale care cauzează tulburări hemodinamice, stabilizând starea pacientei și evitând puncțiile repetate ale cavității abdominale pentru a elimina lichidul ascitic la această categorie de paciente. Volumul total de lichid ascitic evacuat în timpul tratamentului OHSS sever poate varia de la 30 la 90 de litri.
La pacientele cu hidrotorax pe fondul sindromului de hiperstimulare ovariană, se justifică o abordare de tip „așteptare și observare”. Când se formează hidrotorax, puncția cavității pleurale se efectuează numai în cazul insuficienței respiratorii progresive severe.
Criterii pentru inițierea suportului respirator în sindromul de hiperstimulare ovariană sever și critic:
- lipsa respirației spontane și ritmuri respiratorii patologice,
- scăderea indicelui respirator la sub 200 mm Hg,
- aritmii cardiace care pun viața în pericol,
- tahicardie persistentă peste 120,
- hipotensiune arterială severă,
- tahipnee peste 40 de ani,
- implicarea mușchilor respiratori accesorii.
În cazul dezvoltării SDRA și transferului la ventilație mecanică, se utilizează următoarele:
- volume respiratorii mici (6 ml/kg),
- presiune inspiratorie <30 cm H2O,
- PEEP (>10 cm H2O),
- Se utilizează manevra de recrutare alveolară.
Tratamentul chirurgical pentru sindromul de hiperstimulare ovariană este justificat numai în prezența patologiei acute de torsiune a anexei, ruptură de chist ovarian, sângerare din chistul ovarian. În cazul torsiunii ovariene, derularea laparoscopică a ovarului este cea mai eficientă. O greșeală tipică în strategia de tratament pentru pacientele cu OHSS necomplicat este intervenția chirurgicală de urgență și rezecția a aproximativ 30-50% din țesutul ovarian sau ooforectomia bilaterală.

