
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Stentingul arterei coronare: indicații, tehnica de stenting
Expert medical al articolului
Ultima examinare: 04.07.2025
Numărul cazurilor de boli cardiovasculare crește în fiecare an, iar odată cu acesta se ajustează și statisticile privind decesele asociate cu insuficiența cardiacă, infarctul miocardic și alte patologii cardiace. La urma urmei, vorbim despre un organ care asigură alimentarea cu sânge a întregului corp uman, iar eșecurile în funcționarea sa afectează în mod necesar starea altor organe și sisteme. Dar se întâmplă ca inima însăși să sufere de o lipsă de nutrienți. Iar motivul pentru aceasta poate fi îngustarea vaselor care alimentează organul. Nu există atât de multe metode eficiente de a restabili alimentarea cu sânge a inimii, îmbunătățind permeabilitatea vasului afectat, iar una dintre ele este stentarea coronariană.
Patogeneza stenozei arteriale
Nu degeaba inima este comparată cu o pompă, deoarece datorită ei, sângele este capabil să se deplaseze prin vase. Contracțiile ritmice ale mușchiului inimii asigură mișcarea fluidului fiziologic, care conține substanțe și oxigen necesare nutriției și respirației organelor, iar apoi totul depinde de starea vaselor.
Vasele de sânge sunt organe goale, limitate de un perete puternic și elastic. În mod normal, nimic nu ar trebui să împiedice sângele să se deplaseze cu viteza stabilită de inimă în interiorul arterelor, venelor și capilarelor mici. Însă îngustarea lumenului vaselor, formarea de cheaguri de sânge și plăci de colesterol pe pereții acestora reprezintă un obstacol în calea mișcării fluidului fiziologic.
Astfel de obstacole încetinesc fluxul sanguin, iar acest lucru afectează organele care au fost alimentate cu sânge de către vasul stenotic, deoarece acestea nu mai primesc suficienți nutrienți și oxigen necesari funcționării normale.
Comparând inima umană cu o pompă, se poate înțelege că și acest organ are nevoie de energie pentru a-și îndeplini funcția importantă. Iar inima o primește din sânge, asigurând nutriția și respirația miocardului. Sângele este alimentat inima printr-o rețea de artere coronare, a căror modificare a stării, inclusiv stenoza vasculară, afectează negativ alimentarea cu sânge și performanța inimii, provocând ischemie miocardică, insuficiență cardiacă și infarct.
Care sunt motivele îngustării lumenului arterelor coronare? Medicii consideră că cea mai frecventă cauză a acestei afecțiuni este ateroscleroza vaselor, adică formarea depozitelor de colesterol pe stratul interior al pereților acestora, care cresc treptat, lăsând din ce în ce mai puțin spațiu liber pentru sânge.
Alte cauze frecvente includ blocarea arterelor coronare de către cheaguri de sânge (tromboză) sau spasmul vaselor cardiace din cauza bolilor gastrointestinale, patologiilor infecțioase și alergice, leziunilor reumatoide și sifilitice.
Factorii de risc pentru astfel de probleme includ inactivitatea fizică (stilul de viață sedentar), excesul de greutate (obezitatea), obiceiurile proaste (de exemplu, fumatul), vârsta peste 50 de ani, stresul frecvent, administrarea anumitor medicamente, predispoziția ereditară și caracteristicile naționale.
Apariția focarelor de îngustare patologică a vaselor de sânge, în tratamentul cărora se practică stentarea coronariană, poate fi cauzată de anumite boli, pe lângă cele descrise mai sus. Acestea includ boli metabolice, boli endocrine, boli ale sângelui și vasculare (de exemplu, vasculita), intoxicația organismului, hipertensiunea arterială, anemia, malformațiile congenitale ale inimii și vaselor de sânge (de exemplu, bolile cardiace cu progresie lentă, cu predominanță de stenoză).
Întrucât inima noastră este împărțită în două părți, ventriculele cărora sunt alimentate cu vase de sânge, medicii disting între stenoza trunchiului arterei coronare stângi și drept. În primul caz, aproape toate organele umane sunt afectate, deoarece ventriculul stâng al inimii alimentează circulația sistemică cu sânge. Cea mai frecventă cauză a stenozei arterei stângi a inimii este considerată a fi ateroscleroza, în care are loc o scădere treptată a lumenului vasului.
Dacă vorbim despre faptul că cavitatea arterială ocupă mai puțin de 30% din lumenul original, vorbim despre stenoză critică, care este plină de stop cardiac sau de dezvoltarea infarctului miocardic.
În cazul stenozei arterei cardiace drepte, organul în sine suferă în primul rând, deoarece alimentarea cu sânge a nodului sinusal este perturbată, ceea ce duce la perturbări ale ritmului cardiac.
În unele cazuri, medicii diagnostichează o îngustare simultană a arterei coronare drepte și stângi (așa-numita stenoză în tandem). Dacă, în cazul stenozei unilaterale, mecanismul compensator a fost declanșat și ventriculul nedeteriorat a preluat cea mai mare parte a lucrării, atunci în cazul îngustării în tandem acest lucru este imposibil. În acest caz, doar tratamentul chirurgical poate salva viața unei persoane, o opțiune mai blândă fiind stentarea.
Conceptul de tratare a stenozei vasculare prin lărgirea secțiunii stenotice a arterelor folosind un cadru special a fost propus în urmă cu mai bine de o jumătate de secol de radiologul american Charles Dotter, dar prima operație reușită a fost efectuată la doar un an după moartea sa. Însă baza de dovezi pentru eficacitatea stentingului a fost obținută la doar 7 ani de la prima experiență. Acum, această metodă ajută la salvarea vieții multor pacienți fără a recurge la intervenții chirurgicale abdominale traumatice.
Indicații pentru procedură
De obicei, în cazul bolilor de inimă, pacienții se prezintă la medic plângându-se de dureri în spatele sternului. Dacă acest simptom se intensifică odată cu efortul fizic, specialistul poate suspecta o îngustare a arterelor coronare, ceea ce duce la o perturbare a alimentării cu sânge a inimii. În același timp, cu cât lumenul vasului este mai mic, cu atât mai des o persoană va simți disconfort în piept și cu atât durerea va fi mai pronunțată.
Cel mai neplăcut lucru este că apariția primelor semne de stenoză nu este o dovadă a debutului bolii, care ar fi putut fi latentă pentru o lungă perioadă de timp. Disconfortul în timpul efortului fizic apare atunci când lumenul vasului devine semnificativ mai mic decât în mod normal, iar miocardul începe să experimenteze o lipsă de oxigen în momentul în care este obligat să lucreze activ.
Simptomele la care merită să fiți atenți sunt dificultățile de respirație și atacurile de angină pectorală (un complex de simptome care include: bătăi rapide ale inimii, dureri în piept, hiperhidroză, greață, senzație de lipsă de oxigen, amețeli). Toate aceste semne pot indica stenoza coronariană.
Trebuie spus că această patologie, indiferent de cauzele sale, are un prognostic nu foarte bun. Dacă vorbim despre ateroscleroza vaselor coronariene, atunci tratamentul conservator cu statine, care corectează nivelul colesterolului din sânge, și medicamente care reduc nevoia de oxigen a miocardului, este prescris doar în stadiile inițiale ale bolii, când o persoană nu se plânge de nimic. Când apar simptome de stenoză, tratamentul tradițional poate să nu dea rezultate, iar medicii recurg la intervenție chirurgicală.
Îngustarea severă a vaselor provoacă atacuri de angină pectorală, iar cu cât sunt afectate mai multe vase, cu atât boala devine mai evidentă. Atacurile de angină pectorală pot fi de obicei oprite cu medicamente, dar dacă nu există nicio ameliorare, atunci nu există altă cale de ieșire decât să se recurgă la o intervenție chirurgicală de bypass coronarian sau la stentarea mai puțin traumatică.
Bypass-ul coronarian este crearea unui bypass pentru fluxul sanguin dacă un vas de sânge se îngustează atât de mult încât nu mai poate acoperi nevoile miocardului. Această operație necesită deschiderea sternului, iar toate manipulările sunt efectuate pe cord deschis, ceea ce este considerat foarte periculos.
În același timp, dacă se folosește o operație minim invazivă mai sigură, numită stenting, care nu necesită incizii mari și o perioadă lungă de recuperare, nu este surprinzător faptul că medicii au apelat mult mai des la aceasta din urmă în ultima vreme.
Mai mult, stentarea poate fi efectuată cu succes atât în cazul unei singure stenoze, cât și în cazul îngustării mai multor artere.
Dacă vasele sunt îngustate cu mai mult de 70% sau fluxul sanguin este complet blocat (ocluzionat), există un risc ridicat de a dezvolta infarct miocardic acut. Dacă simptomele indică o stare pre-infarct, iar examinarea pacientului indică hipoxie tisulară acută asociată cu flux sanguin afectat în vasele coronare, medicul poate trimite pacientul la o operație de restabilire a permeabilității arteriale, una dintre acestea fiind stentarea arterială.
Operația de stentare coronariană poate fi efectuată și în timpul tratamentului unui infarct miocardic sau în perioada post-infarct, când persoana a primit îngrijiri de urgență și activitatea inimii a fost restabilită, adică starea pacientului poate fi numită stabilă.
Stentarea după un infarct miocardic este prescrisă în primele ore după infarct (maxim 6 ore), altfel o astfel de operație nu va aduce niciun beneficiu deosebit. Cel mai bine este să nu treacă mai mult de 2 ore de la apariția primelor simptome ale unui infarct miocardic până la începutul intervenției chirurgicale. Un astfel de tratament ajută la prevenirea infarctului miocardic în sine și la reducerea zonei de necroză ischemică a țesutului miocardic, ceea ce va permite o recuperare mai rapidă și va reduce riscul de recidivă a bolii.
Restabilirea permeabilității vasculare în decurs de 2-6 ore după un atac de cord va preveni doar o recidivă. Dar acest lucru este important și pentru că fiecare atac ulterior este mai sever și poate pune capăt vieții pacientului în orice moment. În plus, stentarea aortocoronariană ajută la restabilirea respirației și nutriției normale a mușchiului cardiac, ceea ce îi conferă puterea de a se recupera mai rapid după deteriorare, deoarece alimentarea normală cu sânge a țesuturilor accelerează regenerarea acestora.
Stentizarea vaselor în ateroscleroză poate fi efectuată atât ca măsură preventivă împotriva insuficienței cardiace și a ischemiei miocardice, cât și în scop terapeutic. Astfel, în formele cronice de boală coronariană, când vasele sunt pe jumătate blocate de depozitele de colesterol, stentarea poate ajuta la conservarea țesutului cardiac sănătos și la prelungirea vieții pacientului.
Stentul coronarian este prescris și în cazurile de atacuri de angină pectorală recurente la cel mai mic efort fizic, ca să nu mai vorbim de obstrucția vaselor coronariene. Este însă important de înțeles că cazurile severe de cardiopatie ischemică (angină pectorală instabilă sau decompensată) nu pot fi vindecate în acest fel. Operația doar ameliorează starea pacientului și îmbunătățește prognosticul bolii.
Preparare
Orice operație, chiar și cea mai puțin traumatică, este considerată o intervenție serioasă în organism, și ce putem spune despre operațiile pe cord, care sunt considerate potențial periculoase pentru viața umană. Este clar că chirurgul cardiac trebuie să aibă motive întemeiate pentru efectuarea unor astfel de manipulări. Dorința pacientului în sine nu este suficientă.
În primul rând, pacientul trebuie examinat de un cardiolog. După un examen fizic, studierea istoricului medical și a plângerilor pacientului, auscultarea (ascultarea) inimii, măsurarea ritmului cardiac și a tensiunii arteriale, dacă se suspectează stenoza arterei coronare, medicul poate prescrie următoarele teste:
- analize generale și biochimice ale sângelui,
- ECG și EchoCG sunt studii ale activității inimii prin înregistrarea impulsurilor electrice care o traversează (în repaus și sub sarcină),
- Radiografie sau ecografie toracică, care permite înregistrarea locației inimii și a vaselor de sânge, a dimensiunii și modificărilor de formă ale acestora,
Dar cel mai informativ în acest caz este studiul numit angiografie coronariană (angiografie coronariană), care implică examinarea lumenului vaselor care alimentează miocardul inimii, cu determinarea severității bolii coronariene. Acest studiu diagnostic ne permite să evaluăm fezabilitatea efectuării intervențiilor chirurgicale pe cord și să alegem tehnica adecvată, precum și să determinăm zonele în care vor fi instalate stenturile.
Dacă starea pacientului permite, medicul prescrie o operație planificată și explică cum să se pregătească corespunzător pentru aceasta. Pregătirea pentru operație implică:
- Refuzul de a lua anumite medicamente:
- medicamentele antiinflamatoare nesteroidiene și anticoagulantele (warfarină etc.) care afectează coagularea sângelui nu sunt recomandate a fi administrate cu o săptămână înainte de operație (sau cel puțin cu câteva zile),
- cu câteva zile înainte de operație, va trebui să întrerupeți administrarea de medicamente pentru scăderea zahărului sau să modificați ora de administrare a acestora (aceste probleme trebuie discutate cu un endocrinolog),
- În caz de ischemie cardiacă și insuficiență cardiacă, pacienții trebuie să ia în mod regulat medicamente pe bază de aspirină, nefiind nevoie să își modifice regimul. Mai mult, cu 3 zile înainte de operație, pacientului i se pot prescrie medicamente antitrombotice (de exemplu, clopidogrel). Mai rar, acestea se administrează în doze mari direct în sala preoperatorie, care este plină de probleme stomacale.
- Mâncarea nu este interzisă în noaptea dinaintea operației, dar ar trebui să fie o cină ușoară. După ora 12:00, este necesară abținerea completă de la alimente și lichide. Operația se efectuează pe stomacul gol.
- Înainte de procedura de stentare coronariană, este recomandabil să faceți un duș cu agenți antibacterieni și să vă radeți părul din zona inghinală (de obicei, stentul este introdus în artera femurală din zona pelviană, deoarece accesul prin zona inghinală este considerat mai fiabil și mai sigur decât perforarea unei artere mari din braț).
În cazurile severe de insuficiență coronariană acută și infarct miocardic, când nu există timp pentru o examinare completă și pregătire pentru intervenția chirurgicală, pacientul este supus pur și simplu testelor necesare și se inițiază o operație de urgență, în timpul căreia chirurgul cardiac ia o decizie privind stentarea sau bypass-ul vaselor.
Tehnică stentarea arterei coronare
Cea mai importantă metodă de diagnostic, care permite nu numai detectarea existenței stenozei, ci și determinarea dimensiunii și locației exacte a zonei afectate, este coronografia. Acesta este un tip de examinare cu raze X a vaselor de sânge folosind substanță de contrast, care permite vizualizarea oricăror modificări ale structurii arterelor inimii. Imaginile sunt făcute din diferite unghiuri și arhivate pe ecranul computerului, astfel încât medicului să îi fie mai ușor să se orienteze în timpul operației, deoarece ochiul uman nu este capabil să vadă ce se întâmplă în interiorul corpului.
Stentul coronarian, spre deosebire de chirurgia de bypass, se efectuează fără incizii mari în țesuturile corpului și implică inserarea percutanată a unui tub subțire prin care toate instrumentele necesare sunt livrate la locul operației (ca în endoscopie). Se pare că chirurgul cardiac lucrează orbește și nu poate vedea rezultatul muncii sale. De aceea, astfel de operații sunt efectuate sub controlul radiografiei sau al ultrasunetelor.
În mod ideal, în cazul intervențiilor chirurgicale de rutină, testele diagnostice ar trebui efectuate cu o zi înainte de procedură, dar în cazurile severe care necesită îngrijiri de urgență, angiografia coronariană și stentarea coronariană pot fi efectuate simultan. În acest fel, medicii nu trebuie să piardă timp prețios cu diagnosticele și, în același timp, au posibilitatea de a monitoriza activ progresul operației.
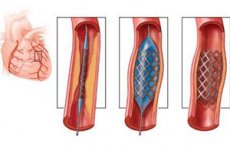
Esența operației de stentare coronariană constă în extinderea vasului stenotic folosind un cadru metalic flexibil special, asemănător unei plase. Stentul este introdus într-o formă pliată, dar la locul îngustării arterei se extinde și apoi rămâne îndreptat în interiorul vasului, prevenind îngustarea ulterioară a lumenului.
Pentru a introduce un stent, trebuie efectuată o puncție într-o arteră mare care trece prin zona inghinală sau braț. Ameliorarea durerii este asigurată de anestezie locală, dar se pot administra și sedative (pacientul rămâne conștient și poate vedea manipulările chirurgului, deci o astfel de pregătire nu reprezintă o problemă) și analgezice. Mai întâi, locul puncției este tratat cu un antiseptic, apoi se administrează un anestezic. De obicei, se utilizează novocaină sau lidocaină.
În timpul operației, activitatea inimii este monitorizată constant cu ajutorul unui ECG, pentru care se plasează electrozi pe membrele superioare și inferioare ale pacientului.
Cel mai adesea, puncția se face în artera femurală, ceea ce este mai convenabil și permite evitarea diverselor complicații. La locul puncției, în arteră se introduce un tub de plastic numit introductor, care va fi un fel de tunel pentru alimentarea instrumentelor la locul leziunii vasului. În interiorul introductorului se introduce un alt tub flexibil (cateter), care este avansat până la locul stenozei, iar prin acest tub se introduce un stent pliat.
Atunci când se efectuează simultan angiografia coronariană și stentarea, în cateter se injectează preparate de iod înainte de inserarea stentului, care sunt utilizate ca agent de contrast și sunt captate de raze X. Informațiile sunt afișate pe un monitor de computer. Acest lucru permite controlul cateterului și aducerea acestuia cu precizie la locul stenozei vasului.
După instalarea cateterului, în acesta se introduce un stent. În interiorul stentului se introduce mai întâi un balon special dezumflat, utilizat pentru angioplastie. Chiar înainte de dezvoltarea stentingului, extinderea vaselor stenotice se efectua prin angioplastie cu balon, când se introducea în vas un balon dezumflat, iar apoi permeabilitatea arterei era restabilită prin umflarea acesteia. Este adevărat că o astfel de operație era de obicei eficientă timp de șase luni, după care se diagnostica restenoza, adică îngustarea repetată a lumenului vasului.
Angioplastia coronariană cu stentare reduce riscul unor astfel de complicații, deoarece persoana s-ar putea să nu supraviețuiască operațiilor repetate necesare în acest caz. Balonul dezumflat este plasat în interiorul stentului. După ce este avansat până la locul îngustării vasului, balonul este umflat și stentul este îndreptat în mod corespunzător, care, după îndepărtarea balonului și a tuburilor, rămâne în interiorul arterei, împiedicând îngustarea acesteia.
În timpul procedurii, pacientul poate comunica cu medicul, poate urma instrucțiunile acestuia și poate raporta orice disconfort. De obicei, disconfortul toracic apare la apropierea de zona stenozată, ceea ce este o variantă normală. Când balonul începe să se umfle și stentul este presat în pereții vaselor, pacientul poate resimți durere asociată cu fluxul sanguin afectat (același atac de angină pectorală). Puteți reduce ușor disconfortul ținându-vă respirația, lucru pe care medicul vă poate cere să îl faceți și dumneavoastră.
În prezent, medicii efectuează cu succes stentarea arterelor coronare stângi și drepte, precum și tratamentul tandemurilor și stenozelor multiple. Mai mult, eficacitatea unor astfel de operații este mult mai mare decât cea a angioplastiei cu balon sau a bypass-ului aortocoronarian. Cele mai puține complicații apar atunci când se utilizează stenturi medicamentoase.
Contraindicații la procedură
Stentul coronarian este o operație care ajută la salvarea vieții unei persoane în cazul unor patologii care pun viața în pericol. Și, întrucât nu pot exista consecințe mai grave decât moartea, nu există contraindicații absolute pentru procedură. Mai ales dacă stentarea este indicată pentru infarctul miocardic. Probleme grave pot apărea numai dacă nu există posibilitatea de a efectua tratament antiplachetar, deoarece crește riscul de formare a cheagurilor de sânge după operație.
Procedura are unele contraindicații relative, care reprezintă factori de risc pentru complicații după sau în timpul intervenției chirurgicale. Cu toate acestea, unele afecțiuni pot fi temporare, iar după tratamentul lor cu succes, intervenția chirurgicală devine posibilă. Astfel de afecțiuni includ:
- stare febrilă, temperatură corporală ridicată,
- boli infecțioase în stadiu activ,
- sângerări gastrointestinale,
- formă acută de accident vascular cerebral,
- o afecțiune neuropsihiatrică severă în care contactul dintre pacient și medic este imposibil,
- intoxicație cu glicozide cardiace,
- anemie severă etc.
În acest caz, se recomandă amânarea datei operației, dacă este posibil, până când starea pacientului se stabilizează. Există însă și o altă parte a bolilor care pot afecta rezultatul operației:
- insuficiență renală acută și cronică severă,
- insuficiență respiratorie,
- patologii ale sângelui în care coagulabilitatea acestuia este afectată,
- intoleranță la substanța de contrast utilizată pentru coronografie,
- hipertensiune arterială care nu poate fi corectată,
- dezechilibre electrolitice severe,
- insuficiența cardiacă în stadiul de decompensare,
- diabet zaharat,
- edem pulmonar,
- boli concomitente care pot avea complicații după angiografia coronariană,
- inflamația stratului interior al inimii și a valvelor acesteia (endocardită).
În aceste cazuri, decizia de efectuare a operației este luată de medicul curant, care face anumite ajustări ale procedurii ținând cont de posibilele complicații (de exemplu, studiul vaselor se efectuează fără substanță de contrast sau se utilizează alte substanțe cu proprietăți similare în loc de iod).
Un alt obstacol în calea operației este reticența pacientului de a urma un tratament suplimentar, dacă este necesar. La urma urmei, stentarea vaselor cardiace este o intervenție serioasă care necesită energie, nervi și forță din partea chirurgului, așa că, dacă pacientul nu se află în prezent în pericol de moarte și nu vrea să-și facă griji pentru viitorul său, ar trebui medicul să-și facă griji în privința acestui lucru? La urma urmei, în același timp, chirurgul poate oferi asistență unui pacient care are nevoie urgentă de ea.
Aveți grijă după procedură
După operație, care durează de obicei aproximativ 1-2 ore, pacientul este transferat la terapie intensivă. Introductorul rămâne în arteră o perioadă de timp. Timp de câteva ore după procedură, hemoleucograma, tensiunea arterială, funcția cardiacă ale pacientului sunt monitorizate constant, precum și locul inserției cateterului. Dacă totul este normal, tubul este îndepărtat și se aplică un bandaj compresiv la locul puncției. Nu sunt necesare fire de sutură, rana mică se vindecă de obicei în câteva zile.
Pacientul poate mânca și bea imediat după operație. Acest lucru nu va afecta în niciun fel starea sa. Coronarografia în timpul stentării coronariene implică introducerea unui agent de contrast. Pentru a-l elimina rapid din organism, se recomandă consumul de apă minerală într-un volum de cel puțin 1 litru.
Pentru a introduce un stent, care ulterior va menține un lumen suficient al vasului, nu este nevoie să se deschidă sternul sau să se facă incizii mari pe corp care se vindecă pe o perioadă lungă de timp, limitând activitatea fizică a pacientului. O mică puncție nu impune astfel de restricții și totuși în ziua operației pacientul nu trebuie să-și îndoiască piciorul.
A doua zi, după ce pacientul este transferat într-o secție obișnuită, i se va permite să meargă și să se îngrijească singur. Dar, pentru o perioadă de timp, va trebui să se abțină de la activități fizice active care implică multă solicitare asupra picioarelor și vaselor de sânge.
De obicei, după câteva zile, dacă pacientul se simte normal, este externat. Recuperarea organismului este diferită pentru fiecare persoană. Pentru unii, câteva zile sunt suficiente, în timp ce pentru alții, viața se îmbunătățește după 3-4 luni. În această perioadă, trebuie evitată suprasolicitarea, hipotermia sau supraîncălzirea organismului, respectați o dietă echilibrată (de preferință fracționată), încercați să vă faceți mai puține griji și să evitați situațiile stresante.
Dacă pacientului i-au fost prescrise medicamente înainte de operație, medicul poate anula această prescripție, lăsând doar medicamentele care reduc vâscozitatea sângelui și previn formarea cheagurilor de sânge. Apoi, pacientul va trebui să viziteze periodic un cardiolog pentru examinările necesare: cardiogramă, test de efort, teste etc. Modul în care organismul se va recupera după operație depinde în mare măsură de respectarea de către pacient a recomandărilor medicului.


 [
[