
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Mâncărimea pielii în diabetul zaharat de tip 1 și de tip 2
Expert medical al articolului
Ultima examinare: 04.07.2025
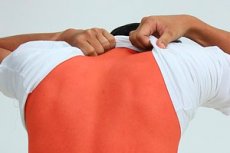
Diabetul zaharat este o boală periculoasă și neplăcută, care nu numai că provoacă disconfort unei persoane, dar îi limitează semnificativ și viabilitatea. Mulți pacienți recunosc mâncărimea în diabet ca fiind unul dintre cele mai neplăcute fenomene. Mâncărimea poate fi puternică și supărătoare. Uneori devine insuportabilă și duce practic la suprasolicitare nervoasă.
Apare mâncărime în cazul diabetului?
Diabetul este foarte adesea însoțit de mâncărime, deoarece această boală are la bază tulburări metabolice. Aceasta implică o încărcare crescută asupra tuturor sistemelor, inclusiv a sistemului nervos, endocrin și imunitar. Drept urmare, organismul dezvoltă o sensibilitate și o susceptibilitate crescute. Uneori, mâncărimea este o consecință a unei reacții alergice care se dezvoltă pe fondul tulburărilor metabolice.
Cauze mâncărime a pielii cu diabet
Pot exista multe motive. În primul rând, acestea sunt procese interne care au loc în organism. Acestea pot fi alergii, boli autoimune, perturbarea funcționării normale a sistemelor nervos și endocrin. În unele cazuri, cauza poate fi sensibilitatea crescută congenitală a sistemului nervos, precum și perturbarea ciclului biochimic general, inclusiv obezitatea, epuizarea și alte procese.
Factori de risc
Grupul de risc include persoanele care suferă de tulburări ale sistemului imunitar, endocrin, nervos, care suferă de exces sau insuficiență de greutate corporală. Factorii de risc includ atât alimentația excesivă, cât și cea insuficientă, tulburările metabolice, alimentația insuficientă, lipsa vitaminelor și mineralelor din organism, consumul insuficient de alcool. De asemenea, sunt expuse riscului persoanele care consumă cantități excesive de dulciuri, alimente grase, afumate, prăjite care conțin cantități mari de colesterol.
 [ 1 ]
[ 1 ]
Patogeneza
Patogeneza se bazează pe perturbarea proceselor generale din organism și, ca urmare, pe perturbări la nivel local. În acest caz, o cantitate excesivă de glucoză se acumulează în sânge. Rinichii nu sunt capabili să proceseze cantitatea excesivă de zahăr care intră în organism odată cu alimentele. Sau cauza poate fi o perturbare a funcției renale, în special a proceselor sale de absorbție. Aceasta duce la acumularea excesivă de lichide în organism. Odată cu aceasta, se acumulează toxine și produse metabolice, care afectează negativ procesele metabolice ulterioare. Intoxicația crește, metabolismul țesuturilor și celularului este perturbat la nivel local.
Dezechilibrul hormonal este, de asemenea, perturbat. În special, funcția glandelor suprarenale și a pancreasului. Drept urmare, dezechilibrul hormonal este perturbat semnificativ, inclusiv mecanismul de reglare a metabolismului carbohidraților, care se manifestă prin perturbarea metabolismului zahărului.
Treptat, se acumulează cantități excesive de glucoză (ca produs final al metabolismului carbohidraților în organism). Glucoza se acumulează în celule, intră în spațiul intercelular, ceea ce duce la o modificare a metabolismului carbohidraților în ansamblu. Drept urmare, procesul se poate opri acolo sau se poate agrava, ceea ce va duce la progresia bolii. Acumularea excesivă de glucoză duce la perturbarea circulației sanguine locale.
Epidemiologie
Conform statisticilor, diabetul zaharat apare în principal la persoanele de peste 60 de ani. Cu toate acestea, astăzi există o tendință ca boala să devină mai tânără: apare chiar și la persoanele sub 55-60 de ani. Uneori, diabetul apare la generația tânără și chiar la copii. Astfel, ponderea morbidității în rândul vârstnicilor reprezintă aproximativ 65% din cazuri, la persoanele sub 60 de ani această boală reprezintă aproximativ 25% din morbiditate, în adolescență reprezintă 6% și aproximativ 4% apare la copiii sub 10 ani. În același timp, aproximativ 68% din cazurile de diabet sunt însoțite de mâncărime severă. Mâncărimea deranjează cel mai adesea copiii și adolescenții (78% din cazuri), 15% din cazuri apar la persoanele mature și doar 3% apar la persoanele în vârstă.
Simptome
Primul semn este o senzație puternică de arsură și mâncărime. În același timp, iritația apare pe piele, oriunde. Pielea poate fi uscată, întinsă, poate apărea exfoliere și asprime. Treptat, pielea se poate exfolia. Mătreața se dezvoltă adesea în zona părului.
Cum este mâncărimea în diabet?
Mâncărimea, de regulă, poate fi caracterizată ca fiind constantă, supărătoare. Adesea interferează cu somnul, deoarece poate provoca tensiune nervoasă și chiar o cădere nervoasă. În același timp, există și o senzație de arsură, roșeață, zone iritate. Mâncărimea este deosebit de intensă noaptea. Seara devine mai puternică, iar dimineața, de regulă, scade.
În cazul diabetului, pielea suferă destul de mult. Apar diverse erupții cutanate și iritații pe ea, care sunt însoțite de mâncărime. Există, de asemenea, cazuri în care pielea este absolut curată, fără erupții cutanate sau iritații. Cu toate acestea, mâncărimea provoacă o mare îngrijorare.
Mâncărime a corpului în diabet
Diabetul este adesea însoțit de mâncărime. Nu doar capul, brațele, picioarele mănâncă, ci întregul corp. În majoritatea cazurilor, mâncărimea este cauzată de reacții alergice, acumularea excesivă de produse metabolice și toxine în organism. Mâncărimea poate apărea și din cauza unei reacții alergice. Sensibilitatea crescută a pielii, sensibilizarea organismului, nivelurile excesive de glucoză în sânge pot duce la apariția mâncărimii. Mâncărimea este adesea însoțită de erupții cutanate, roșeață a pielii, iritații.
Mâncărime în zona intimă în cazul diabetului
Cauza poate fi o modificare a fondului hormonal general, precum și creșterea nivelului de glucoză din sânge. Toate acestea duc la perturbarea stării normale a microflorei de pe membranele mucoase ale tractului urogenital. Aceasta duce la dezvoltarea iritației, a unui proces inflamator. În același timp, sub influența creșterii titrului de glucoză, iritația membranei mucoase crește, ceea ce duce la roșeață, mâncărime și apariția unui miros neplăcut. Mâncărimea se poate dezvolta ca urmare a apariției unor secreții abundente care însoțesc orice proces inflamator și infecțios.
Pericolul mâncărimii la nivelul perineului, organelor genitale și anusului constă în faptul că este aproape întotdeauna însoțită de dezvoltarea intensivă a infecțiilor fungice și bacteriene. Nivelurile ridicate ale glicemiei subminează imunitatea umană, astfel încât imunitatea unei persoane cu diabet zaharat este a priori redusă. De asemenea, toți pacienții prezintă dezechilibre hormonale. Orice infecție progresează pe fondul unei imunități reduse. De asemenea, progresează procesul inflamator.
Femeile sunt primele care suferă de mâncărime a organelor genitale, deoarece acest lucru este facilitat de particularitățile structurii anatomice a organelor genitale feminine, precum și de unele caracteristici funcționale și nevoi fiziologice ale corpului feminin.
O complicație periculoasă a mâncărimii în zonele intime este dezvoltarea unei infecții fungice. Cel mai adesea, se dezvoltă candidoza, numită și candidoză. Candidoza este cauzată de o infecție fungică - o ciupercă din genul Candida. Mecanismul de dezvoltare a infecției este următorul: nivelul de glucoză din sânge crește. Aceasta implică o scădere a imunității, o perturbare a fondului hormonal. Ca urmare, se dezvoltă o perturbare a microflorei. În primul rând, microflora tractului urogenital este perturbată, deoarece acesta este cel mai dinamic biotop.
Încălcarea microflorei duce la disbacterioză, în care cantitatea de microfloră normală scade și cantitatea de microfloră patogenă crește. Aceasta poate fi o infecție bacteriană, o infecție fungică.
Mâncărimi la picioare în diabet
Destul de des, mâncărimea afectează picioarele. Acest lucru se datorează faptului că sarcina principală cade pe picioarele oricărei persoane. Se știe că diabetul este însoțit de o creștere a cantității de glucoză din sânge. Aceasta implică o serie de consecințe negative, cum ar fi perturbarea stării normale a vaselor de sânge, scăderea vitezei circulației sângelui, perturbarea proceselor circulatorii sanguine, scăderea elasticității și rezistenței vaselor de sânge. Toate acestea afectează negativ în primul rând starea vaselor de la nivelul picioarelor. Posibilele varice și dezvoltarea aterosclerozei acționează ca factori agravanți.
Mâncărime și arsuri în diabet
Aceste simptome afectează cel mai adesea picioarele, perineul, zona inghinală și capul. Uneori se observă mâncărime și arsuri la nivelul întregului corp. Cauza dezvoltării mâncărimii și arsurilor este o încălcare a funcționării normale a sistemului imunitar, un dezechilibru hormonal și dezvoltarea disbacteriozei. Toate acestea sunt însoțite de o încălcare a metabolismului normal, în special de perturbarea metabolismului carbohidraților. Ca urmare a unor astfel de încălcări, apare acumularea excesivă de glucoză în sânge. Aceasta continuă să perturbe procesele metabolice, contribuind la acumularea de metaboliți în organism, în celulele imune circulante.
Cantitățile crescute de glucoză din sânge contribuie la dezvoltarea reacțiilor inflamatorii și infecțioase, afectând negativ starea vaselor de sânge. Elasticitatea și flexibilitatea acestora se pierd. Se pot dezvolta exudați, procese inflamatorii și infecțioase. Iritația și roșeața apar adesea la suprafața corpului, ceea ce implică mâncărime și arsuri.
Mâncărime în zona inghinală și perineu în diabet
Diabetul zaharat este însoțit de mâncărime, care apare cel mai adesea în zona perineului și a zonei inghinale. Cu un tratament adecvat, este destul de ușor să scapi de mâncărime. Dacă simptomul nu este tratat, pot apărea complicații mai grave, în special mâncărimea se transformă într-o senzație de arsură sau într-o afecțiune cronică. Uneori, mâncărimea se extinde din zona inghinală în întregul corp. Adesea, cauza este creșterea nivelului de glucoză din sânge. Producția acesteia poate crește sub influența stresului, a soarelui, odată cu vârsta. Prin urmare, este important ca diabeticii să își controleze nivelul de glucoză din sânge.
Mâncărimea nu este întotdeauna cauzată de niveluri ridicate de glucoză în sânge. Este necesar să ne asigurăm că nu este rezultatul factorilor de mediu. Astfel, mâncărimea poate fi o reacție a pielii la diverși iritanți, factori nefavorabili. Lumina ultravioletă și unele produse cosmetice au, de asemenea, un efect negativ. Mâncărimea poate fi cauzată de impactul negativ al noilor tehnologii, al produselor de îngrijire a pielii și al tehnicilor de epilare. Mâncărimea care apare după utilizarea unui epilator sau a procedurilor cosmetice este adesea confundată cu mâncărimea care apare ca urmare a tulburărilor metabolice cauzate de diabet.
Diverse boli ale organelor interne pot provoca mâncărime. Inflamația este o reacție naturală la procesele distructive care apar în organism sub influența nivelurilor ridicate de glucoză. Acest lucru se datorează și faptului că sarcina asupra organismului, asupra principalelor organe și sisteme crește semnificativ. De exemplu, diabetul este cel mai adesea însoțit de mâncărime, observată în bolile rinichilor, ficatului, glandelor suprarenale și pancreasului.
Mâncărimea și arsurile pot fi o consecință a hipovitaminozei. Acestea sunt deosebit de pronunțate în cazul lipsei de vitamine A, PP, C. Destul de des, cauza sunt reacțiile alergice, iritațiile pielii la țesături sintetice. Acest lucru poate fi deosebit de pronunțat la femeile care poartă colanți din nailon. Aceștia au un grad ridicat de electrizare, în urma căruia pot perturba microcirculația și schimbul de aer, ceea ce duce la apariția mâncărimii și a arsurilor suplimentare. Acestea ar trebui să includă și alimentația necorespunzătoare, stresul frecvent și tulburările metabolice.
Este necesar să se țină cont de faptul că sensibilitatea pielii în cazul diabetului crește semnificativ. Motivele pot fi diferite: mâncărimea apare atunci când circulația sanguină locală este perturbată, anumite zone sunt comprimate de haine sau accesorii strâmte. Astfel, pot exista multe cauze ale patologiei și este imposibil să se determine cauza exactă fără diagnostic. Prin urmare, trebuie să contactați un medic cât mai curând posibil, care va prescrie examenul necesar, va pune un diagnostic și va prescrie tratamentul adecvat.
Mâncărime la nivelul scalpului în diabet
Capul este adesea mâncărime în cazul diabetului, iar motivele pot fi numeroase. Nimeni nu cunoaște cauza exactă a dezvoltării mâncărimii scalpului până în ziua de azi. Așadar, se poate presupune că mâncărimea se dezvoltă ca urmare a imunității reduse, pe fondul unor procese metabolice afectate. Acest lucru este valabil mai ales pentru tulburările metabolismului carbohidraților. Se știe că mâncărimea se dezvoltă și pe fondul intoxicației, al stresului crescut asupra organismului, al alergiilor și al sensibilizării organismului. De asemenea, este necesar să se țină cont de faptul că sensibilitatea pielii crește semnificativ pe fondul creșterii nivelului de glucoză.
Mâncărime în anus în diabet
Anusul poate provoca mâncărimi deoarece sensibilitatea și sensibilitatea organismului cresc. De asemenea, este necesar să se efectueze diagnostice diferențiale, asigurându-se că acestea nu sunt helmintice sau alte boli invazive. De asemenea, merită exclusă o reacție alergică, intoxicație. Pentru a face acest lucru, trebuie să consultați un medic care va efectua diagnosticul și va prescrie tratamentul necesar. Ca teste se utilizează diagnostice de laborator și instrumentale. Analizele de sânge (biochimice, clinice, sânge pentru zahăr), analiza urinei și a fecalelor, precum și raclațiile pot fi destul de informative.
Mâncărime severă în diabet
Dacă apare mâncărime severă, este necesar să se efectueze un diagnostic, deoarece pot exista multe motive, iar tratamentul mâncărimii este în principal etiologic, adică vizează eliminarea principalelor cauze ale dezvoltării patologiei.
Pentru a diagnostica boala, trebuie să consultați un medic cât mai curând posibil. Va fi necesar un examen și o anchetă. În timpul anchetei, medicul colectează o anamneză despre viață și boli, a cărei analiză poate oferi o mulțime de informații importante. Tocmai anamneza și colectarea acesteia îl ajută pe medic să determine cauza exactă a patologiei.
După ce a primit toate informațiile necesare, medicul poate deja evalua cauzele bolii, caracteristicile patogenezei, formele clinice și poate face anumite prognoze. Apoi, medicul examinează pacientul. Se utilizează de obicei metode clasice de cercetare, cum ar fi palparea, percuția, auscultația. Dacă este necesar, pot fi prescrise metode de cercetare de laborator și instrumentale, care depind de organul în care se află posibila patologie.
În caz de mâncărime severă, aproape întotdeauna sunt necesare diagnostice suplimentare sub formă de teste și diagnostice instrumentale. Cel mai adesea, sunt prescrise teste clinice: sânge, urină, fecale. Acestea vă permit să evaluați direcția generală a proceselor care au loc în organism. Pe baza acestor date generale, puteți determina cursul diagnosticelor ulterioare, în funcție de patologia suspectată. Pot fi prescrise teste suplimentare.
Frotiurile și racletele sunt, de asemenea, prelevate direct de la locul mâncărimii. În cazul unei boli de etiologie neclară, se efectuează un studiu asupra infecțiilor latente, bolilor parazitare. Diagnosticul instrumental depinde de patologia suspectată de medic. De exemplu, dacă se suspectează o boală gastrointestinală, pot fi necesare gastroscopie, radiografie, ecografie, colonoscopie. Dacă se suspectează boli respiratorii, se efectuează o spirogramă, radiografie și teste funcționale. Dacă se suspectează boli ale inimii și sistemului circulator, se prescriu o electrocardiogramă, o ecografie a inimii și alte studii.
Cea mai globală metodă de examinare este imagistica prin rezonanță magnetică, care permite evaluarea stării sistemului osos și a țesuturilor moi. Amploarea procedurii este de așa natură încât întregul corp poate fi examinat în ansamblu. Avantajul metodei este că permite identificarea posibilelor patologii în cele mai incipiente etape ale formării lor, ceea ce face posibilă luarea măsurilor necesare în timp util și eliminarea patologiei în stadii incipiente sau prevenirea acesteia.
Mâncărime în diabetul la bărbați
Mâncărimea apare mai rar la bărbați decât la femei. Cu toate acestea, este mult mai puternică și mai deranjantă ca intensitate și este mai dificil de eliminat. Prin urmare, este important să se prevină mâncărimea sau să se oprească progresia acesteia într-un stadiu incipient. Pentru aceasta, diagnosticul este important.
În primul rând, este necesar să se stabilească dacă mâncărimea este o manifestare independentă a unei boli de piele, a unei reacții alergice sau de altă natură sau este un simptom al diabetului. Pentru aceasta, se efectuează diagnostice de laborator și instrumentale.
De asemenea, este important să se determine cauza exactă a mâncărimii. Cea mai simplă metodă de tratament este etiologică, care vizează eliminarea cauzei patologiei. Cu cât cauza este eliminată mai repede, cu atât boala se va vindeca mai repede.
Mâncărime în diabetul zaharat la femei
La femei, mâncărimea se dezvoltă în principal în tractul urogenital, organele genito-urinare, deoarece aceasta este cea mai vulnerabilă zonă a corpului femeii. Acest lucru se datorează particularităților structurii anatomice și fiziologiei corpului femeii, stării sistemului imunitar și fondului hormonal. Pentru a vindeca mâncărimea, trebuie să consultați un medic. Poate va trebui să consultați un ginecolog-endocrinolog.
Mâncărime vaginală în diabet
Principalul motiv pentru dezvoltarea acestei patologii este cel mai adesea disbacterioza vaginală, pe fondul căreia cantitatea microflorei normale scade. Acest loc este ocupat imediat de microflora patogenă, ceea ce implică dezvoltarea procesului inflamator.
Orice infecție se dezvoltă de obicei pe fondul unei imunități reduse, care se dezvoltă pe fondul dezechilibrelor hormonale, tulburărilor metabolice și deficitului de vitamine. Disbacterioza acționează, de asemenea, ca unul dintre factorii care perturbă starea membranei mucoase și a microflorei.
Baza biotopului sistemului reproducător feminin este reprezentată de biovariantele vaginale ale microorganismelor zaharolitice. Acestea se numesc bacterii „Doderlein”. Dezvoltarea acestor microorganisme este însoțită de o sinteză intensivă a acidului lactic. Acest acid formează un mediu optim care promovează dezvoltarea reprezentanților microflorei normale.
De asemenea, este important ca un astfel de mediu să prevină colonizarea biotopului de către microorganisme sensibile la acid, care sunt cel mai adesea agenți patogeni. Această proprietate se numește rezistență la colonizare, a cărei esență constă în faptul că reprezentanții microflorei normale nu permit dezvoltarea reprezentanților florei patogene. Dacă nivelul de glucoză din sânge crește, se schimbă și mediul: se schimbă fondul hormonal, scade imunitatea și se modifică mediul natural din diverse biotopuri. Aceasta implică o modificare a populației bacteriene, principalii reprezentanți. Drept urmare, numărul de lactobacili scade, iar locul lor este luat de alte organisme patogene sau oportuniste. Acestea pot provoca iritații, umflături, mâncărime, boli.
Cine să contactați?
Diagnostice mâncărime a pielii cu diabet
Pentru a diferenția mâncărimea cauzată de diabet de alte boli, este necesar să se stabilească mai întâi un diagnostic. Diagnosticul se bazează pe tabloul clinic al patologiei, precum și pe datele studiilor de diagnostic. Dacă este necesar, se efectuează diagnosticul diferențial.
Astfel, se caracterizează prin poliurie, sete, creșterea poftei de mâncare și, în același timp, emaciere, boală parodontală, vindecare lentă a rănilor, furunculoză. Adesea, simptomul principal este mâncărimea, care ajută la identificarea bolii. Uneori există dureri în picioare. În general, diagnosticul diabetului este simplu și este posibil chiar și după determinarea aleatorie a nivelului de zahăr din urină sau sânge. Poate fi și asimptomatic, dar cu hiperglicemie crescută (peste 6,66 mmol/l), care se determină pe stomacul gol și cu o curbă glicemică tipică.
Mâncărimea apare ca urmare a leziunilor cutanate nespecifice. De exemplu, uneori pielea dezvoltă o roșeață pe obraji și pleoape superioare ca urmare a dilatării sistemului capilar. Palmele devin îngălbenite, cauzate de o încălcare a sintezei vitaminei A în ficat. Concentrația mare de glucoză în piele provoacă înfrângerea acesteia de către boli pustulare și fungice. În diabetul decompensat, pielea devine uscată, rănile se vindecă lent. Trofismul tisular este perturbat; keratinizare intensă a pielii picioarelor, îngroșarea unghiilor.
Leziunile vasculare se observă la toate nivelurile, în special nefropatia. În acest caz, capilarele suferă modificări anevrismale, principalele modificări ale membranei (spre îngroșare), lipidele și glicogenul se depun în intimă. Microangiopatia se observă la pacienții tineri, după 30-40 de ani, cele microangiopatice se alătură modificărilor indicate.
 [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
[ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
Teste
Conținutul de zahăr din urină este semnificativ. Determinarea se efectuează folosind testul glucozo-oxidant conform lui Nylander. În prezența glucozei în urină, hârtia galbenă de turnesol devine albastră. Corpii cetonici din sânge sunt determinați folosind metode iodometrice și colorimetrice. În sângele persoanelor sănătoase, conținutul lor este de obicei între 146,2-172 μmol/l. Acetona din urină este cel mai adesea determinată folosind tablete indicatoare.
 [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
Diagnosticare instrumentală
Testul de toleranță la glucoză ne permite să detectăm modificări ale funcției endocrine. În acest caz, nivelul zahărului se determină pe nemâncate și la fiecare 30 de minute, timp de 2-3 ore, după administrarea a 50 de grame de glucoză dizolvate în 200 de grame de apă. În cazul toleranței alterate la glucoză, după o oră de încărcare, glicemia este mai mare de 11,11 mmol/l, iar după 2 ore depășește 8,32 mmol/l.
Testele Staub-Traugott cu dublă încărcare cu glucoză diferă de studiul anterior prin introducerea repetată a glucozei la 90 de minute după prima încărcare. La persoanele sănătoase, curba glicemiei cu o astfel de încărcare este caracterizată de un vârf glicemic la 30 de minute după prima încărcare și o revenire la glicemia normală după 2-3 ore. În cazul tulburărilor metabolismului carbohidraților, se detectează 2 vârfuri glicemice.
Dacă există suspiciunea unei absorbții afectate a glucozei în intestin, se efectuează un test cu administrare intravenoasă de glucoză. Glicemie à jeun și la fiecare 10 minute timp de 1,5 ore după administrarea lentă a 10 ml de soluție de glucoză 50%. La persoanele sănătoase, nivelurile de zahăr din sânge revin la normal după 90-120 de minute, iar în diabet, acestea rămân crescute.
Testul cu glicocorticoizi se bazează pe faptul că glicocorticoizii cresc nevoia de insulină a țesuturilor. Prin creșterea neoglicolizei în ficat, aceștia duc la o creștere mai semnificativă a glicemiei la persoanele cu deficit de aparat insular. Acest test se efectuează la persoanele cu vârsta sub 45 de ani, la 2-3 zile după un test normal de toleranță la glucoză. Cu 8 și 2,5 ore înainte de a lua 50 de grame de glucoză, subiectul ia 50 de grame de cortizon sau 10 mg de prednisolon. Apoi, se studiază curba glicemică timp de 2 ore. La persoanele sănătoase, glicocorticoizii nu afectează nivelul glicemic.
Diagnostic diferentiat
Trebuie efectuată în cazul glucozuriei renale, diabetului renal, glucozuriei alimentare, diabetului insipid și al diabetului bronșic.
Diabetul renal apare din cauza unor defecte genetice în mecanismul de reabsorbție a glucozei - absența sau scăderea activității enzimelor hexokinaza și fosfataza alcalină.
Diabetul bronșic este o boală hepatică gravă. Pentru confirmarea diagnosticului, se verifică cantitatea de fier seric și se examinează biopsii hepatice și cutanate.
Tratament mâncărime a pielii cu diabet
Tratamentul mâncărimii este în principal etiologic, adică vizează eliminarea cauzei patologiei. În primul rând, este necesară vindecarea bolii de bază - diabetul în sine, iar mâncărimea, ca unul dintre simptome, va dispărea de la sine. Se utilizează un tratament complex, care vizează normalizarea tuturor tipurilor de procese metabolice. Include dietă și medicamente hipoglicemiante, terapie de substituție a insulinei.
Complicații și consecințe
Mâncărimea poate fi complicată de răspândirea intensivă la alte părți ale corpului, precum și în tot corpul. Mâncărimea poate fi dificil de combătut. De asemenea, una dintre complicații poate fi iritația pielii, apariția erupțiilor cutanate, petelor, roșeață, descuamarea și diverse boli ale pielii. Reacțiile alergice sunt, de asemenea, considerate o complicație. Mâncărimea în diabet poate fi însoțită de durere, arsură.
Profilaxie
Totul se reduce la prevenirea și eliminarea diabetului zaharat ca principală boală. Principala metodă de tratament și prevenire a oricărei forme de diabet este dieta. Tratamentul cu o singură dietă este prescris persoanelor cu toleranță alterată la glucoză și cu o formă ușoară de diabet zaharat. Prin prescrierea unei diete cu conținut caloric redus sau redus, este posibilă creșterea sau scăderea greutății corporale a pacienților.
Adesea, pierderea în greutate la diabeticii obezi duce la normalizarea metabolismului carbohidraților. Cantitatea de carbohidrați este redusă. Se recomandă utilizarea xilitolului, sorbitolului, zaharinei în loc de glucoză. Cantitatea de proteine, dimpotrivă, este crescută, deoarece acestea sunt descompuse intens. Trebuie ținut cont de faptul că creșterea acestora poate provoca un gust metalic în gură, precum și iritații ale tubului digestiv și ale rinichilor. Proteinele trebuie limitate doar în caz de afectare renală cu semne de retenție a deșeurilor azotate, precum și în stare comatoasă. Pentru a preveni deshidratarea, nu este nevoie să se limiteze cantitatea de lichid.
Prognoză
În general, prognosticul este favorabil. Mâncărimea în diabet este complet vindecată dacă diabetul este vindecat. Dacă diabetul nu este tratat, mâncărimea nu numai că nu va dispărea, dar va progresa.

