
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Diagnosticul osteoartritei: scintigrafie cu radioizotopi și termografie
Expert medical al articolului
Ultima examinare: 06.07.2025
Scintigrafia articulară cu radioizotopi se efectuează utilizând radiofarmaceutice osteotrope (pirofosfat, fosfonă, marcate cu 99mTc ). Aceste medicamente se acumulează activ în zonele cu metabolism osos și colagen activ. Se acumulează deosebit de intens în țesuturile articulare inflamate, ceea ce se reflectă în scintigramele articulare.
Metoda scintigrafiei cu radioizotopi este utilizată pentru diagnosticarea precoce a artritei, detectarea fazelor subclinice ale afectării articulare, diagnosticul diferențial al leziunilor inflamatorii și degenerative.
Pentru diagnosticarea precoce a modificărilor patologice ale articulațiilor, detectarea inflamației reactive, se poate utiliza scintigrafia scheletică cu pirofosfat marcat cu 99m Tc. Hiperfixarea cu distribuție difuză a radioizotopului se observă în prezența sinovitei reactive. În zonele hipovasculare ale epifizelor osoase, scintigramele din zonele ischemice arată o scădere a acumulării radiofarmaceuticului, în timp ce în zonele cu aport sanguin crescut, care corespund zonelor de remodelare osoasă, acumularea acestuia este uniform crescută. Comparând datele scintigrafiei cu rezultatele flebografiei intraosoase și măsurătorii presiunii intraosoase, s-a observat că staza venoasă și presiunea crescută în canalul medular sunt combinate cu o absorbție anormal de mare a radiofarmaceuticului. În acest caz, gradul de absorbție al acestuia este direct proporțional cu stadiul procesului degenerativ-distrofic. Analiza distribuției radionuclizilor în coxartroză a relevat o acumulare crescută a compusului marcat în zonele cu sarcină crescută, în principal în pereții chisturilor și osteofitelor, precum și în zonele de formare osoasă nouă.
Într-un sens larg, termografia este o înregistrare grafică a câmpului termic al obiectelor, adică a câmpului lor de radiații infraroșii, produs prin diverse metode. O termogramă este o imagine bidimensională fixă a câmpului de temperatură al unei părți sau al întregului corp al subiectului.
Termografia este un test diagnostic auxiliar care trebuie interpretat în corelație unitară cu datele clinice, de laborator și anamnestice obținute în conformitate cu algoritmul de diagnostic. Conform lui LG Rosenfeld și coautorilor (1988), principalele avantaje ale termografiei sunt:
- Siguranță absolută. Corpul uman nu este expus la radiații sau deteriorări. Sunt posibile studii multiple asupra aceluiași subiect.
- Viteza examinării. În funcție de tipul de termograf, durează între 1 minut și 4 minute. Timpul necesar pentru echilibrarea temperaturii pielii pacientului și a aerului ambiant (15 minute) poate fi redus semnificativ dacă sala de termografie este echipată corespunzător.
- Precizie ridicată. Gradientul minim de temperatură înregistrat între două puncte aflate la o distanță de un milimetru este de 0,1 °C. Această precizie permite diagnosticarea topică preliminară a leziunii.
- Posibilitatea de a alege o secvență de proceduri de cercetare sigure pentru femeile însărcinate și copii.
- Posibilitatea evaluării simultane a stării funcționale a mai multor sisteme ale corpului (cu termografie generală).
Un punct important în efectuarea precisă a termografiei este echiparea corectă a cabinetului, precum și pregătirea pacientului pentru examinare. Cabinetul trebuie să creeze condiții pentru stabilizarea impactului factorilor de mediu asupra echipamentului de termodiagnostic și a pacientului. În acest scop, ușile și ferestrele sunt acoperite cu perdele groase de protecție împotriva luminii. Posibilele surse de radiații IR (bateriile de încălzire centrală) sunt ecranate. Se recomandă menținerea unei temperaturi de 22+1 C în sala de examinare, deoarece la o temperatură mai ridicată există o scădere a contrastului termogramelor, iar la o temperatură mai scăzută, pacienții dezvoltă vasoconstricție, ceea ce reduce brusc conținutul informațional al metodei. Umiditatea relativă din cabinet trebuie să fie între 40-70%. Viteza fluxului de aer în cameră nu trebuie să depășească 0,15-0,2 m/s. O cameră închisă dotată cu aparat de aer condiționat îndeplinește aceste cerințe.
În cazul afecțiunilor articulare de diferite localizări, trebuie respectate următoarele reguli pentru pregătirea pacientului pentru un examen termografic:
A. Membrele superioare:
- Mâinile trebuie să fie curate, îndepărtați oja.
- În ziua dinaintea examinării, nu utilizați creme, nu luați kinetoterapie, vasodilatatoare sau vasoconstrictoare.
- În timpul examinării, mâinile sunt eliberate de haine și așezate pe un suport de masă.
B. Membrele inferioare:
- Picioarele sunt eliberate de orice bandaje sau comprese și sunt expuse pentru a permite pielii să se adapteze la temperatura camerei.
- Nu luați niciun medicament și nu urmați niciun fel de proceduri de fizioterapie în ziua dinaintea examenului.
- Cu o seară înainte, trebuie să faci o baie de picioare pentru a îndepărta sebumul și epiderma exfoliată; îndepărtează oja.
- Pacientul este examinat în decubit dorsal sau, mai rar, în picioare.
Studiul trebuie precedat de o perioadă de adaptare la temperatură, care la adulți este de 10-15 minute. Având în vedere faptul că indicatorii de temperatură ai corpului uman se modifică pe parcursul zilei la fiecare 3-4 ore, cu fluctuații de 0,2-0,4 °C, se recomandă efectuarea studiilor comparative (dinamice) în același timp. De asemenea, este necesar să se țină cont de faptul că temperatura maximă a corpului la persoanele sănătoase este înregistrată la 15-16 ore.
Interpretarea corectă a termogramelor necesită cunoștințe de fiziologie generală, anatomie și domenii speciale ale medicinei. În mod normal, o persoană sănătoasă prezintă zone de hiper- și hipotermie, cauzate de o serie de motive. Apariția zonelor de hipertermie poate fi cauzată de:
- creșterea metabolismului într-un anumit organ sau țesut într-o anumită perioadă de timp (de exemplu, glandele mamare în timpul alăptării),
- „efect de cavitate” (zone ale orbitelor, buricului, pliului intergluteal, zonelor axilare, inghinale, spațiilor interdigitale, suprafețelor mediale ale membrelor inferioare aduse împreună sau membrelor superioare presate strâns pe corp).
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Caracteristicile topografice ale termogramelor normale
Spatele și coloana vertebrală pe termograme sunt prezentate cu termotopografie omogenă, cu o ușoară hipertermie în partea medie a regiunii lombare. Uneori se observă o hipertermie moderată a spațiului interscapular.
Pe termograma spatelui se pot distinge 4 zone constante de hipertermie:
- în proiecția proceselor spinoase, începând de la nivelul coloanei vertebrale medio-toracice; lățimea primei zone este ceva mai mare în regiunile toracice inferioare și lombare superioare în comparație cu zona lombară inferioară,
- în proiecția pliului intergluteal,
- două zone simetrice în proiecția articulațiilor sacroiliace (laterale și puțin deasupra pliului intergluteal),
- în proiecția rinichilor (zone de hipertermie situate simetric, de intensitate inegală).
Sindromul radicular lombosacral are ca rezultat o scădere a temperaturii pielii piciorului în zona de inervație a acestei rădăcini cu 0,7-0,9 °C, cu o ușoară hipertermie simultană a segmentului la nivelul ramurilor de legătură corespunzătoare ale trunchiului simpatic. Blocarea rădăcinii afectate cu novocaină normalizează temperatura de suprafață a dermatomului adecvat al membrului și scade temperatura segmentului în regiunea lombosacrală cu 0,2-0,3 °C. La 10-12 minute după finalizarea blocării ganglionilor simpatici lombari cu novocaină sau trimecaină, temperatura pielii piciorului și a gambei de pe partea corespunzătoare crește cu 0,7-0,9 °C, timp de 2-3 minute.
Temperatura medie a pielii în zona spatelui și a coloanei vertebrale este de 33,5-34,2 °C.
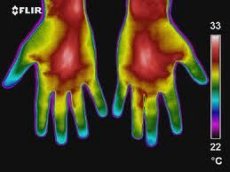
Membrele superioare
Imaginile termografice ale ambelor membre superioare sunt caracterizate prin simetrie, deși, conform lui G.M. Frolov și coautorilor (1979), se observă o ușoară asimetrie termică a membrelor superioare, cauzată de dezvoltarea predominantă a membrului drept sau stâng sau de diferența de presiune arterială.
Zonele de hipertermie de pe termogramele membrelor superioare sunt determinate în mod normal în zona fasciculelor vasculare - suprafața interioară a umărului, articulația cotului, antebraț, regiunea axilară. Hipotermia relativă este caracteristică suprafeței exterioare a umărului și antebrațului, degetelor (comparativ cu palmele). În zona primului deget al mâinii, spațiilor interdigitale, de-a lungul venelor mari de pe dosul mâinii, se observă o hipertermie moderată. Temperatura medie a pielii în zona membrelor superioare (cu excepția degetelor) este de 31,2-32,6°C, iar a degetelor - de 27,2-28,6°C.
Membrele inferioare
Imagistica termografică a ambelor extremități inferioare este, de asemenea, simetrică. În treimea superioară și mijlocie a tibiei se observă zone de hipertermie pronunțată, în timp ce în zona articulației genunchiului, treimea inferioară a tibiei și piciorului se observă zone de hipotermie.
Termogramele suprafeței dorsale a picioarelor prezintă o imagine eterogenă, cu o tendință de scădere a hipertermiei de sus în jos - în zona degetelor se determină o zonă de hipotermie. Pe suprafața plantară a picioarelor, intensitatea hipertermiei este mai pronunțată de-a lungul marginii mediale, în special în proiecția arcului piciorului. Zonele de hipotermie se înregistrează de-a lungul marginii laterale și în zona degetelor.
Pe partea din spate a coapselor, în proiecția feselor, se determină o zonă de hipotermie pronunțată și o zonă de hipertermie în treimea superioară a coapselor, fosa poplitee și treimea superioară a tibiei. Tibiile se caracterizează printr-o tendință de scădere a intensității hipertermiei în direcție distală. O zonă de hipotermie se determină deasupra tendonului lui Ahile. Valoarea medie a temperaturii pielii la nivelul membrelor inferioare (cu excepția degetelor de la picioare) este de 32,1-32,4 °C, iar pentru degetele de la picioare este de 23,3-23,9 °C.
Analiza și procesarea termogramelor se efectuează conform următoarelor caracteristici termografice:
- detectarea asimetriei termice,
- studiul ariei unei secțiuni asimetrice (zonă de hipo- sau hipertermie): dimensiuni, gradul de omogenitate, caracteristicile limitelor etc.,
- determinarea gradientului de temperatură și calcularea coeficientului acestuia, exprimând raportul dintre diferența de temperatură dintre puncte și distanța dintre acestea,
- determinarea temperaturii absolute maxime, minime și medii ale secțiunilor simetrice,
- determinarea indicelui termografic (TI), care este raportul dintre suma temperaturilor corespunzătoare fiecărui câmp izoterm și aria totală a zonei de asimetrie termică patologică.
În mod normal, indicele termografic variază între 4,62 și 4,94, cu o medie de 4,87.
Conform lui NK Ternovoy și coautorilor (1988), în osteoartroza primului stadiu radiografic conform lui NS Kosinskaya se observă o asimetrie termică a articulațiilor, o zonă de hipotermie deasupra zonei articulare, transformându-se treptat într-o zonă de hipertermie deasupra și dedesubtul segmentelor membrului. Gradientul de temperatură în zona de hipotermie este de 0,6+0,2 °C.
Termogramele pacienților cu osteoartroză în stadiul II-III prezintă asimetrie termică, o zonă de hipertermie deasupra articulației afectate, cu relief și severitate variabile, indicând hipervascularizația articulației și inflamație aseptică la nivelul membranei sinoviale a articulației și al țesutului paraarticular. Gradientul de temperatură al articulației alterate patologic este de 1±0,2 °C.
În cazul unui tratament eficient, termograma se caracterizează printr-o scădere a asimetriei de temperatură, o scădere a intensității hipertermiei, iar gradientul de temperatură scade la 0,4-0,8 °C.
Un studiu al relației dintre datele obținute prin termografie computerizată la distanță (RCT), radiografie și ecografie ale articulațiilor genunchiului afectate de osteoartrită a fost efectuat la Centrul de Reumatologie din Ucraina.
Studiul a inclus 62 de pacienți cu osteoartrită la genunchi care au îndeplinit criteriile de clasificare ACR (1986), inclusiv 43 (69,4%) femei și 19 (30,6%) bărbați cu vârsta cuprinsă între 47 și 69 de ani (medie 57,4±6,2 ani) care erau bolnavi de 1,5 până la 12 ani (medie 5,6±2,6 ani). Leziuni monoarticulare ale articulațiilor genunchiului au fost detectate la 44 (71%) pacienți, bilaterale - la 18 (29%), astfel, în total, au fost examinate 80 de articulații ale genunchiului la pacienții din grupul principal. Stadiul radiografic 1 conform Kellgren și Lawrence a fost diagnosticat la 23 (28,8%), II - la 32 (40%), III - la 19 (23,8%) și IV - la 6 (7,4%) pacienți. Pentru comparație, au fost utilizate 54 de radiografii ale articulațiilor genunchiului a 27 de persoane, care au constituit grupul de control, în a căror anamneză nu au existat date despre traumatisme sau alte leziuni ale articulațiilor genunchiului, precum și ale vaselor de sânge, țesuturilor moi, oaselor și altor articulații ale extremităților inferioare. Printre cele 27 de persoane din grupul de control, au fost 18 (66,7%) femei și 9 (33,3%) bărbați cu vârsta cuprinsă între 31 și 53 de ani (în medie 41,5 + 4,9 ani).
Examinarea radiografică a articulațiilor genunchiului a fost efectuată în proiecție anteroposterioară folosind metoda standard. Gradarea criteriilor radiografice ale osteoartrozei de la 0 la 3 grade (scăderea înălțimii spațiului articular și osteofitoză) a fost realizată utilizând Atlasul de Gradare a Osteoartrozei Articulațiilor Genunchiului de Y. Nagaosa și colab. (2000).
La efectuarea DCT folosind camera de termoviziune Raduga-1, am utilizat recomandările lui LG Rosenfeld (1988). Pe termograma articulației genunchiului au fost selectate două zone simetrice cu dimensiunea de 35x35 mm, care corespundeau părților medială și laterală ale segmentului tibiofemural al articulației genunchiului (TFKJ), unde a fost determinată temperatura medie. Pentru procesarea matematică a rezultatelor DCT, indicele gradientului de temperatură a fost determinat folosind formula:
ATm = Tm - Trm și ATl = Tl - Trl,
Unde AT este gradientul de temperatură, Tm și Tl sunt temperaturile zonelor din proiecția regiunilor mediale și laterale ale TFKS, Trm și Trl sunt valorile de referință ale temperaturilor zonelor din proiecția regiunilor mediale și laterale ale TFKS, obținute în timpul examinării indivizilor sănătoși din grupul de control.
Toate persoanele examinate au fost supuse examinării ecografice a articulațiilor genunchiului utilizând dispozitivul SONOLINE Omnia (Siemens) cu senzor liniar 7.5L70 (frecvență 7,5 MHz) în modul „orto” în poziții standard. Au fost evaluate starea suprafețelor articulare osoase (inclusiv prezența „slăbirii” stratului cortical și a defectelor acestuia), spațiile articulare, țesuturile moi periarticulare, prezența revărsatului, modificările aparatului ligamentos și alți parametri.
La pacienții din grupul principal au fost studiate și semnele clinice ale sindromului articular. În acest scop, s-a utilizat indicele algofuncțional Lequesne (LAI) al severității gonartrozei, care a fost determinat de natura sindromului dureros (momentul apariției, distanța maximă de mers fără durere), durata redorii matinale etc. Severitatea gonartrozei a fost codificată în puncte (1-4 - slabă, 5-7 - moderată, 8-10 - severă, 11-13 - semnificativ severă, mai mare de 14 - severă). Intensitatea sindromului dureros a fost evaluată folosind scala analogică vizuală a durerii (VAS), unde absența durerii corespunde la 0 mm, iar durerea maximă - 100 mm.
Analiza statistică a rezultatelor obținute a fost efectuată utilizând programul informatic STATGRAPHICS plus v.3. La efectuarea analizei de corelație, coeficientul de corelație r < 0,37 a indicat prezența unei relații slabe, 0,37 < r < 0,05 - moderată, 0,5 < r < 0,7 - semnificativă, 0,7 < r < 0,9 - puternică și r > 0,9 - foarte puternică. Valoarea p < 0,05 a fost considerată fiabilă.
Examinarea clinică a pacienților a relevat o severitate ușoară a gonartrozei la 8 (12,9%), moderată - la 13 (20,9%), severă - la 21 (33,9%), semnificativ severă - la 15 (24,2%) și extrem de severă - la 5 (8,1%) pacienți. Nouă (14,5%) pacienți nu s-au plâns de durere la nivelul articulațiilor afectate, în timp ce alți 53 (85,5%) au evaluat intensitatea durerii conform VAS de la 5 la 85 mm. Limitarea amplitudinii de mișcare de la 75 la 125° a fost constatată la 38 (61,2%), iar o creștere a amplitudinii de extensie de la 5 la 20° a fost constatată la 19 (30,6%) pacienți.
Caracteristicile clinice ale sindromului articular la pacienții examinați cu osteoartrită
Indicator |
M±sg |
AFI Lekena |
8,87±3,9 |
Durerea TA, mm |
35,48±23,3 |
Interval de flexie, ° (normal 130-150°) |
128,15+20 |
Interval de extensie, ° (normal 0") |
3,23±5,7 |
Studiul termogramelor articulației genunchiului la pacienții examinați cu osteoartroză a arătat că, în medie, DTM a fost de 0,69±0,26 °C, iar DTL a fost de 0,63+0,26 °C (p=0,061). Analiza corelației a relevat o relație statistic semnificativă între DTM și toți parametrii clinici studiați, precum și între DTL și indicele Leken al infraroșului (AFI), durerea VAS și amplitudinea de flexie.
În timpul efectuării unei analize de corelație, s-a constatat o relație directă semnificativă statistic între gradientul de temperatură din joncțiunea temporală medială și scăderea înălțimii spațiului articular în regiunea medială, precum și osteofitoza în regiunile medială și laterală, în timp ce gradientul de temperatură al joncțiunii temporale laterale a fost corelat cu scăderea înălțimii spațiului articular și osteofitoza doar în joncțiunea temporală laterală.
Conform datelor ecografice, pacienții cu osteoartroză au prezentat o îngustare a spațiului articular din cauza scăderii înălțimii cartilajului articular (poziția transversală a senzorului), creșterilor osoase (osteofite) și/sau defectelor suprafeței articulare a oaselor, modificărilor membranei sinoviale și prezenței revărsatului articular, modificărilor țesuturilor moi paraarticulare (toate pozițiile). Modificările suprafețelor stratului cortical al suprafeței articulare a oaselor (nemelibrități, formarea defectelor de suprafață) au fost înregistrate deja în stadiile inițiale ale bolii (stadiul I) și au atins expresia maximă în stadiile III-IV.
Revărsatul articular a fost înregistrat la 28 de pacienți (45,16%), în principal în stadiile II și III ale osteoartrozei, acesta fiind localizat preponderent în recesul superior (32,3% dintre pacienți - în partea laterală a spațiului articular (17,7%), mai rar în medial (9,7%) și în recesul posterior (3,2%). Revărsatul a avut o ecostructură anecogenă omogenă în condițiile unor simptome clinice care au durat până la 1 lună, iar la pacienții cu semne clinice de inflamație persistentă - neomogen, cu incluziuni de dimensiuni și densitate ecogenică variabile. Grosimea membranei sinoviale a fost crescută la 24 (38,7%) pacienți, iar îngroșarea neuniformă a acesteia a fost înregistrată la 14 dintre aceștia. Durata medie a bolii la acest grup a fost mai mare decât în general (6,7±2,4 ani), iar la pacienții cu îngroșare neuniformă a membranei sinoviale a fost chiar mai lungă (7,1 + 1,9 ani). Astfel, caracteristicile sinovitei au reflectat durata bolii și severitatea evoluției la momentul apariției. Datele care compară rezultatele DCT și ecografiei sunt demne de remarcat.
Conform datelor analizei de corelație, se observă o relație directă puternică sau foarte puternică între gradientul de temperatură din joncțiunea sinovială medială și laterală, pe de o parte, și revărsatul articular și îngroșarea membranei sinoviale conform datelor ecografice, pe de altă parte. O relație mai slabă a fost constatată între prezența excrescențelor osoase în zona medială a joncțiunii sinoviale (date ecografice) și gradientul de temperatură în toate zonele examinate ale articulației.
S-a constatat o corelație între datele DCT, pe de o parte, și caracteristicile clinice ale sindromului articular la pacienții examinați cu osteoartroză, stadiul radiografic al bolii și rezultatele ecografiei, pe de altă parte. Datele obținute indică oportunitatea utilizării unui set de metode instrumentale de diagnostic, inclusiv radiografia, DCT și ecografia, care oferă un volum mai mare de informații despre starea nu numai a țesuturilor intra-articulare, ci și a celor extra-articulare.

