
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Apendicita
Expert medical al articolului
Ultima examinare: 12.07.2025
Apendicita este o inflamație acută a apendicelui, caracterizată de obicei prin dureri abdominale, anorexie și sensibilitate abdominală.
Diagnosticul se stabilește clinic, adesea suplimentat prin tomografie computerizată sau ecografie. [ 1 ]
Tratamentul apendicitei implică îndepărtarea chirurgicală a apendicelui. [ 2 ], [ 3 ]
Anatomia apendicelui
Denumirea oficială a apendicelui este „Appendix Vermiformis”. Apendicele este un diverticul adevărat care ia naștere din marginea posteromedială a cecumului, situat în imediata apropiere a valvei ileocecale. Baza apendicelui poate fi localizată în mod fiabil în apropierea convergenței taeniae coli la vârful cecumului. Termenul „vermiformis” este latin pentru „în formă de vierme” [ 4 ] și se explică prin arhitectura sa tubulară lungă. Spre deosebire de diverticulul dobândit, este un diverticul adevărat al colonului, care conține toate straturile colonului: mucoasă, submucoasă, înveliș muscular longitudinal și circular și seroasă. Distincția histologică dintre colon și apendice depinde de prezența celulelor limfoide B și T în mucoasa și submucoasa apendicelui. [ 5 ]
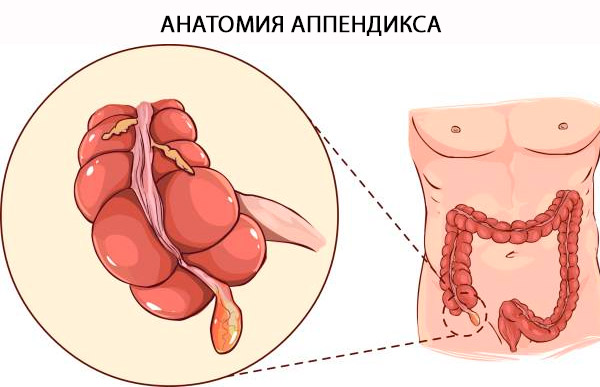
Structură și funcții
Apendicele poate avea o lungime variabilă de la 5 la 35 cm, cu o medie de 9 cm. [ 6 ] Funcția apendicelui a fost în mod tradițional subiect de dezbatere. Celulele neuroendocrine ale mucoasei produc amine și hormoni care ajută la realizarea diverselor mecanisme de control biologic, în timp ce țesutul limfoid este implicat în maturarea limfocitelor B și producerea de anticorpi IgA. Nu există dovezi clare pentru funcția sa la om. Prezența țesutului limfoid asociat intestinului în lamina propria a condus la convingerea că are o funcție imună, deși natura exactă a acesteia nu a fost niciodată stabilită. Drept urmare, organul și-a păstrat în mare măsură reputația de organ vestigial. Cu toate acestea, pe măsură ce înțelegerea imunității intestinale s-a îmbunătățit în ultimii ani, a apărut o teorie conform căreia apendicele este un „sanctuar” pentru microbii intestinali simbiotici. [ 7 ] Episoadele severe de diaree care pot curăța intestinele de bacteriile comensale pot fi înlocuite cu medicamente conținute în apendice. Acest lucru sugerează un avantaj evolutiv în păstrarea apendicelui și slăbește teoria conform căreia organul este vestigial. [ 8 ]
Variante fiziologice
Deși amplasarea orificiului apendicular la baza cecului este o caracteristică anatomică stabilă, poziția vârfului său nu este. Variațiile de poziție includ retrocecal (dar intraperitoneal), subcecal, pre- și postileal, pelvin și până la punga hepatorenal. În plus, factori precum postura, respirația și distensia intestinului adiacent pot influența poziția apendicelui. Poziția retrocecală este cea mai frecventă. Aceasta poate cauza confuzie clinică în diagnosticul apendicitei, deoarece modificările de poziție pot provoca simptome diferite. Agenezia apendicelui, precum și duplicarea sau triplicarea, sunt rareori descrise în literatura de specialitate. Pe măsură ce sarcina progresează, uterul în creștere deplasează apendicele cranial, astfel încât, până la sfârșitul celui de-al treilea trimestru, durerea asociată cu apendicita poate fi resimțită în cadranul superior drept.
Semnificație clinică
Patogeneza apendicitei acute este similară cu cea a altor organe vâscoase și cavi și se consideră că este cel mai adesea cauzată de obstrucție. Un calcul biliar, sau uneori un calcul biliar, o tumoare sau un vierme, astupă orificiul apendicelui, provocând creșterea presiunii intraluminale și afectarea fluxului venos. La adulții tineri, obstrucția este mai des cauzată de hiperplazia limfoidă. Apendicele își primește alimentarea cu sânge de la artera apendiculară, care este artera terminală. Pe măsură ce presiunea intraluminală depășește presiunea de perfuzie, apare o leziune ischemică, care promovează creșterea excesivă a bacteriilor și provoacă un răspuns inflamator. Aceasta necesită îngrijiri chirurgicale de urgență, deoarece perforarea apendicelui inflamat poate duce la scurgerea conținutului bacterian în cavitatea peritoneală.[ 9 ]
Când peretele apendicelui se inflamează, sunt stimulate fibrele aferente viscerale. Aceste fibre intră în măduva spinării la T8-T10, provocând durerea periombilicală difuză clasică și greața observate în apendicita incipientă. Pe măsură ce inflamația progresează, peritoneul parietal devine iritat, stimulând fibrele nervoase somatice și provocând dureri mai localizate. Localizarea depinde de poziția apexului apendicelui. De exemplu, un apendice retrocecal poate provoca durere în flancul drept. Extinderea șoldului drept al pacientului poate provoca această durere. Durerea care apare atunci când mușchiul iliopsoas este întins prin extinderea șoldului în poziția de decubit lateral stâng este cunoscută sub numele de „semnul psoas”. Un alt semn clasic al apendicitei acute este semnul McBurney. Acesta este provocat prin palparea peretelui abdominal la punctul McBurney (două treimi din distanța de la ombilic la spina iliacă anterosuperioară dreaptă) atunci când apare durerea. Din păcate, aceste semne și simptome nu sunt întotdeauna prezente, ceea ce face dificil diagnosticul clinic. Tabloul clinic include adesea greață, vărsături, febră ușoară și un număr ușor crescut de leucocite.
Epidemiologie
Durerea abdominală acută reprezintă 7-10% din totalul vizitelor la departamentul de urgență.[ 10 ] Apendicita acută este una dintre cele mai frecvente cauze ale durerii abdominale inferioare pentru care pacienții se prezintă la departamentul de urgență și este cel mai frecvent diagnostic pus pacienților tineri internați în spital cu abdomen acut.
Incidența apendicitei acute a scăzut constant de la sfârșitul anilor 1940. În țările dezvoltate, apendicita acută apare cu o rată de 5,7-50 de pacienți la 100.000 de locuitori pe an, cu un vârf între vârstele de 10 și 30 de ani.[ 11 ],[ 12 ]
Au fost raportate diferențe geografice, riscul pe viață de a dezvolta apendicită acută fiind de 9% în Statele Unite, 8% în Europa și 2% în Africa.[ 13 ] În plus, există diferențe mari în ceea ce privește tabloul clinic, severitatea bolii, examenul radiologic și tratamentul chirurgical al pacienților cu apendicită acută, acestea fiind legate de venitul țării.[ 14 ]
Incidența perforațiilor variază de la 16% la 40%, cu incidențe mai mari întâmpinate la grupele de vârstă mai tinere (40–57%) și la pacienții cu vârsta peste 50 de ani (55–70%).[ 15 ]
Unii autori raportează o predispoziție de gen la toate vârstele, ușor mai mare în rândul bărbaților, cu o incidență pe parcursul vieții de 8,6% pentru bărbați și 6,7% pentru femei.[ 16 ] Cu toate acestea, femeile tind să aibă o rată mai mare de apendicectomie din cauza diferitelor boli ginecologice care imită apendicita.[ 17 ]
Conform statisticilor etnice bazate pe populație, apendicita este mai frecventă la grupurile albe, non-hispanice și hispanice și mai puțin frecventă la persoanele de culoare și la alte grupuri rasiale-etnice.[ 18 ] Cu toate acestea, datele arată că grupurile minoritare prezintă un risc mai mare de perforație și complicații.[ 19 ],[ 20 ]
Cauze apendicită
Se crede că apendicita se dezvoltă din cauza obstrucției lumenului apendicelui, de obicei ca urmare a hiperplaziei țesutului limfoid, dar uneori și din cauza calculilor fecalelor, a corpurilor străine sau chiar a helminților. Obstrucția duce la extinderea apendicelui, la dezvoltarea rapidă a infecției, ischemie și inflamație.
Dacă nu este tratată, pot apărea necroză, gangrenă și perforație. Dacă perforația este acoperită de epiploon, se formează un abces apendicular.
În Statele Unite, apendicita acută este cea mai frecventă cauză a durerii abdominale acute care necesită tratament chirurgical.
Tumorile apendicelui, cum ar fi tumorile carcinoide, adenocarcinomul apendicular, paraziții intestinali și țesutul limfatic hipertrofic, sunt cauze cunoscute ale obstrucției apendiculare și a apendicitei. Apendicele poate fi, de asemenea, afectat de boala Crohn sau de colita ulcerativă cu pancolită.
Una dintre cele mai răspândite concepții greșite este povestea morții lui Harry Houdini. După o lovitură neașteptată în abdomen, se zvonește că apendicele său s-a rupt, ducând la sepsis și moarte imediată. Adevărul este că Houdini a murit de sepsis și peritonită din cauza unei rupturi de apendice, dar acest lucru nu a avut nicio legătură cu lovitura în abdomen. A avut mai mult de-a face cu peritonita răspândită și cu disponibilitatea limitată a antibioticelor eficiente. [ 21 ], [ 22 ] Apendicele conține bacterii aerobe și anaerobe, inclusiv Escherichia coli și Bacteroides spp. Cu toate acestea, studii recente care utilizează secvențierea de generație următoare au identificat semnificativ mai multe tipuri de bacterii la pacienții cu apendicită perforată complicată.
Alte cauze includ pietre, semințe, paraziți precum Enterobius vermcularis (oxiuri) și unele tumori rare, atât benigne (tumori mucinoase), cât și maligne (adenocarcinom, tumori neuroendocrine).[ 23 ]
Factori de risc
Cercetările privind factorii de risc asociați cu apendicita acută sunt limitate. Cu toate acestea, unii factori care pot influența probabilitatea dezvoltării acestei boli includ factori demografici precum vârsta, sexul, antecedentele familiale și factorii de mediu și alimentari. Cercetările sugerează că apendicita acută poate afecta persoane de toate vârstele, deși pare a fi mai frecventă în rândul adolescenților și adulților tineri, cu o incidență mai mare observată la bărbați.[ 24 ],[ 25 ] Ca și în cazul multor alte boli, antecedentele familiale joacă un rol semnificativ în apendicita acută; dovezile sugerează că persoanele cu antecedente familiale pozitive de apendicită acută prezintă un risc crescut de a dezvolta boala.[ 26 ] Mai mulți factori de risc alimentari au fost asociați cu apendicita, cum ar fi o dietă săracă în fibre, aportul crescut de zahăr și aportul scăzut de apă. [ 27 ] Factorii de mediu implicați în dezvoltarea apendicitei includ expunerea la poluarea aerului, alergeni, fumul de țigară și infecțiile gastrointestinale. [ 28 ], [ 29 ], [ 30 ]
Noi dovezi sugerează o potențială corelație între temperatura ridicată și apendicita acută, sugerând că temperaturile ridicate pot crește probabilitatea dezvoltării afecțiunii din cauza deshidratării.[ 31 ]
Studiile au arătat, de asemenea, că pacienții cu tulburări mintale cărora li se prescriu zilnic doze mari de medicamente antipsihotice prezintă un risc crescut de a dezvolta apendicită complicată.[ 32 ]
Simptome apendicită
Simptomele clasice ale apendicitei acute sunt durerea în regiunea epigastrică sau periombilicală, însoțită de greață, vărsături și anorexie pe termen scurt; după câteva ore, durerea se deplasează în cadranul inferior drept al abdomenului. Durerea este agravată de tuse și mișcare. [ 33 ]
Semnele clasice ale apendicitei sunt localizate direct în cadranul inferior drept al abdomenului și în punctul McBurney (un punct situat spre exterior pe 1/3 din linia care leagă buricul de spina iliacă antero-superioară), unde durerea este detectată odată cu o scădere bruscă a presiunii în timpul palpării (de exemplu, simptomul Șcetkin-Blumberg). [ 34 ]
Semnele suplimentare includ durerea care apare în cadranul inferior drept la palparea cadranului inferior stâng (semnul Rovsing), durerea crescută la flexia pasivă a articulației șoldului drept, care contractă mușchiul iliopsoas (semnul psoas) sau durerea care apare la rotația internă pasivă a șoldului flectat (semnul obturator). O febră ușoară este frecventă [temperatura rectală 37,7-38,3° C (100-101° F)]. [ 35 ]
Din păcate, aceste semne clasice sunt observate la puțin peste 50% dintre pacienți. Există diferite variații ale simptomelor și semnelor.
Durerea apendicitei poate să nu fie localizată, în special la sugari și copii. Sensibilitatea poate fi difuză sau, rareori, absentă. Scaunele sunt de obicei rare sau absente; dacă apare diaree, trebuie suspectată localizarea retrocecală a apendicelui. În urină pot fi prezente globule roșii sau globule albe. Simptomele atipice sunt frecvente la pacienții vârstnici și la femeile însărcinate; în special, durerea și sensibilitatea locală pot fi ușoare.[ 36 ]
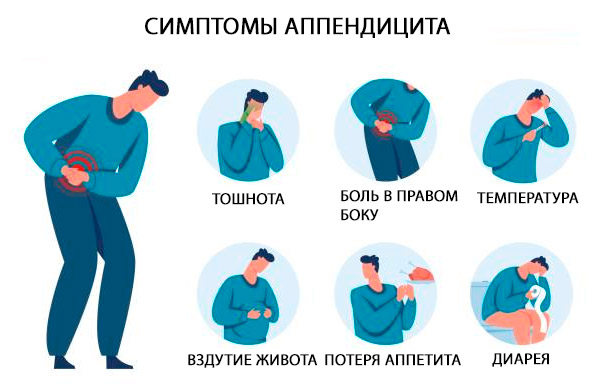
Aspecte anatomice ale manifestării apendicitei acute
Apendicele este o structură tubulară care se atașează la baza cecului în punctul în care intră taeniae coli. La adulți, are aproximativ 8-10 cm lungime și reprezintă capătul distal subdezvoltat al cecului mare observat la alte animale. La oameni, este considerat un organ vestigial, iar inflamația acută a acestei structuri se numește apendicită acută.
Retrocecal/retrocolic (75%) - se prezintă adesea cu durere lombară dreaptă, sensibilitate la examinare. Rigiditatea musculară și sensibilitatea la palparea profundă sunt adesea absente din cauza protecției cecului suprapus. În această poziție, mușchiul psoas poate fi iritat, provocând flexia șoldului și creșterea durerii la extensia șoldului (semn al unei entorse de psoas).
Subcecum și regiunea pelviană (20%) - pot predomina durerea suprapubiană și frecvența urinară. Diareea poate fi rezultatul iritației rectale. Sensibilitatea abdominală poate lipsi, dar poate fi prezentă sensibilitate rectală sau vaginală pe partea dreaptă. Hematurie microscopică și leucocite pot fi prezente la analiza urinei.
Semnele și simptomele pre- și post-ileale (5%) pot lipsi. Vărsăturile pot fi mai severe, iar diareea poate rezulta din iritația ileonului distal.
Simptomele apendicitei la copii
La copii, apendicita are o variabilitate în prezentare în funcție de grupele de vârstă. [ 37 ] Este rară și dificil de diagnosticat la nou-născuți și sugari. [ 38 ] Se prezintă de obicei cu distensie abdominală, vărsături, diaree, o masă abdominală palpabilă și iritabilitate. [ 39 ] La examenul fizic, acestea relevă adesea deshidratare, hipotermie și detresă respiratorie, ceea ce face ca un diagnostic de apendicită să fie puțin probabil pentru medic. Copiii de vârstă preșcolară cu vârsta de până la 3 ani se prezintă de obicei cu vărsături, dureri abdominale, febră predominant difuză, diaree, dificultăți de mers și rigiditate inghinală dreaptă. [ 40 ] Evaluarea poate releva distensie abdominală, rigiditate sau o masă la tușeul rectal. [ 41 ] Copiii cu vârsta de 5 ani și peste sunt mai predispuși la simptome clasice, inclusiv dureri abdominale migratoare, anorexie, greață și vărsături. Evaluarea clinică relevă febră și tahicardie, scăderea zgomotelor intestinale și sensibilitate în cadranul inferior drept, ceea ce crește probabilitatea diagnosticului la această grupă de vârstă.[ 42 ] Tabloul de prezentare al apendicitei acute la copiii mici este de obicei atipic, cu simptome suprapuse care imită alte boli sistemice, ceea ce duce adesea la diagnostice greșite și complicații care duc la morbiditate. În plus, vârsta fragedă este un factor de risc bine cunoscut pentru rezultatele adverse cauzate de apendicita complicată.[ 43 ]
Tabloul tipic al apendicitei la adulți include durere migratoare în fosa iliacă dreaptă, anorexie, greață cu sau fără vărsături, febră și rigiditate localizată/rigiditate generalizată.[ 44 ],[ 45 ] Secvența clasică de simptome include durere ombilicală vagă, anorexie/greață/vărsături tranzitorii, durere migratoare în cadranul inferior drept și subfebril.
Semne și simptome atipice ale apendicitei
Pe lângă prezentarea tipică a apendicitei, pot fi observate și semne și simptome atipice. Acestea pot include durere abdominală în cadranul superior stâng. Deși apendicita stângă este relativ rară, apărând la aproximativ 0,02% din populația adultă, este mai frecventă la persoanele cu malrotație intestinală sau intestin inversat.[ 46 ] Apendicita este, de asemenea, asociată cu diareea ca simptom atipic în apendicita diseminată, în special la pacienții cu abcese interintestinale.[ 47 ]
La copii, simptomele sunt în general vagi, ceea ce face dificilă diagnosticarea pe baza istoricului medical și a examenului medical. Tabloul atipic al apendicitei la copii poate include durere și sensibilitate în flancul drept, extinzându-se de la cadranul superior drept până la fosa iliacă dreaptă. Aceasta poate rezulta din stoparea coborârii cecale a apendicelui, cecumul fiind într-o poziție subhepatică.[ 48 ] Bărbații adulți pot prezenta simptome atipice de apendicită, cum ar fi durere hemiplegică dreaptă severă, care ulterior se transformă în durere abdominală difuză ușoară. În schimb, femeile pot prezenta afecțiuni genitourinare, cum ar fi sensibilitate la nivelul coapsei cu o masă și diaree.[ 49 ],[ 50 ] La vârstnici, apendicita se poate prezenta atipic ca o hernie inghinală incarcerată cu simptome nespecifice.[ 51 ]
Pacientele însărcinate sunt mai predispuse la afecțiuni atipice, cum ar fi reflux gastroesofagian, stare generală de rău, durere pelvină, disconfort epigastric, indigestie, flatulență, disurie și modificări ale tranzitului intestinal.[ 52 ] În plus, constatările examenului fizic sunt dificile și anormale, deoarece abdomenul este distensiv, crescând distanța dintre apendicele inflamat și peritoneu, ceea ce duce la mascarea rigidității și scăderea sensibilității. La sfârșitul sarcinii, apendicele se poate deplasa cranial în abdomenul superior din cauza uterului mărit, rezultând durere în regiunea intervertebrală (RUQ).[ 53 ] Cu toate acestea, indiferent de vârsta gestațională, durerea în regiunea intervertebrală (RLQ) rămâne cea mai frecventă manifestare clinică a apendicitei acute în timpul sarcinii. [ 54 ] Leucocitoza poate să nu fie un indicator fiabil al apendicitei acute la femeile însărcinate din cauza leucocitozei fiziologice din timpul sarcinii. Studiile au arătat că femeile însărcinate au o incidență mai mică a apendicitei decât femeile care nu sunt însărcinate. Cu toate acestea, există un risc mai mare de a dezvolta apendicită acută în al doilea trimestru de sarcină. [ 55 ]
Complicații și consecințe
Flora microbiană predominantă asociată cu apendicita acută este E. coli, Kleibciella, Proteus și Bacteroides (Altemeier 1938 [ 56 ]; Leigh 1974 [ 57 ]; Bennion 1990 [ 58 ]; Blewett 1995 [ 59 ]). Acești microbi pot provoca infecții postoperatorii în funcție de gradul de inflamație apendiculară, tehnica chirurgicală și durata intervenției chirurgicale. [ 60 ]
Perforarea apendicelui
Perforația apendicelui este asociată cu o morbiditate și o mortalitate crescute în comparație cu apendicita acută neperforantă. Riscul de mortalitate în apendicita acută acută, dar non-gangrenoasă, este mai mic de 0,1%, dar în apendicita acută gangrenoasă riscul crește la 0,6%. Pe de altă parte, apendicita acută perforată are o rată a mortalității mai mare, de aproximativ 5%. Există acum tot mai multe dovezi care sugerează că perforația nu este neapărat un rezultat inevitabil al obstrucției apendiculare, iar un număr tot mai mare de dovezi sugerează acum nu numai că nu toți pacienții cu AA vor progresa spre perforație, dar că rezoluția poate fi chiar frecventă.[ 61 ]
Infecția plăgii postoperatorii
Incidența infecției postoperatorii a plăgii este determinată de contaminarea intraoperatorie a plăgii. Incidența infecției variază de la < 5% în apendicita simplă la 20% în perforație și gangrenă. Utilizarea antibioticelor perioperatorii a demonstrat că reduce incidența infecțiilor postoperatorii ale plăgilor.
Abcese intraabdominale sau pelvine
Abcesele intraabdominale sau pelvine se pot forma în perioada postoperatorie, când cavitatea peritoneală este contaminată în mod macroscopic. Pacientul este febril, iar diagnosticul poate fi confirmat prin ecografie sau tomografie computerizată. Abcesele pot fi tratate radiografic cu drenaj tip pigtail, deși abcesele pelvine pot necesita drenaj deschis sau rectal. S-a demonstrat că utilizarea antibioticelor perioperatorii reduce incidența abceselor.
Peritonită
Dacă apendicele se sparge, mucoasa abdomenului (peritoneul) se infectează cu bacterii. Această afecțiune se numește peritonită.
Simptomele peritonitei pot include:
- durere abdominală severă, constantă;
- a se simți rău sau a fi bolnav;
- temperatură ridicată;
- creșterea ritmului cardiac;
- dificultăți de respirație cu respirație rapidă;
- balonare.
Dacă peritonita nu este tratată imediat, poate cauza probleme pe termen lung și chiar poate fi fatală.
Diagnostice apendicită
Scorul Alvarado poate fi utilizat pentru a stratifica pacienții cu simptome sugestive pentru apendicită; fiabilitatea scorului în anumite grupuri de pacienți și în diferite momente este încă neclară. Scorul Alvarado este un scor util de „excludere” diagnostică, cu un prag de 5 pentru toate grupurile de pacienți. Este bine calibrat la bărbați, inconsistent la copii și supraestimează probabilitatea de apendicită la femei în toate straturile de risc.[ 62 ]
Scorul Alvarado permite stratificarea riscului la pacienții cu dureri abdominale prin corelarea probabilității de apendicită cu recomandările de externare, observație sau intervenție chirurgicală.[ 63 ] Investigații suplimentare, cum ar fi ecografia și tomografia computerizată (CT), sunt recomandate atunci când probabilitatea de apendicită este în intervalul intermediar.[ 64 ] Cu toate acestea, decalajul de timp, costul ridicat și disponibilitatea variabilă a procedurilor imagistice înseamnă că scorul Alvarado poate fi un ajutor diagnostic valoros atunci când se suspectează că apendicita este cauza principală a abdomenului acut, în special în mediile cu resurse limitate, unde imagistica nu este disponibilă.
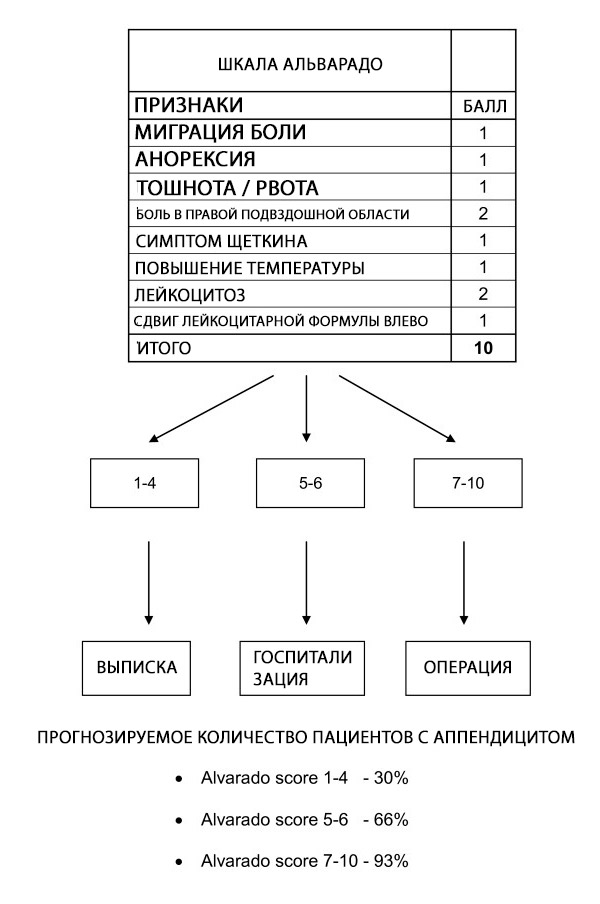
Deși scorul Alvarado nu are specificitate pentru diagnosticul de apendicită acută (AA), un scor limită <5 este suficient de sensibil pentru a exclude apendicita acută (sensibilitate 99%). Prin urmare, scorul Alvarado poate fi utilizat pentru a reduce durata șederii în departamentul de urgență și expunerea la radiații la pacienții cu suspiciune de apendicită acută. Acest lucru este susținut de un studiu de cohortă retrospectiv amplu, care a constatat că 100% dintre bărbații cu un scor Alvarado de 9 sau mai mare și 100% dintre femeile cu un scor Alvarado de 10 au avut apendicită acută confirmată prin patologie chirurgicală. În schimb, 5% sau mai puțin dintre pacientele cu un scor Alvarado de 2 sau mai puțin și 0% dintre pacienții de sex masculin cu un scor Alvarado de 1 sau mai puțin au fost diagnosticate cu apendicită acută la momentul intervenției chirurgicale.[ 65 ]
Totuși, scala Alvarado nu diferențiază apendicita acută complicată de cea necomplicată la pacienții vârstnici și pare a fi mai puțin sensibilă la pacienții seropozitivi.[ 66 ],[ 67 ]
Scorul RIPASA (Raja Isteri Pengiran Anak Saleh apendicita) a demonstrat o sensibilitate și o specificitate mai bune decât scorul Alvarado la populațiile asiatice și din Orientul Mijlociu. Malik și colab. au publicat recent primul studiu care evaluează utilitatea scorului RIPASA în prezicerea apendicitei acute la o populație occidentală. Cu o valoare de 7,5 (un scor care indică apendicita acută la o populație estică), RIPASA a demonstrat o sensibilitate rezonabilă (85,39%), specificitate (69,86%), valoare predictivă pozitivă (84,06%), valoare predictivă negativă (72,86%) și acuratețe diagnostică (80%) la pacienții irlandezi cu suspiciune de AA și a fost mai precis decât scorul Alvarado.[ 68 ]
Scorul de apendicită la adulți (AAS) stratifică pacienții în trei grupe: risc ridicat, intermediar și scăzut de a dezvolta apendicită acută. Acest scor s-a dovedit a fi un instrument fiabil pentru stratificarea pacienților pentru imagistica selectivă, rezultând o rată scăzută de apendicectomii negative. Într-un studiu prospectiv efectuat pe 829 de adulți cu suspiciune clinică de apendicită acută, 58% dintre pacienții cu apendicită acută confirmată histologic au avut un scor de cel puțin 16 și au fost clasificați ca grup cu probabilitate ridicată, cu o specificitate de 93%. Pacienții cu un scor sub 11 au fost clasificați ca având o probabilitate scăzută de apendicită acută. Doar 4% dintre pacienții cu apendicită acută au avut un scor sub 11 și niciunul dintre ei nu a avut complicații ale apendicitei acute. În schimb, 54% dintre pacienții fără AA au avut un scor sub 11. Aria de sub curba ROC a fost semnificativ mai mare, cu noul scor de 0,882, comparativ cu AUC-ul scorului Alvarado de 0,790 și AIR-ul de 0,810.[ 69 ]
Scorul Alvarado poate fi mai mare la femeile însărcinate din cauza valorilor leucocitelor mai mari și a incidenței grețurilor și vărsăturilor, în special în primul trimestru, ceea ce duce la o acuratețe mai mică în comparație cu populația neînsărcinată. Studiile arată că sensibilitatea scorului Alvarado (pragul de 7 puncte) este de 78,9%, iar specificitatea de 80,0% la femeile însărcinate.[ 70 ],[ 71 ] Specificitatea scorului RIPASA (pragul de 7,5 puncte) este de 96%, dar trebuie verificată în studii mai ample. Nu există studii asupra scorului Alvarado care să poată diferenția între AA necomplicată și cea complicată în timpul sarcinii.
În prezența simptomelor și semnelor clasice, diagnosticul se pune clinic. La acești pacienți, amânarea laparotomiei din cauza unor studii instrumentale suplimentare nu face decât să crească probabilitatea perforației și a complicațiilor ulterioare. La pacienții cu date atipice sau discutabile, studiile instrumentale trebuie efectuate fără întârziere.
Tomografia computerizată cu substanță de contrast are o precizie rezonabilă în diagnosticarea apendicitei și poate verifica și alte cauze ale abdomenului acut. Ecografia cu compresie gradată poate fi de obicei efectuată mai rapid decât tomografia computerizată, dar studiul este uneori limitat de prezența gazului în intestin și este mai puțin informativ în diagnosticul diferențial al cauzelor durerii non-apendiculare. Utilizarea acestor studii a redus procentul de laparotomii negative.
Laparoscopia poate fi utilizată pentru diagnostic; studiul este util în special la femeile cu dureri abdominale inferioare inexplicabile. Studiile de laborator arată de obicei leucocitoză (12.000-15.000/μl), dar aceste constatări sunt foarte variabile; numărul de leucocite nu trebuie utilizat ca criteriu pentru excluderea apendicitei.
Medicul de la departamentul de urgență trebuie să se abțină de la prescrierea oricăror analgezice pacientului până când acesta nu a fost consultat de un chirurg. Analgezicele pot masca semnele peritoneale și pot duce la o întârziere a diagnosticului sau chiar la ruptura apendicelui.
Testarea de laborator
Măsurătorile de laborator, inclusiv numărul total de leucocite (LEU), procentul de neutrofile și concentrația proteinei C reactive (CRP), sunt esențiale pentru continuarea investigațiilor diagnostice la pacienții cu suspiciune de apendicită acută.[ 72 ] În mod clasic, este prezent un număr crescut de leucocite (LEU), cu sau fără deplasare la stânga sau bandemie, dar până la o treime dintre pacienții cu apendicită acută au un număr normal de leucocite. Cetonele sunt frecvent detectate în urină, iar nivelurile proteinei C reactive pot fi crescute. Combinația dintre rezultatele normale ale LEU și CRP are o specificitate de 98% pentru excluderea apendicitei acute. În plus, rezultatele LEU și CRP au o valoare predictivă pozitivă pentru diferențierea între apendicita neinflamată, necomplicată și complicată. Atât creșterile nivelurilor CRP, cât și cele ale LEU se corelează cu o probabilitate semnificativ crescută de apendicită complicată. Probabilitatea de a dezvolta apendicită la un pacient cu valori normale ale LEU și CRP este extrem de scăzută. [ 73 ] Un număr de leucocite de 10.000 celule/mm^3 este destul de previzibil la pacienții cu apendicită acută; cu toate acestea, nivelul va fi crescut la pacienții cu apendicită complicată. În consecință, un număr de leucocite egal sau mai mare de 17.000 celule/mm^3 este asociat cu complicații ale apendicitei acute, inclusiv apendicita perforată și gangrenoasă.
Vizualizare
Apendicita este în mod tradițional un diagnostic clinic. Cu toate acestea, se utilizează mai multe tehnici imagistice pentru a ghida etapele diagnostice, inclusiv CT abdominal, ecografie și RMN.
Tomografie computerizată
Tomografia computerizată abdominală are o precizie de >95% pentru diagnosticul apendicitei și este din ce în ce mai utilizată. Criteriile tomografiei computerizate pentru apendicită includ un apendice mărit (>6 mm în diametru), un perete apendicular îngroșat (>2 mm), acumularea de grăsime periapendicală, creșterea în volum a peretelui apendicular și prezența unui apendicolit (la aproximativ 25% dintre pacienți). Este neobișnuit să se observe aer sau substanță de contrast în lumen în apendicită din cauza dilatării lumenului și a posibilei obstrucții în majoritatea cazurilor de apendicită. Nevizualizarea apendicelui nu exclude apendicita. Ecografia este mai puțin sensibilă și specifică decât tomografia computerizată, dar poate fi utilă pentru a evita radiațiile ionizante la copii și femeile însărcinate. RMN-ul poate fi, de asemenea, util la femeile însărcinate cu suspiciune de apendicită și un rezultat ecografic nedeterminat. În mod clasic, cea mai bună modalitate de a diagnostica apendicita acută este cu un istoric medical bun și un examen fizic amănunțit efectuat de un chirurg experimentat; cu toate acestea, este foarte ușor să se obțină o tomografie computerizată în departamentul de urgență. A devenit o practică obișnuită bazarea în principal pe tomografiile computerizate pentru a pune diagnosticul de apendicită acută. Ocazional, apendicoliții sunt descoperiți întâmplător în timpul radiografiilor sau tomografiilor computerizate de rutină.
Tomografia computerizată arată o masă inflamatorie în fosa iliacă dreaptă cauzată de apendicită acută.
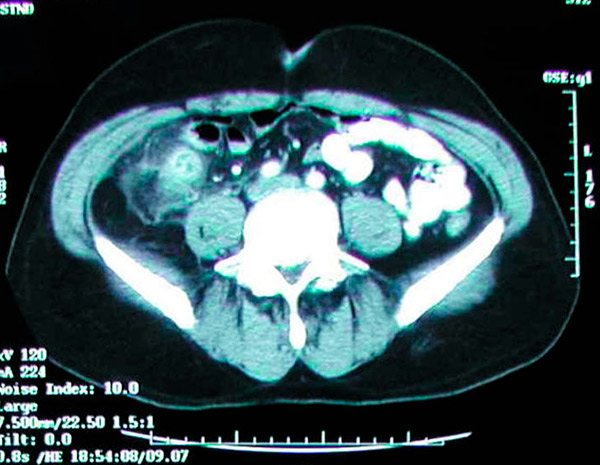
Principala preocupare în cazul tomografiei computerizate abdominale și pelvine este expunerea la radiații; cu toate acestea, expunerea medie la radiații dintr-o tomografie computerizată tipică nu va depăși 4 mSv, ceea ce este puțin mai mare decât radiația de fond de aproape 3 mSv. În ciuda rezoluției mai mari a imaginilor CT obținute cu o doză maximă de radiații de 4 mSv, dozele mai mici nu vor afecta rezultatele clinice. În plus, tomografia computerizată abdominală și pelvină cu substanță de contrast intravenoasă la pacienții cu suspiciune de apendicită acută trebuie limitată la o rată de filtrare glomerulară (RFG) acceptabilă de 30 ml/min sau mai mare. Acești pacienți prezintă un risc mai mare de a dezvolta apendicită decât populația generală. Apendicectomia profilactică trebuie luată în considerare la acești pacienți. Studiile au arătat, de asemenea, că incidența apendicoliților în specimenele de apendicectomie efectuate pentru apendicită acută variază de la 10% la 30%. [ 74 ], [ 75 ], [ 76 ]
Ecografie cu ultrasunete
Ecografia abdominală este o metodă de evaluare inițială utilizată pe scară largă și accesibilă pentru pacienții cu dureri abdominale acute. Un indice specific de compresibilitate cu diametru mai mic de 5 mm este utilizat pentru a exclude apendicita. În schimb, anumite constatări, inclusiv un diametru anteroposterior mai mare de 6 mm, apendicoliți și ecogenitate anormal crescută a țesutului periapendicular, sugerează apendicită acută. Principalele preocupări legate de utilizarea ecografiei abdominale pentru a evalua un posibil diagnostic de apendicită acută includ limitările inerente ale sonografiei la pacienții obezi și dependența operatorului în detectarea caracteristicilor sugestive. În plus, compresia gradată este dificil de tolerat la pacienții cu complicații de peritonită.[ 77 ]
RMN
În ciuda sensibilității și specificității ridicate a RMN-ului în contextul detectării apendicitei acute, există probleme semnificative legate de efectuarea RMN-ului abdominal. Nu numai că efectuarea RMN-ului abdominal este costisitoare, dar necesită și un nivel ridicat de expertiză pentru interpretarea rezultatelor. Prin urmare, indicațiile sale sunt în mare măsură limitate la grupuri speciale de pacienți, inclusiv femeile însărcinate, care prezintă un risc inacceptabil de expunere la radiații. [ 78 ]
Ce trebuie să examinăm?
Cum să examinăm?
Diagnostic diferentiat
Diagnosticul diferențial include ileita Crohn, adenita mezenterică, inflamația diverticulului cecal, Mittelschmerz, salpingita, ruptura chistului ovarian, sarcina ectopică, abcesul tubo-ovarian, tulburările musculo-scheletice, endometrioza, boala inflamatorie pelvină, gastroenterita, colita pe partea dreaptă a tractului urinar, colica renală, calculi renali, boala intestinală iritabilă, torsiunea testiculară, torsiunea ovariană, sindromul ligamentului rotund, epididimita și alte probleme gastrointestinale anonime. Un istoric medical detaliat și un examen fizic orientat spre problemă sunt necesare pentru a exclude diagnosticele diferențiale. În consecință, infecția virală recentă sugerează, în general, adenită mezenterică acută și agravarea sensibilității severe cu mișcare cervicală în timpul examinării transvaginale, care se observă frecvent în boala inflamatorie pelvină. Unul dintre diagnosticele diferențiale dificile este boala Crohn acută. Deși un istoric pozitiv de boală Crohn în trecut poate preveni proceduri chirurgicale inutile, boala Crohn se poate prezenta acut pentru prima dată, imitând apendicita acută. Prezența unui ileon inflamat în momentul intervenției chirurgicale ar trebui să ridice suspiciunea bolii Crohn, alături de alte cauze bacteriene ale ileitei acute, inclusiv ileita cauzată de Yersinia sau Campylobacter. Abordarea preferată este apendicectomia, chiar și în absența semnelor de apendicită acută. Cu toate acestea, la pacienții cu semne de ileită, împreună cu inflamația cecală, apendicectomia este contraindicată, deoarece va complica și mai mult procedura. [ 79 ]
Cine să contactați?
Tratament apendicită
Scopul tratamentului non-operatoriu (NOM) este de a permite pacienților să evite intervenția chirurgicală prin utilizarea antibioticelor.[ 80 ] Studiile timpurii din anii 1950 au raportat tratamentul cu succes al apendicitei acute doar cu antibiotice și au recomandat tratamentul pentru apendicita cu simptome care durează mai puțin de 24 de ore.[ 81 ],[ 82 ] În ultimii ani, a existat un interes reînnoit pentru NOM în apendicita acută necomplicată, mai multe studii raportând tratamentul cu succes a aproximativ 65% din cazuri folosind doar antibiotice. Cu toate acestea, studii precum APPAC, ACTUAA și meta-analize au arătat rezultate mixte, cu rate de eșec ale NOM pe termen scurt și lung variind de la 11,9% la 39,1%. [ 83 ] În plus, studiile privind utilizarea NOM în apendicita complicată sunt limitate, dar au arătat că, deși poate avea succes, este asociat cu rate crescute de readmitere și spitalizare mai lungă. [ 84 ], [ 85 ]
Tratamentul apendicitei acute constă în îndepărtarea apendicelui inflamat; deoarece mortalitatea crește odată cu întârzierea tratamentului, o rată de apendicectomie negativă de 10% este considerată acceptabilă. Chirurgul îndepărtează de obicei apendicele chiar dacă acesta este perforat. Uneori este dificil de determinat locația apendicelui: în aceste cazuri, apendicele este de obicei situat în spatele cecului sau ileonului sau în mezenterul flancului drept al colonului.
Contraindicațiile pentru apendicectomie includ boala inflamatorie intestinală care afectează cecumul. Cu toate acestea, în cazurile de ileită terminală cu cecum intact, apendicele trebuie îndepărtat.
Îndepărtarea apendicelui trebuie precedată de administrarea intravenoasă de antibiotice. Se preferă cefalosporinele de a treia generație. În apendicita necomplicată, nu sunt necesare antibiotice suplimentare. Dacă apare perforația, terapia cu antibiotice trebuie continuată până când temperatura pacientului și numărul de leucocite revin la normal (aproximativ 5 zile). Dacă intervenția chirurgicală nu este posibilă, antibioticele, deși nu reprezintă un tratament, îmbunătățesc semnificativ supraviețuirea. Fără intervenție chirurgicală sau terapie cu antibiotice, mortalitatea ajunge la peste 50%.
În departamentul de urgență, pacientul trebuie să fie ținut fără fluide orale (NPO) și hidratat intravenos cu cristaloizi, iar antibioticele trebuie administrate intravenos conform indicațiilor chirurgului. Consimțământul este responsabilitatea chirurgului. Tratamentul standard de aur pentru apendicita acută este apendicectomia. Apendicectomia laparoscopică este preferată abordării deschise. Majoritatea apendicectomiilor necomplicate sunt efectuate laparoscopic. Mai multe studii au comparat rezultatele unui grup de apendicectomie laparoscopică cu cele ale pacienților care au suferit apendicectomie deschisă. Rezultatele au arătat o rată mai mică de infecție a plăgii, un necesar redus de analgezice postoperatorii și o spitalizare postoperatorie mai scurtă în primul grup. Principalul dezavantaj al apendicectomiei laparoscopice este timpul operator mai lung.[ 86 ]
Timp de funcționare
Un studiu retrospectiv recent nu a constatat nicio diferență semnificativă în ceea ce privește complicațiile între apendicectomia precoce (<12 ore după prezentare) și cea tardivă (12-24 ore).[ 87 ] Cu toate acestea, acest lucru nu ia în considerare timpul real de la debutul simptomelor până la prezentare, care poate influența rata de perforație.[ 88 ] După primele 36 de ore de la debutul simptomelor, rata medie de perforație este de 16% până la 36%, iar riscul de perforație este de 5% pentru fiecare 12 ore ulterioare.[ 89 ] Prin urmare, odată ce diagnosticul este pus, apendicectomia trebuie efectuată fără întârzieri inutile.
Apendicectomia laparoscopică
În cazurile de abces sau infecție avansată, poate fi necesară o abordare deschisă. Abordarea laparoscopică oferă mai puțină durere, o recuperare mai rapidă și posibilitatea de a explora o porțiune mai mare a abdomenului prin incizii mici. Situațiile în care există un abces cunoscut al unui apendice perforat pot necesita o procedură de drenaj percutan, efectuată de obicei de un radiolog intervențional. Aceasta stabilizează pacientul și permite inflamației să se diminueze, permițând efectuarea unei apendicectomii laparoscopice mai puțin complexe la o dată ulterioară. De asemenea, practicienii prescriu pacienților antibiotice cu spectru larg. Există o oarecare controversă cu privire la utilizarea preoperatorie a antibioticelor în apendicita necomplicată. Unii chirurgi consideră că utilizarea de rutină a antibioticelor este inadecvată în aceste cazuri, în timp ce alții le prescriu în mod curent.
La pacienții cu abces apendicular, unii chirurgi continuă tratamentul cu antibiotice timp de câteva săptămâni și apoi efectuează o apendicectomie electivă. În cazul unei rupturi de apendice, procedura poate fi efectuată laparoscopic, dar este necesară o irigare extinsă a abdomenului și pelvisului. În plus, este posibil ca locurile pentru trocare să fie lăsate deschise. Un număr semnificativ de pacienți cu suspiciune de apendicită acută pot fi tratați fără complicații utilizând abordarea laparoscopică. Cu toate acestea, mai mulți factori prezic necesitatea conversiei la o abordare deschisă. Singurul factor independent preoperator care prezice conversia la apendicectomie laparoscopică este prezența comorbidităților. Mai mult, mai multe constatări intraoperatorii, inclusiv prezența abcesului periapendicular și a peritonitei difuze, sunt predictori independenți nu numai ai unei rate de conversie mai mari, ci și ai unei creșteri semnificative a complicațiilor postoperatorii.[ 90 ]
Apendicectomie deschisă
Deși apendicectomia laparoscopică este utilizată pe scară largă ca tratament chirurgical preferat pentru apendicita acută în multe centre, apendicectomia deschisă poate fi totuși aleasă ca o opțiune practică, în special în tratamentul apendicitei complicate cu celulită și la pacienții care au suferit o conversie chirurgicală de la abordul laparoscopic, în principal din cauza potențialelor probleme asociate cu vizibilitatea redusă.
Abordări chirurgicale alternative
Recent, au fost introduse mai multe alte abordări chirurgicale alternative, inclusiv chirurgia endoscopică transluminală cu orificiu natural (NOTES) și chirurgia laparoscopică cu o singură incizie (SILS). Ideea de a utiliza un endoscop flexibil pentru a pătrunde în tractul gastrointestinal sau vaginal și apoi de a transeca organul respectiv pentru a pătrunde în cavitatea abdominală este o alternativă interesantă pentru pacienții sensibili la aspectele cosmetice ale procedurilor. Ulterior, a fost testată într-o apendicectomie transgastrică de succes la un grup de zece pacienți indieni. Principalele avantaje potențiale ale apendicectomiei prin NOTES sunt absența cicatricilor și limitarea durerii postoperatorii. Având în vedere numărul limitat de pacienți supuși apendicectomiei prin NOTES, o comparație detaliată a rezultatelor postoperatorii nu este încă posibilă. Prin urmare, principalul dezavantaj al utilizării acestei tehnici este necesitatea de a o combina cu o abordare laparoscopică pentru a asigura o retracție adecvată în timpul procedurii și pentru a confirma închiderea locului de intrare. [ 91 ], [ 92 ], [ 93 ] Ca tehnică chirurgicală, SILS pentru apendicectomie se efectuează printr-o incizie ombilicală sau o cicatrice abdominală preexistentă. Printre potențialele beneficii ale SILS se numără reducerea durerii postoperatorii, a complicațiilor postprocedurale ale plăgii și, în consecință, perioade mai scurte de concediu medical. [ 94 ] Cu toate acestea, până la 40% dintre pacienți recurg la laparoscopie tradițională la un moment dat în timpul procedurii. Principalul dezavantaj al SILS pentru apendicectomie este numărul mai mare de complicații pe termen lung asociate cu hernia incizională.
În cazul detectării unei leziuni inflamatorii mari, ocupante de spațiu, care afectează apendicele, ileonul distal și cecul, sunt preferabile rezecția întregii leziuni și ileostomia.
În cazuri avansate, când s-a format deja un abces pericololic, acesta din urmă se drenează cu un tub introdus percutan sub control ecografic sau prin intervenție chirurgicală deschisă (cu îndepărtarea ulterioară întârziată a apendicelui). Diverticulul Meckel se îndepărtează în paralel cu îndepărtarea apendicelui, dar numai dacă inflamația din jurul apendicelui nu interferează cu această procedură.
Mai multe informații despre tratament
Prognoză
Cu intervenție chirurgicală la timp, rata mortalității este mai mică de 1%, iar recuperarea este de obicei rapidă și completă. În caz de complicații (perforare și dezvoltarea abcesului sau peritonitei), prognosticul este mai rău: sunt posibile operații repetate și recuperare prelungită.

