
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Anaplasmoza granulocitară umană
Expert medical al articolului
Ultima examinare: 12.07.2025
Anaplasmoza, o boală infecțioasă, este o patologie transmisibilă, adică una care se transmite prin insecte care sug sânge. În acest caz, boala este răspândită prin căpușe ixodide, aceleași artropode care pot transmite și encefalita și borrelioza transmise de căpușe.
Anaplasmoza are simptome polimorfe și o sezonalitate caracteristică (în principal primăvara-vara), asociate cu perioade de activitate naturală a căpușelor. O persoană infectată nu răspândește infecția, așadar contactele cu aceasta nu sunt periculoase pentru ceilalți. [ 1 ]
Epidemiologie
Anaplasmoza a fost raportată pentru prima dată în 1994 de către Chen și colab. (J Clin Micro 1994; 32(3):589-595). Cazuri de anaplasmoză au fost identificate la nivel mondial; în Statele Unite, este cel mai frecvent raportată în Midwestul superior și în nord-estul țării. Activitatea bolii a fost raportată și în nordul Europei și în Asia de Sud-Est.[ 2 ],[ 3 ],[ 4 ],[ 5 ]
În Rusia, infecția cu anaplasmoză prin căpușe apare în proporție de 5-20% (majoritatea covârșitoare a cazurilor apar în regiunea Baikal și în regiunea Perm). În Belarus, ratele de infecție variază între 4 și 25% (cea mai mare prevalență este înregistrată în pădurile din Belovejskaia Pușcă). În Ucraina și Polonia, rata de prevalență este aproximativ aceeași - 23%. Numărul de cazuri de anaplasmoză din Statele Unite raportate către CDC a crescut constant de când boala a început să fie înregistrată, de la 348 de cazuri în 2000 la un vârf de 5.762 de cazuri în 2017. Cazurile raportate în 2018 au fost semnificativ mai mici, dar au crescut până în jurul anului 2017, cu 5.655 de cazuri, în 2019. [ 6 ]
Anaplasmoza se caracterizează prin sezonalitatea sa, care corespunde perioadei active a căpușelor ixodide. Creșterea numărului de infecții se observă de la mijlocul primăverii până la sfârșitul verii, sau mai precis, din aprilie până la începutul lunii septembrie. De regulă, anaplasmele se găsesc în aceeași zonalitate ca și alte tipuri de infecții transmise de căpușe, în special borrelia patogenă. S-a stabilit că o căpușă ixodidă poate purta simultan până la șapte agenți patogeni ai bolilor virale și microbiene. Acesta este motivul pentru care mai mult de jumătate din cazurile de boală sunt infecții mixte - leziuni cauzate de mai mulți agenți patogeni infecțioși în același timp, ceea ce agravează semnificativ rezultatul patologiei. La majoritatea pacienților, anaplasmoza este detectată în combinație cu borrelioza sau encefalita transmisă de căpușe sau cu ehrlichioza monocitară. În peste 80% din cazuri, se observă co-infecția cu anaplasmoză și borrelioză.
Cauze anaplasmoză
Agentul cauzal al patologiei infecțioase este anaplasma (denumirea completă Anaplasma phagocytophilum) - cea mai mică bacterie intracelulară. Când intră în fluxul sanguin uman, pătrunde în granulocite și se răspândește în toate punctele corpului.
În condiții naturale, anaplasma se instalează adesea în corpurile șoarecilor și șobolanilor, iar în zonele locuite se pot infecta câinii, pisicile, caii și alte animale. Cu toate acestea, acestea nu reprezintă un pericol pentru oameni: chiar dacă un animal infectat mușcă o persoană, infecția nu se produce. [ 7 ]
Pericolul pentru oameni în ceea ce privește dezvoltarea anaplasmozei este un atac al unei căpușe ixodide, deoarece în timpul mușcăturii secretă salivă în rană, care conține anaplasmă.
Bacteriile care cauzează anaplasmoza au diametre mai mici de 1 micron. Acestea pătrund în fluxul sanguin sistemic împreună cu lichidul salivar al insectelor. Când ajung în țesutul organelor interne, agentul patogen activează procesul inflamator. Bacteriile încep să se înmulțească rapid, ceea ce duce la suprimarea sistemului imunitar și, ca o consecință, la apariția unor boli infecțioase secundare - microbiene, virale sau fungice.
Principalul rezervor este șoarecele cu picioare albe Peromyscus leucopus; cu toate acestea, o gamă largă de mamifere sălbatice și domestice au fost identificate ca rezervoare. [ 8 ], [ 9 ] Căpușele pot răspândi infecția între animalele sălbatice și cele de fermă, în special ungulate, câini, rozătoare și chiar păsări care migrează regulat și, prin urmare, facilitează transmiterea pe scară mai largă a agentului patogen. Anaplasma trăiește în animale timp de câteva săptămâni, timp în care insectele anterior neinfectate devin răspânditoare.
Factori de risc
Căpușele care sug sânge pot fi purtătoare de diverse infecții. Cele mai cunoscute sunt encefalita și borrelioza transmise de căpușe, iar un agent patogen precum anaplasma a fost izolat în urmă cu doar câteva decenii.
Riscul de infectare cu anaplasma depinde de numărul total de căpușe dintr-o anumită zonă, de procentul de insecte infectate și de comportamentul uman. În zonele cu risc ridicat de anaplasmoză, pericolul îi amenință în primul rând pe cei care se odihnesc sau lucrează în păduri, plantații forestiere și parcuri - de exemplu, categoriile speciale de risc includ vânătorii, pescarii, culegătorii de ciuperci, silvicultorii, turiștii, fermierii, personalul militar etc.
Căpușele ixodide sunt sensibile la climă: aleg să trăiască în zone cu umiditate moderată sau abundentă, precipitații frecvente sau acoperite de tufișuri abundente, unde nivelul de umiditate poate fi menținut la aproximativ 80%. Prioritatea insectelor sunt pădurile de foioase și mixte, poienile, silvostepa, parcurile, piețele și grădinile. În ultimii ani, artropodele care sug sânge s-au răspândit destul de mult în regiunile muntoase și nordice. [ 10 ]
Patogeneza
Anaplasmoza se transmite atunci când o căpușă atacă în timpul suptării sângelui. În mediul căpușelor, infecția se transmite de la femelă la urmași, ceea ce provoacă circulația constantă a agenților patogeni. Calea de contact de transmitere a anaplasmei (prin leziuni ale pielii), precum și calea digestivă (la consumul de lapte, carne) nu au fost dovedite.
Oamenii sunt cel mai expuși atacurilor de căpușe primăvara și vara, când activitatea insectelor atinge vârful. Momentul de începere a sezonului de căpușe variază în funcție de condițiile meteorologice. Dacă primăvara este caldă și timpurie, atunci artropodele încep să „vâneze” până la sfârșitul lunii martie, crescându-și semnificativ activitatea până în a doua jumătate a verii din cauza acumulării unor volume mari de bacterii.
Insectele sunt active aproape non-stop, dar pe vreme caldă și însorită, agresivitatea lor maximă se observă între orele opt și unsprezece dimineața, apoi scade treptat și crește din nou între orele cinci și opt seara. Pe vreme înnorată, activitatea zilnică a căpușelor este aproximativ aceeași. Încetinirea activității se observă în condiții de căldură și în timpul ploilor abundente.
Insectele care sug sânge trăiesc în principal în păduri masive, mai rar în păduri mici, zone forestiere și stepe forestiere. Căpușele sunt mai frecvente în locuri umede, în râpe forestiere, tufișuri, lângă pâraie și poteci. De asemenea, trăiesc în orașe: pe malurile râurilor, în rezervații naturale, precum și în parcuri și piețe și simt apropierea unui obiect viu prin miros de la o distanță de 10 metri.
Căpușa trece prin mai multe etape de dezvoltare: ou, larvă, nimfă, adult. Pentru a asigura desfășurarea normală a tuturor etapelor, este necesar sângele unui animal cu sânge cald, așa că căpușa caută cu sârguință un „susținător”: poate fi un animal mic de pădure sau o pasăre, precum și animale mari sau animale domestice. În procesul de supt sânge, căpușa „împarte” bacteria cu animalul, drept urmare devine un rezervor suplimentar de infecție. Se obține un fel de circulație bacteriană: de la căpușă la o ființă vie și înapoi la căpușă. În plus, celulele bacteriene se pot răspândi și de la insectă la urmașii acesteia. [ 11 ]
Infecția umană are loc pe cale transmisibilă prin mușcături de căpușă. Agentul patogen intră în corpul uman prin pielea mușcată și pătrunde în fluxul sanguin, apoi în diverse organe interne, inclusiv în cele îndepărtate, ceea ce provoacă tabloul clinic al anaplasmozei.
Anaplasma „infectează” granulocitele, în principal neutrofilele mature. În interiorul citosolului leucocitar se formează colonii bacteriene întregi de morulă. După infecție, agentul patogen pătrunde în celulă, începe să se multiplice în vacuola citoplasmei și apoi părăsește această celulă. Mecanismul patologic al dezvoltării bolii este însoțit de deteriorarea macrofagelor splenice, precum și a celulelor hepatice și ale măduvei osoase, a ganglionilor limfatici și a altor structuri, în interiorul cărora începe să se dezvolte o reacție inflamatorie. Pe fondul deteriorării leucocitelor și al dezvoltării procesului inflamator, sistemul imunitar al organismului este suprimat, ceea ce nu numai că agravează situația, dar contribuie și la apariția unei infecții secundare de orice origine. [ 12 ]
Simptome anaplasmoză
În cazul anaplasmozei, se pot observa simptome extinse de severitate variabilă, care depind de caracteristicile evoluției bolii. Primele semne apar la sfârșitul perioadei de incubație latentă, care durează de la câteva zile la câteva săptămâni (de obicei aproximativ două săptămâni), dacă este numărată din momentul în care bacteria intră în fluxul sanguin uman. [ 13 ]
În cazurile ușoare, tabloul clinic este similar cu o infecție virală respiratorie acută (IRV) comună. Următoarele simptome sunt tipice:
- o deteriorare accentuată a stării de sănătate;
- creșterea temperaturii până la 38,5°C;
- febră;
- un sentiment puternic de slăbiciune;
- pierderea poftei de mâncare, dispepsie;
- dureri de cap, mușchi, articulații;
- uneori – senzație de durere și uscăciune în gât, tuse, disconfort în zona ficatului.
În cazurile moderate, severitatea simptomelor este mai evidentă. Următoarele simptome se adaugă la cele de mai sus:
- amețeli și alte semne neurologice;
- vărsături frecvente;
- dificultăți de respirație;
- scăderea diurezei zilnice (posibilă dezvoltare a anuriei);
- umflarea țesuturilor moi;
- încetinirea bătăilor inimii, scăderea tensiunii arteriale;
- disconfort în zona ficatului.
Dacă pacientul suferă de imunodeficiență, atunci în acest context anaplasmoza este deosebit de severă. Sunt prezente următoarele simptome:
- temperatură persistent ridicată, fără normalizare timp de câteva săptămâni;
- semne neurologice pronunțate, adesea cu o imagine de leziuni cerebrale generale (alterarea conștienței - de la letargie la o stare comatoasă), convulsii generalizate;
- sângerare crescută, dezvoltarea sângerărilor interne (sânge în fecale și urină, vărsături cu sânge);
- tulburări ale ritmului cardiac.
Manifestările afectării sistemului nervos periferic includ plexopatia brahială, paraliziile nervilor cranieni, polineuropatia demielinizantă și paralizia bilaterală a nervului facial. Recuperarea funcției neurologice poate dura câteva luni.[ 14 ],[ 15 ],[ 16 ]
Primele semne
Imediat după perioada de incubație, care durează în medie 5-22 de zile, apar primele simptome:
- creștere bruscă a temperaturii (temperatură febrilă);
- durere de cap;
- oboseală severă, slăbiciune;
- diverse manifestări ale dispepsiei: de la dureri în abdomen și zona ficatului până la vărsături severe;
- scăderea tensiunii arteriale, amețeli;
- transpirație crescută.
Simptome precum durere și arsură în gât, tuse nu se întâlnesc la toți pacienții, dar nu sunt excluse. După cum puteți observa, tabloul clinic este nespecific și seamănă mai degrabă cu orice infecție respiratorie virală, inclusiv gripa. Prin urmare, există o probabilitate mare de a pune un diagnostic eronat. Anaplasmoza poate fi suspectată dacă pacientul indică o mușcătură recentă de căpușă. [ 17 ]
Anaplasmoza la un copil
Dacă la adulți anaplasmoza se transmite prin mușcătura de căpușă, atunci la copii există o altă modalitate de transmitere a infecției - de la mamă la făt. Boala se caracterizează prin temperatură ridicată, dureri de cap și musculare, bătăi lente ale inimii și scăderea tensiunii arteriale.
Tabloul clinic al anaplasmozei este cel mai adesea reprezentat de o formă moderată până la severă, însă astfel de tipuri de progresie sunt caracteristice în principal pacienților adulți. Copiii suferă de boala infecțioasă în principal într-o formă ușoară. Doar în unele cazuri, copiii dezvoltă hepatită anicterică cu activitate crescută a transaminazelor. Și mai rar se observă afectare renală cu dezvoltarea hipoizostenuriei, proteinuriei și eritrocituriei, precum și o creștere a nivelului de creatinină și uree în sânge. În cazuri izolate, patologia este complicată de șoc toxic infecțios, insuficiență renală acută, sindrom de detresă respiratorie acută, meningoencefalită. [ 18 ]
Tratamentul bolii în copilărie, precum și la adulți, se bazează pe administrarea de Doxiciclină. În general, se acceptă faptul că acest medicament este prescris copiilor de la vârsta de 12 ani. Cu toate acestea, au existat cazuri de tratament anterior cu Doxiciclină - în special, de la vârsta de 3-4 ani. Doza este selectată individual.
Etape
Există trei etape de dezvoltare a anaplasmozei: acută, subclinică și cronică.
Stadiul acut este caracterizat prin fluctuații de temperatură până la valori ridicate (40-41°C), pierdere bruscă în greutate și slăbiciune, dificultăți de respirație de tip dispnee, ganglioni limfatici măriți, apariția rinitei purulente și a conjunctivitei și o splină mărită. Unii pacienți prezintă o sensibilitate crescută cauzată de iritația meningelui, precum și convulsii, spasme musculare, poliartrită și paralizie a nervilor cranieni. [ 19 ]
Stadiul acut se transformă treptat într-un stadiu subclinic, în care se observă anemie, trombocitopenie, leucopenie (în unele cazuri, leucocitoză). Apoi, după aproximativ 1,5 până la 4 luni (chiar și în absența tratamentului), poate apărea fie recuperarea, fie următorul stadiu, cronic, al bolii. Se caracterizează prin anemie, trombocitopenie, edem și adăugarea de patologii infecțioase secundare. [ 20 ]
Formulare
În funcție de intensitatea simptomelor, se disting următoarele tipuri de anaplasmoză:
- latent, asimptomatic (subclinic);
- manifest (explicit).
În funcție de severitatea bolii infecțioase, se disting cazuri ușoare, moderate și severe.
În plus, se face o distincție între anaplasmoza plachetară și cea granulocitară, însă afectarea plachetară este caracteristică doar în ceea ce privește medicina veterinară, deoarece se găsește în principal la pisici și câini. [ 21 ]
Anaplasma este un agent patogen nu numai la oameni, ci și la câini, vaci, cai și alte specii de animale. Anaplasmoza transmisă de căpușe la oameni poate fi găsită aproape oriunde în lume, deoarece purtătorii bolii - căpușele - trăiesc atât în țările europene, cât și în cele asiatice.
Anaplasmoza bovinelor și a altor animale de fermă este o boală cunoscută de mult timp, descrisă pentru prima dată în secolul al XVIII-lea: pe atunci se numea febră a căpușelor și afecta în principal caprele, vițeii și oile. Existența anaplasmozei granulocitare la cai a fost confirmată oficial în 1969, iar la câini - în 1982. [ 22 ] Pe lângă căpușe, muștele de tai, muștele înțepătoare, musculițele, sugătorii de oi și muștele negre pot deveni purtători ai infecției.
Anaplasmoza la oi și alte animale de fermă se manifestă prin următoarele semne inițiale:
- creștere bruscă a temperaturii;
- îngălbenirea țesuturilor mucoase din cauza excesului de bilirubină în fluxul sanguin;
- dificultăți de respirație, respirație grea, semne de hipoxie;
- bătăi rapide ale inimii;
- pierdere rapidă în greutate;
- pierderea poftei de mâncare;
- apatie, letargie;
- tulburări digestive;
- scăderea producției de lapte;
- edem (coșă și membre);
- tuse.
Infecția la animale este adesea determinată de tulburări de alimentație. Astfel, persoanele bolnave, din cauza metabolismului afectat, încearcă să guste și să mestece obiecte necomestibile. Insuficiența metabolică, suprimarea proceselor de oxidare-reducere duc la perturbarea hematopoiezei, la scăderea nivelului de hemoglobină din sânge și la dezvoltarea hipoxiei. Intoxicația implică dezvoltarea reacțiilor inflamatorii, se observă edeme și hemoragii. Diagnosticul corect și prescrierea la timp a tratamentului joacă un rol decisiv în prognosticul patologiei. [ 23 ]
Un număr considerabil de animale, nu numai domestice, ci și sălbatice, pot acționa ca rezervor pentru agentul cauzator al anaplasmozei. În același timp, câinii, pisicile și chiar oamenii înșiși sunt gazde accidentale care nu joacă rolul de transmițător al infecției către alte ființe vii.
Anaplasmoza la pisici este cea mai rară - doar în cazuri izolate. Animalele obosesc ușor, tind să evite orice activitate, se odihnesc în mare parte și practic nu mănâncă. Se dezvoltă adesea icter.
Anaplasmoza la câini nu are nici ea simptome specifice. Se observă depresie, febră, mărirea ficatului și splinei, șchiopătare. Există descrieri de tuse, vărsături și diaree la animale. Este demn de remarcat faptul că în America de Nord patologia are o evoluție predominant ușoară, în timp ce în țările europene se observă adesea rezultate fatale.
Pentru majoritatea animalelor, prognosticul anaplasmozei este favorabil, cu condiția ca terapia cu antibiotice să fie administrată în timp util. Tabloul sanguin se stabilizează în decurs de 2 săptămâni de la începerea terapiei. Nu au fost descrise rezultate fatale la câini și pisici. O evoluție mai complexă a patologiei se observă în cazul unei infecții combinate, când anaplasma este combinată cu alți agenți patogeni transmiși în timpul unei mușcături de căpușă. [ 24 ]
Complicații și consecințe
Dacă un pacient cu anaplasmoză nu solicită asistență medicală sau tratamentul este inițial prescris incorect, riscul de complicații crește semnificativ. Din păcate, acest lucru se întâmplă destul de des și, în loc de o infecție rickettsială, pacientul începe să fie tratat pentru infecție virală respiratorie acută, gripă sau bronșită acută. [ 25 ]
Este important să înțelegem că complicațiile unei boli infecțioase pot fi într-adevăr periculoase, deoarece duc adesea la consecințe grave și chiar la moartea pacientului. Printre cele mai frecvente complicații se numără următoarele:
- monoinfecție;
- insuficiență renală;
- afectarea sistemului nervos central;
- insuficiență cardiacă, miocardită;
- aspergiloză pulmonară, insuficiență respiratorie;
- șoc toxic infecțios;
- pneumonie atipică;
- coagulopatie, sângerare internă;
- meningoencefalită.
Acestea sunt cele mai frecvente, dar nu toate, consecințele cunoscute care se pot dezvolta ca urmare a anaplasmozei. Desigur, există cazuri de vindecare spontană a bolii, ceea ce este tipic pentru persoanele cu imunitate bună și puternică. Cu toate acestea, dacă apărarea imună este afectată - de exemplu, dacă o persoană a fost recent bolnavă sau suferă de boli cronice, a urmat terapie imunosupresoare sau a fost supusă unei intervenții chirurgicale, atunci dezvoltarea complicațiilor la un astfel de pacient este mai mult decât probabilă. [ 26 ]
Cel mai nefavorabil rezultat poate fi decesul pacientului ca urmare a insuficienței multiple de organe.
Diagnostice anaplasmoză
Un rol important în diagnosticarea anaplasmozei îl joacă colectarea anamnezei epidemiologice. Medicul trebuie să acorde atenție unor momente precum mușcăturile de căpușă, șederea pacientului într-o regiune endemică infecțioasă, vizitele sale în păduri și parcuri forestiere în ultima lună. Informațiile epidemiologice obținute, în combinație cu simptomele existente, ajută la orientarea și efectuarea diagnosticului în direcția corectă. Modificările tabloului sanguin oferă asistență suplimentară, dar principalul moment de diagnostic este studiul de laborator.
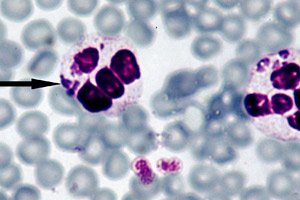
Cea mai eficientă metodă de diagnosticare a anaplasmozei este considerată a fi microscopia directă în câmp întunecat, a cărei esență constă în vizualizarea structurilor embrionare - morulele - din interiorul neutrofilelor, în timpul microscopiei optice a unui frotiu subțire de sânge colorat cu Romanovsky-Giemsa. O morulă vizibilă se formează aproximativ între a treia și a șaptea zi după introducerea bacteriilor. O metodă de cercetare relativ simplă are și un anumit dezavantaj, deoarece prezintă o eficiență insuficientă la niveluri scăzute de anaplasmă în sânge. [ 27 ]
Examenele clinice generale și, în special, o hemoleucogramă completă demonstrează leucopenie cu deplasare la stânga a formulei leucocitare, o creștere moderată a VSH-ului. Mulți pacienți prezintă anemie și pancitopenie.
Analiza generală a urinei relevă hipoizostenurie, hematurie și proteinurie.
Biochimia sângelui indică o activitate crescută a testelor hepatice (AST, ALT), LDH, niveluri crescute de uree, creatinină și proteină C reactivă.
Anticorpii la anaplasmoză sunt determinați prin metoda reacției serologice (ELISA). Diagnosticul se bazează pe determinarea dinamicii titrurilor de anticorpi specifici împotriva antigenelor bacteriene. Anticorpii IgM inițiali apar din a unsprezecea zi a bolii, atingând o cantitate maximă între a 12-a și a 17-a zi. Apoi numărul lor scade. Anticorpii IgG pot fi detectați deja în prima zi a procesului infecțios: concentrația lor crește treptat, iar nivelul maxim apare la 37-39 de zile. [ 28 ]
PCR pentru anaplasmoză este a doua cea mai frecventă metodă de diagnostic direct care detectează ADN-ul anaplasmei. Biomaterialul pentru analiza PCR este plasma sanguină, fracția leucocitară, lichidul cefalorahidian. De asemenea, este posibilă examinarea căpușei, dacă există una.
Diagnosticarea instrumentală implică următoarele proceduri:
- Examinare cu raze X a plămânilor (imagine de bronșită sau pneumonie, ganglioni limfatici măriți);
- electrocardiografie (imagine a conducerii afectate);
- examinarea ecografică a organelor abdominale (ficat mărit, țesut hepatic difuz modificat).
Diagnostic diferentiat
Diferențierea diferitelor rickettsioze endemice se efectuează ținând cont de semnele clinice și epidemiologice. Este important să se acorde atenție datelor epidemiologice tipice pentru majoritatea rickettsiozelor endemice (călătorii într-un focar endemic, sezonalitate, atacuri de căpușe etc.), precum și simptomelor precum absența afectării primare, mărirea regională a ganglionilor limfatici și absența unei erupții cutanate.
În unele cazuri, anaplasmoza poate semăna cu tifosul epidemic cu o evoluție moderată, precum și cu o formă ușoară a bolii Bril. În tifos, simptomele neurologice sunt mai pronunțate, este prezentă o erupție cutanată rozeolo-peteșială, există simptome Chiari-Avtsyn și Govorov-Godelier, tahicardie, enanthem Rosenberg etc. [ 29 ]
Este important să se facă distincția la timp între anaplasmoză și gripă și infecțiile respiratorii acute. În cazul gripei, perioada febrilă este scurtă (3-4 zile), cefaleea este concentrată în regiunea superciliară și temporală. Sunt prezente simptome catarale (tuse, nas curgător), nu există mărire a ficatului.
O altă boală care necesită diferențiere este leptospiroza. Patologia se caracterizează prin dureri severe în mușchii gambei, sclerită, bătăi rapide ale inimii, leucocitoză neutrofilă. Leptospiroza severă se caracterizează prin icter al sclerozei și pielii, sindrom meningeal, modificări ale lichidului cefalorahidian de tip meningită seroasă. Diagnosticul se stabilește prin determinarea leptospirei în sânge și urină, precum și prin o reacție pozitivă de aglutinare și liză.
Febra dengue se caracterizează printr-o curbă de temperatură în două unde, dureri articulare severe, modificări tipice ale mersului și tahicardie inițială. Odată cu al doilea val, apare o erupție cutanată cu mâncărime, urmată de descuamare. Diagnosticul se bazează pe izolarea virusului.
Bruceloza se caracterizează prin febră ondulatorie, transpirații abundente, artralgie și mialgie migratoare, micropoliadenită cu afectarea ulterioară a sistemului musculo-scheletic, a sistemului nervos și genitourinar. [ 30 ]
Ehrlichioza și anaplasmoza sunt două infecții rickettsiale care au multe asemănări în evoluția lor clinică. Bolile debutează adesea acut, ca o infecție virală acută. Simptomele nespecifice includ o creștere puternică a temperaturii cu frisoane, slăbiciune, dureri musculare, greață și vărsături, tuse și dureri de cap. Cu toate acestea, erupțiile cutanate nu sunt tipice pentru anaplasmoză, spre deosebire de ehrlichioză, care se caracterizează prin elemente papulare sau peteșiale pe extremități și trunchi.
Atât anaplasmoza, cât și ehrlichioza pot fi complicate de coagulare intravasculară diseminată, insuficiență multiplă de organe, sindrom convulsiv și dezvoltarea unei stări comatoase. Ambele boli sunt clasificate ca infecții cu evoluție complexă, asociate cu un risc crescut de deces la persoanele cu imunodeficiență. Dezvoltarea unui proces infecțios este deosebit de periculoasă la pacienții care au urmat anterior tratament imunosupresor, au suferit o intervenție chirurgicală pentru îndepărtarea splinei sau la pacienții infectați cu HIV.
Testele serologice și PCR joacă principalul rol diferențial în diagnosticarea anaplasmozei sau ehrlichiozei. Incluziunile citoplasmatice sunt detectate în monocite (în ehrlichioză) sau granulocite (în anaplasmoză).
Borrelioza și anaplasmoza au o prevalență endemică comună, se dezvoltă după mușcătura unei căpușe ixodide, dar tabloul clinic al acestor infecții este diferit. În cazul borreliozei, se observă o reacție inflamatorie cutanată locală la locul mușcăturii, numită eritem migrator transmis de căpușe, deși este posibilă și o evoluție eritematoasă a bolii. Pe măsură ce borrelia se răspândește în tot corpul, sunt afectate sistemul musculo-scheletic, sistemele nervos și cardiovascular, precum și pielea. Șchiopătarea, letargia și disfuncția cardiacă sunt caracteristice. La aproximativ șase luni de la infecție, apar leziuni articulare severe, iar sistemul nervos suferă. Diagnosticul se reduce la utilizarea metodelor ELISA, PCR și imunoblotting. [ 31 ]
Cine să contactați?
Tratament anaplasmoză
Principalul tratament pentru anaplasmoză este terapia cu antibiotice. Bacteriile sunt sensibile la medicamentele antibacteriene de tip tetraciclină, așa că alegerea se face adesea pe doxiciclină, pe care pacienții o iau oral, în doză de 100 mg de două ori pe zi. Durata tratamentului este de la 10 zile la trei săptămâni. [ 32 ]
Pe lângă medicamentele tetraciclinice, anaplasma este sensibilă și la amfenicoli, în special la levomicetină. Cu toate acestea, utilizarea acestui antibiotic nu este încurajată de specialiști, ceea ce este asociat cu efectele secundare pronunțate ale medicamentului: în timpul tratamentului, pacienții dezvoltă granulocitopenie, leucopenie, trombocitopenie. [ 33 ]
Pacientelor de sex feminin în timpul sarcinii și alăptării li se prescrie amoxicilină sau peniciline protejate în doze individuale.
Dacă antibioticele sunt prescrise în termen de trei zile de la mușcătura de căpușă, atunci se efectuează un tratament scurtat - timp de o săptămână. Dacă contactați un medic ulterior, se utilizează regimul complet de tratament.
În plus, se efectuează o terapie simptomatică, în timpul căreia pot fi prescrise următoarele grupuri de medicamente:
- medicamente antiinflamatoare nesteroidiene;
- hepatoprotectori;
- produse multivitaminice;
- antipiretice;
- analgezice;
- medicamente pentru corectarea afecțiunilor concomitente ale sistemelor respirator, cardiovascular și nervos.
Eficacitatea clinică a terapiei este evaluată pe baza rezultatelor sale: semnele pozitive includ o scădere a severității și dispariția simptomelor, normalizarea dinamicii tulburărilor în studiile de laborator și instrumentale și modificări ale titrurilor de anticorpi specifici împotriva anaplasmei. Dacă este necesar, medicamentele sunt înlocuite și se prescrie un tratament repetat.
Medicamente
Cel mai frecvent utilizat regim de tratament pentru anaplasmoză este:
- Doxiciclină sau analogul său solubil Unidox Solutab – 100 mg de două ori pe zi;
- Amoxicilină (la indicații sau dacă este imposibil să se utilizeze Doxiciclină) – 500 mg de trei ori pe zi;
- În cazurile severe de anaplasmoză, medicamentul optim este considerat a fi ceftriaxona în cantitate de 2 g administrată intravenos o dată pe zi.
Preparatele de penicilină, cefalosporinele de a doua și a treia generație și macrolidele pot fi, de asemenea, luate în considerare ca antibiotice alternative.
Întrucât utilizarea antibioticelor pentru anaplasmoză este de obicei pe termen lung, consecințele unei astfel de terapii pot fi foarte diferite: cel mai adesea, efectele secundare se manifestă prin tulburări digestive, erupții cutanate. După finalizarea tratamentului, este obligatoriu prescris un set de măsuri pentru a elimina astfel de consecințe și a restabili funcționarea adecvată a sistemului digestiv.
Cea mai frecventă consecință a terapiei cu antibiotice este disbacterioza intestinală, care se dezvoltă ca urmare a efectului deprimant al medicamentelor antibacteriene atât asupra microorganismelor patogene, cât și asupra microflorei naturale din organism. Pentru a restabili această microfloră, medicul prescrie probiotice și eubiotice.
Pe lângă disbacterioză, terapia antibiotică prelungită poate contribui la dezvoltarea infecțiilor fungice. De exemplu, se dezvoltă adesea candidoză orală și vaginală.
Un alt posibil efect secundar este alergia, care poate fi limitată (erupție cutanată, rinită) sau complexă (șoc anafilactic, edem Quincke). Astfel de afecțiuni necesită întreruperea (înlocuirea) imediată a medicamentului și măsuri antialergice de urgență, utilizând antihistaminice și glucocorticoizi.
Împreună cu terapia cu antibiotice, se prescriu medicamente simptomatice. Astfel, în caz de temperatură ridicată, intoxicație severă, se utilizează soluții detoxifiante, în caz de edem - deshidratare, în caz de neurită, artrită și dureri articulare - medicamente antiinflamatoare nesteroidiene și fizioterapie. Pacienților cu tablou de afectare cardiovasculară li se prescrie Asparkam sau Panangin 500 mg de trei ori pe zi, Riboxin 200 mg de 4 ori pe zi.
Dacă se detectează o afecțiune imunodeficitară, Timalin este indicat în doză de 10-30 mg zilnic, timp de două săptămâni. Pentru pacienții cu manifestări autoimune - de exemplu, cu artrită recurentă - Delagil este recomandat în doză de 250 mg zilnic, în combinație cu medicamente antiinflamatoare nesteroidiene.
Terapia cu vitamine implică utilizarea de medicamente care conțin vitaminele C și E.
În plus, în schema de tratament sunt incluși agenți vasculari (acid nicotinic, Complamin). Pentru a facilita pătrunderea medicamentelor antibacteriene în sistemul nervos central, pacienților li se administrează Eufillin, soluție de glucoză, precum și medicamente pentru optimizarea circulației cerebrale și nootropice (Piracetam, Cinnarizină).
În cazurile cronice ale bolii, este indicat tratamentul imunocorectiv.
Profilaxie
Purtătorii de anaplasmoză trăiesc pe pământ, dar se pot cățăra în iarbă înaltă și tufișuri de până la 0,7 m înălțime și pot aștepta acolo un potențial purtător. Un atac de căpușă practic nu este simțit de o persoană, așa că oamenii adesea nu acordă atenție mușcăturii.
În scop preventiv, se recomandă purtarea de haine care pot proteja împotriva atacurilor insectelor și, dacă este necesar, utilizarea de repelente speciale. După fiecare plimbare (în special în pădure), trebuie să vă verificați întregul corp: dacă găsiți o căpușă, aceasta trebuie îndepărtată imediat. Procedura de îndepărtare se efectuează cu ajutorul unei pensete sau a unui clește ascuțit, prinzând artropoda cât mai aproape de zona adiacentă suprafeței pielii. Aceasta trebuie scoasă foarte atent, cu mișcări de scuturare și răsucire, încercând să vă asigurați că părți ale corpului căpușei nu se desprind și nu rămân în rană. Pentru a preveni infecția, este important să tratați zona mușcată cu un antiseptic la sfârșitul procedurii.
După orice ședere, chiar și scurtă, în zona forestieră, este necesar să se verifice pielea, și nu doar în locurile vizibile: este imperativ să se verifice și pliurile pielii, deoarece insectele tind adesea spre zone cu umiditate ridicată pe corp - de exemplu, la axile și în zona inghinală, sub glandele mamare, pe pliurile brațelor și picioarelor. La copii, printre altele, este important să se examineze cu atenție capul și gâtul, zona din spatele urechilor. [ 34 ]
Înainte de a intra în apartament, este recomandabil să inspectați și lucrurile și hainele, deoarece insectele pot fi aduse chiar și într-o geantă sau pe pantofi.
Pentru a preveni infecția cu anaplasmoză, se recomandă:
- evitați să mergeți în locuri unde pot trăi insecte care sug sânge;
- să înțeleagă cum să îndepărteze corect căpușele și primele semne ale infecției cu anaplasmoză;
- Dacă este necesar, asigurați-vă că utilizați repelente pentru insecte;
- Pentru plimbările în pădure și parcuri, purtați îmbrăcăminte adecvată (mâneci lungi, glezne și picioare acoperite).
Prognoză
Pentru marea majoritate a pacienților cu anaplasmoză, prognosticul este evaluat ca fiind pozitiv. De regulă, aproximativ 50% dintre pacienți necesită tratament spitalicesc. La unele persoane infectate, boala se vindecă de la sine, dar unele simptome dureroase dispar abia după un timp - în câteva luni.
Se observă o agravare a prognosticului odată cu dezvoltarea complicațiilor hematologice și neurologice, tipică pacienților cu imunodeficiență, boli cronice hepatice și renale. Mortalitatea este relativ scăzută. [ 35 ]
În general, evoluția și rezultatul patologiei depind de diagnosticul corect, administrarea la timp a medicamentelor antibacteriene și simptomatice. În cazurile moderate și severe, pacienții sunt internați într-un spital de boli infecțioase. Este important să se asigure pacientului odihnă, o igienă bună și o nutriție adecvată. În perioadele de creștere a temperaturii și febră, dieta pacientului trebuie să fie extrem de blândă, atât mecanic, cât și chimic și termic, reducând la minimum produsele care provoacă fermentație și putrefacție în intestine. În același timp, mesele trebuie să fie bogate în calorii. Repausul la pat trebuie respectat până când temperatura revine la normal, plus încă câteva zile. Este important să se utilizeze agenți etiotropi eficienți care cresc reactivitatea specifică și nespecifică a organismului.
Dacă pacientul a fost tratat târziu sau incorect, boala poate deveni cronică. Persoanele care au avut anaplasmoză sunt supuse unei observări medicale a dinamicii timp de 12 luni. Observația implică examinare regulată de către un specialist în boli infecțioase, un terapeut și, dacă este necesar, un neurolog. [ 36 ]
Bovinele care au avut anaplasmoză devin temporar imune la infecție. Dar această imunitate nu durează mult: aproximativ patru luni. Dacă o femelă gestantă a avut boala, urmașii ei vor avea o imunitate mai lungă la infecție datorită prezenței anticorpilor în sânge. Dacă urmașii se infectează, boala va fi mai ușoară.

