
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Semne de hernie esofagiană
Expert medical al articolului
Ultima examinare: 04.07.2025
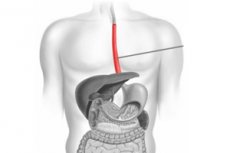
Bolile sistemului digestiv au devenit atât de răspândite în zilele noastre încât sunt de obicei discutate la fel de des ca și răcelile sau alergiile. În acest caz, sunt luate în considerare în principal bolile stomacului și intestinelor și uităm de un organ atât de important precum esofagul - un tub muscular prin care alimentele trec din cavitatea bucală în stomac. S-ar părea că nimic nu îl amenință, cu excepția, poate, a alimentelor prea picante sau acre care trec pe lângă el. Cu toate acestea, din anumite motive, chiar și în zona acestui organ se poate forma o hernie, care, dacă nu este tratată, se poate transforma în cancer sau poate provoca procese inflamatorii în stomac. Este dificil să te asiguri împotriva acestei patologii, așa că este util ca toată lumea să cunoască simptomele unei hernii esofagiene pentru a solicita la timp ajutorul medicilor, care vor ajuta la oprirea dezvoltării bolii și a complicațiilor acesteia.
Ce este o hernie hiatală?
Înainte de a începe să analizăm simptomele bolii, să menționăm pe scurt ce este o hernie hiatală și ce o cauzează. Corpul nostru este un sistem strict structurat, în care fiecare organ își are propriul loc, iar orice modificare a locației este considerată o patologie (congenitală sau dobândită). Cavitățile abdominală și toracică au o graniță comună, de-a lungul căreia se desfășoară o placă musculară numită diafragmă.
Stomacul și aproape toate celelalte organe digestive, cu excepția părții superioare a esofagului, sunt situate sub diafragmă. Și pentru ca alimentele să intre în lumenul stomacului prin tubul esofagian, în placa musculară este prevăzută o deschidere cu diametru mic.
Partea inferioară a esofagului, la fel ca stomacul sau intestinele, este situată sub placa musculară și, în mod normal, nu proeminește niciodată în zona toracică. Dacă partea inferioară a esofagului, unele părți ale stomacului sau chiar intestinele se găsesc în zona toracică, deasupra diafragmei, atunci se vorbește despre o hernie. Diagnosticul poate suna ca „hernie esofagiană” sau „hernie a deschiderii esofagiene a diafragmei”.
Cauzele acestei patologii pot fi înrădăcinate atât în defectele de dezvoltare ale copilului în perioada intrauterină (esofag scurtat sau așa-numitul stomac „toracic”), cât și în modificările tonusului aparatului ligamentar legate de vârstă, care nu ar trebui să permită deplasarea organelor (boala afectează cel mai adesea persoanele cu vârsta peste 50-60 de ani). Însă deplasarea organelor, chiar și cu un aparat ligamentar sănătos, poate provoca creșterea presiunii intraabdominale. Creșterea presiunii în cavitatea abdominală poate fi cauzată de sarcină, flatulență cronică sau balonare severă din cauza eliberării intense de gaze în intestine, leziuni și procese tumorale extinse.
Deplasarea organelor tractului gastrointestinal față de diafragmă poate fi cauzată și de unele patologii însoțite de vărsături incontrolabile sau tuse severă și dureroasă (de exemplu, intoxicație alimentară sau bronșită obstructivă). Bolile inflamatorii și ulcerative cronice ale tractului gastrointestinal sunt adesea caracterizate prin scăderea peristaltismului structurilor individuale ale sistemului digestiv, iar diskinezia este considerată un factor de risc pentru formarea unei hernii, adică deplasarea organelor față de poziția lor normală.
Aranjamentul incorect al organelor, în urma căruia procesul de digestie a alimentelor este perturbat și conținutul stomacului poate pătrunde în esofag, provoacă simptomele herniei esofagiene caracteristice patologiei. Dacă dimensiunea herniei este mică, atunci este posibil să nu provoace prea mult disconfort unei persoane. În acest caz, vorbim despre o evoluție asimptomatică a bolii. Dar pe măsură ce hernia crește, apar senzații neplăcute, despre care vom discuta mai detaliat în secțiunea următoare.
Cum se manifestă o hernie hiatală?
Partea distală a esofagului, părțile cardiace ale stomacului și uneori chiar ansele intestinale pot ieși dincolo de cavitatea abdominală prin spațiul din diafragmă. Este clar că în aceste cazuri, nu numai aspectul și dimensiunea herniei vor diferi, ci și simptomele acesteia. Cu o ușoară proeminență a părții inferioare a esofagului, este posibil să nu existe deloc simptome, deoarece o astfel de patologie nu afectează în niciun fel procesul de digestie.
Dar dacă stomacul sau intestinele încep să iasă în cavitatea toracică prin orificiul din diafragmă, simptomele nu vor întârzia să apară. La urma urmei, sucul gastric, bila și alte enzime digestive pot fi, în acest caz, aruncate înapoi în esofag, ca în boala de reflux. Dar acest organ nu este conceput pentru contactul cu astfel de iritanți, deoarece nu are o protecție specială. Aruncarea regulată de substanțe caustice agravează starea pereților săi, provocând durere și alte simptome neplăcute.
Mai întâi, sfincterul gastric suferă, acesta încetând să-și îndeplinească funcțiile și returnând conținutul stomacului în esofag, iar apoi iritația pereților esofagului de către enzimele gastrice provoacă inflamația acestora. Treptat, procesul inflamator se poate răspândi la alte organe ale sistemului digestiv.
Durerea și natura acesteia. Deoarece există iritații ale pereților esofagului și, mai târziu, ale stomacului, o persoană începe să simtă durere. Cum doare o hernie esofagiană? Sindromul durerii depinde de tipul și dimensiunea herniei. Dacă hernia este mică (esofagiană sau cardiacă, când doar partea inferioară a esofagului sau o mică parte a părții superioare, cardiace a stomacului iese în stern), este posibil să nu existe deloc durere, precum și alte simptome ale patologiei. În acest caz, boala este detectată accidental în timpul fibrogastroscopiei sau ecografiei, după care se monitorizează comportamentul herniei.
Dacă hernia are dimensiuni semnificative, dar sfincterul gastric funcționează în continuare normal și nu permite alimentelor să curgă înapoi în esofag, pacientul va suferi dureri dureroase, care pot deveni mai intense după masă. Ameliorarea se obține prin respirație profundă sau prin expirarea aerului din tractul gastrointestinal (eructații).
Dacă mecanismele de blocare de la limita dintre esofag și stomac sunt deteriorate și se observă reflux (se diagnostichează sindromul de insuficiență cardiacă), durerile devin ascuțite și arzătoare. Acestea depind direct de aportul alimentar și de poziția corpului pacientului. Durerea devine mai puternică în poziție culcat (orizontală) sau la aplecarea în față. O situație identică se observă după masă, când conținutul stomacului este aruncat în esofag.
Localizarea durerii este oarecum neclară. Poate fi regiunea epigastrică și toracică. Durerea din spatele sternului poate semăna cu durerea cardiacă și poate fi ameliorată cu aceeași nitroglicerină. Durerea intercostală și sindromul durerii în cavitatea abdominală pot sugera patologii ale stomacului și ficatului. Uneori, durerea iradiază în spate, între omoplați, ceea ce face diagnosticul și mai dificil.
Când alimentele parțial digerate cu enzime gastrice sunt aruncate în esofag, acestea pot urca mai sus în gât. În acest caz, pacienții încep să se plângă de o senzație de arsură și durere în gât, cauzate de efectul iritant al sucului gastric. Unii chiar dezvoltă o tuse ușoară, în timp ce temperatura pe fondul procesului inflamator din tractul gastrointestinal superior cu o hernie esofagiană poate crește până la 37-37,5 grade, ceea ce sugerează o răceală.
Disfagie și un nod în gât. Efectul iritant al acidului din sucul gastric și durerea cauzată de compresia herniei pot duce la dificultăți de alimentație. În cazul unei hernii esofagiene, pacienții observă un astfel de simptom ca un nod în gât sau, mai degrabă, o senzație de obstacol în calea alimentelor. De fapt, vorbim despre o reacție nervoasă care provoacă un spasm al esofagului. Senzația unui nod de-a lungul tubului esofagian duce la apariția durerii între omoplați și în zona inimii, care iradiază spre umăr, ca în angina pectorală.
Aproape jumătate dintre pacienții cu hernie axială mare prezintă o afecțiune numită disfagie, adică dificultăți la înghițire. Un punct important este faptul că pacienților le este mai ușor să înghită alimente solide decât alimente lichide sau semilichide. Disfagia poate apărea din cauza experiențelor nervoase, a consumului de alimente prea reci sau prea calde sau a grăbirii în timpul mesei. O creștere sau strangulare a herniei esofagiene duce la apariția spasmelor nu situaționale, ci permanent, ceea ce duce la o senzație neplăcută de nod în gât chiar și în afara meselor sau la consumul de alimente solide care trebuie „împinse” cu lichid.
Dispepsie. Unul dintre cele mai frecvente simptome ale herniei esofagiene este considerat a fi arsurile la stomac. Frecvența acestui simptom în hernia axială, considerată cea mai frecventă și caracterizată prin proeminența esofagului și a părții cardiace a stomacului, este chiar mai mare decât cea a durerii. Apariția acestui simptom este cel mai adesea asociată cu consumul de alimente, deși cu activitatea fizică și o schimbare bruscă a poziției corpului se poate rememora pe stomacul gol.
Noaptea, arsurile la stomac cu o hernie esofagiană apar chiar mai des decât în timpul zilei sau dimineața. Aceasta este asociată cu o creștere a tonusului nervului vag în această perioadă, care merge de la creier la cavitatea abdominală și cu relaxarea generală a corpului și în special a sfincterului de la marginea stomacului și esofagului, care se numește sfincterul esofagian inferior.
Intensitatea simptomului poate varia. În majoritatea cazurilor, este o formă ușoară, care poate fi tratată cu succes cu antiacide. Dar uneori, arsurile la stomac pot fi atât de severe încât privează o persoană de somn și odihnă, iar o senzație puternică și dureroasă de arsură în piept interferează cu munca, afectează negativ bunăstarea, starea de spirit și apetitul.
Severitatea arsurilor la stomac este determinată nu atât de dimensiunea herniei, cât de caracteristicile sucului gastric (aciditate ridicată, normală sau scăzută a stomacului), de pătrunderea bilei din regiunea duodenală în esofag, de forța de întindere a esofagului în timpul refluxului (cantitatea de alimente aruncate înapoi, asociată cu activitatea sfincterului esofagian inferior).
În timpul arsurilor la stomac, o persoană poate simți un gust acru sau amar în gură, caracteristic conținutului stomacului și duodenului. Poate prezenta greață și balonare. Ultimul simptom nu este direct legat de arsurile la stomac, deși apare adesea în combinație cu acestea. Flatulența este adesea plânsă de acei pacienți care nu au dureri severe, ci doar un disconfort minor și o senzație de constricție în epigastru.
O altă problemă legată de hernia esofagiană este eructația, care poate fi fie eructație de aer, fie regurgitare de alimente, chiar și vărsături. Senzația de balonare nu apare la pacienți din întâmplare. Este asociată cu creșterea presiunii intraabdominale din cauza compresiei stomacului în deschiderea diafragmei, în timp ce uneori pot apărea contracții spasmodice ale esofagului și pot duce la eructații, adică eliberare involuntară de aer și, uneori, de alimente. Eructația poate apărea atât în timpul, cât și după masă, însoțită de un sunet specific, ceea ce reprezintă o altă cauză de disconfort psihologic la pacienți, mai ales că utilizarea antispasticelor în acest caz nu dă rezultatul dorit.
Trebuie spus că eructația în sine, în ciuda naturii inestetice a manifestărilor sale, într-un fel este benefică pentru pacienți, ușurându-le starea. După eructație, durerea și arsurile la stomac scad de obicei. Prin urmare, nu este surprinzător faptul că pacienții provoacă adesea eructații singuri, înghițind o cantitate mare de aer și încercând să o împingă afară din esofag cu forța.
Eructația alimentară se observă cel mai adesea imediat după masă sau la adoptarea unei poziții orizontale și uneori cu îndoiri bruște. Cantitatea de alimente regurgitate poate varia în funcție de performanța sfincterului esofagian. Cu un tonus mult redus, poate duce chiar și la o singură vărsătura. În acest caz, un simptom precum greața nu însoțește eructația, indiferent de intensitatea acesteia.
Un procent mic de pacienți se plâng și de sughiț, care îi chinuie timp de câteva săptămâni sau chiar luni. De obicei, simptomul este asociat cu ingestia de alimente și este determinat de contracții spasmodice ale diafragmei, pentru care sacul herniar este iritant. Tratamentul nu afectează severitatea și frecvența sughițului.
Tabloul clinic al herniei esofagiene în funcție de gradul și natura patologiei
Hernia orificiului esofagian al diafragmei este un concept generalizat, deoarece patologia poate avea diverse forme de progresie și stadii de dezvoltare, în funcție de care se modifică tabloul clinic al bolii. Astfel, se obișnuiește să se facă distincția între o hernie esofagiană flotantă și una fixă. Aceasta din urmă este considerată o patologie mai rară, dar în același timp mai periculoasă, care se caracterizează prin complicații frecvente sub formă de strangulare a herniei, perforații ale tubului esofagian și sângerări din tractul gastrointestinal, probleme cardiace și un risc crescut de oncologie esofagiană.
O hernie esofagiană flotantă (numită și hernie glisantă sau axială) este o proeminență a părții distale a esofagului și a unei părți a stomacului în cavitatea toracică. Uneori, aproape întregul stomac poate cădea în deschidere, ceea ce indică o hernie mare care comprimă organele toracice (plămânii, inima), provocând perturbarea funcționării acestora și simptome corespunzătoare sub formă de tuse și dureri cardiace.
Întinderea orificiului diafragmatic, în care intră esofagul, este controlată de ligamentul esofagian-diafragmatic. Odată cu scăderea tonusului său și cu procesele degenerative, manifestate sub forma subțierii țesutului conjunctiv dens, orificiul diafragmatic poate crește. Cu creșterea presiunii intraabdominale, sarcină, obezitate, modificări legate de vârstă, defecte congenitale ale orificiului diafragmatic, partea cardiacă a stomacului se poate deplasa în sus față de orificiul diafragmei, formând astfel o hernie.
Se spune că o hernie esofagiană flotantă apare atunci când, odată cu schimbarea poziției corpului și efortul fizic, stomacul împreună cu esofagul se pot deplasa în deschiderea diafragmei. Astfel, uneori protrud în regiunea toracică, apoi revin la locul lor în cavitatea abdominală. În cazul unei hernii mici și a funcționării normale a sfincterului, varianta de alunecare a patologiei este asimptomatică. Dar, cu o încălcare a tonusului sfincterului esofagian inferior, se observă un reflux al conținutului stomacului în esofag (reflux gastroesofagian), care este însoțit de eructații, arsuri la stomac, sindrom dureros, o senzație de arsură în spatele sternului. Se observă o legătură clară între simptomele neplăcute care apar odată cu ingestia de alimente (deosebit de abundente) și o schimbare a poziției corpului, de care depinde deplasarea esofagului și a cardiei stomacului. Nu se observă o astfel de hernie esofagiană.
În cazul unei hernii fixe, adesea numită paraesofagiană, părțile mijlocii și inferioare ale stomacului și chiar duodenul pot pătrunde în cavitatea toracică, în timp ce poziția esofagului rămâne fixă. Adică, hernia se formează nu de-a lungul esofagului, ci lângă acesta și nu este predispusă la schimbarea dimensiunii și poziției sale. Cu toate acestea, atunci când poziția corpului se schimbă, hernia poate fi comprimată (încarcerată), ceea ce este plin de supraîntinderea pereților părții prolapsate a stomacului și ruptura acestora. În acest caz, lichidul se acumulează în cavitatea pleurală, apar dureri acute severe și semne de otrăvire a sângelui.
Cele mai caracteristice simptome ale acestui tip de patologie sunt o durere apăsătoare în cavitatea stomacului și o senzație de greutate care apare după o masă copioasă, ceea ce obligă pacienții să limiteze cantitatea de alimente, eructații, regurgitații alimentare și vărsături. Întreruperea mișcării alimentelor din stomac în intestin provoacă dezvoltarea unui ulcer peptic, care este complicat de perforarea țesutului stomacal și hemoragii active. În cazul unei hernii glisante, hemoragiile apar în esofag, dar sunt nesemnificative și nu apar extern.
Refluxul nu se observă în cazul unei hernii fixe, arsurile la stomac sunt rare. Cu toate acestea, în cazul unei hernii combinate, apariția unor astfel de simptome nu este exclusă.
Simptomele herniei hiatale pot varia în funcție de stadiul bolii, deoarece această patologie este considerată progresivă, mai ales dacă este cauzată de modificări legate de vârstă care afectează negativ tonusul ligamentelor deschiderii diafragmatice și al sfincterului esofagian inferior. Fiecare dintre cele 3 stadii ale bolii are propriile simptome, dar este dificil să se stabilească un diagnostic precis doar pe baza acestora, fără un examen instrumental.
Hernia esofagiană de gradul I este perioada inițială a bolii, când partea inferioară a tubului esofagian pătrunde în deschidere, iar stomacul rămâne de cealaltă parte a plăcii diafragmatice, alăturându-se strâns acesteia și formând un fel de cupolă. De obicei, în acest stadiu al bolii, pacienții rareori se plâng de simptome de stare generală de rău. Pot fi menționate disconfort minor și dureri ușoare în epigastru.
Stadiul inițial al dezvoltării herniei este detectat accidental în timpul diagnosticării instrumentale a altor boli. Este imposibil de detectat prin palpare. Cu toate acestea, tratamentul acestei patologii se reduce de obicei la respectarea unei diete speciale și monitorizarea comportamentului organelor digestive.
O hernie esofagiană de gradul 2 se caracterizează prin penetrarea în regiunea toracică nu numai a esofagului distal, ci și a sfincterului esofagian inferior și a unei mici părți a stomacului. Simptomele patologiei încep să se manifeste mai clar. Pacienții se plâng de durere în spatele sternului sau în epigastru, disconfort (senzație de compresie sau distensie), apariția eructațiilor și arsurilor în zona pieptului. Puțin mai târziu, apar o senzație de nodul alimentar, dificultăți la înghițire, arsuri la stomac (cu o hernie glisantă).
Tratamentul celei de-a doua etape a bolii, pe lângă dietă, implică tratament medicamentos: administrarea de antispastice, preparate enzimatice, antiacide și medicamente care reduc producția de acid clorhidric.
Hernia esofagiană de gradul trei nu este doar o patologie neplăcută, ci și una periculoasă, plină de diverse complicații. În acest caz, o parte semnificativă a stomacului și uneori a anselor intestinale sunt deplasate în stern, ceea ce duce la o perturbare a procesului digestiv. Pe lângă simptomele descrise mai sus, pacienții se plâng de o greutate severă în stomac după masă, un nod în gât, dureri severe în piept, eructații frecvente și, uneori, regurgitare alimentară. Pacienții cu hernie combinată a deschiderii diafragmei esofagiene se plâng în principal de atacuri de arsuri la stomac.
Dieta și tratamentul conservator în acest caz sunt relevante numai după intervenția chirurgicală (chirurgie laparoscopică pentru readucerea organelor digestive în cavitatea abdominală și suturarea deschiderii diafragmatice, chirurgie antireflux - fundoplicatură).
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Hernia esofagiană la copii și femei însărcinate
Mulți consideră hernia diafragmei esofagiene o boală legată de vârstă, datorită faptului că această patologie este diagnosticată în majoritatea cazurilor la persoanele de peste 50 de ani. Da, o scădere a tonusului esofagian poate fi facilitată de o tulburare metabolică a mușchilor și țesuturilor conjunctive cauzată de boli acumulate de-a lungul multor ani de viață și de o evoluție cronică a patologiilor ulcero-inflamatorii ale tractului gastrointestinal. Dar, conform statisticilor, există un anumit procent de morbiditate cauzată de anomalii congenitale sau afecțiuni temporare care duc la o creștere a presiunii intraabdominale, care este deja mai mare decât cea toracică.
O hernie esofagiană la un copil, ca și la un adult, este o patologie caracterizată prin deplasarea unei secțiuni a tractului digestiv din cavitatea abdominală în piept. Dar, spre deosebire de adulți, vorbim despre o patologie congenitală și nu despre o boală dobândită, astfel încât simptomele unei hernii esofagiene la copii pot fi observate deja în primele zile de viață.
Patologia este de obicei diagnosticată la o vârstă fragedă, nu este tipică adolescenților (patologia congenitală se manifestă mult mai devreme, iar cea dobândită este încă prea devreme). Hernia esofagiană la sugar poate apărea din cauza lungimii insuficiente a tubului esofagian sau a slăbiciunii congenitale a deschiderii diafragmatice, ale cărei cauze sunt ascunse în perioada intrauterină a dezvoltării copilului.
La o vârstă mai înaintată, o hernie esofagiană poate fi cauzată de traumatisme care au dus la creșterea presiunii intraabdominale, plânsuri frecvente care sfâșie inima, boli însoțite de tuse dureroasă prelungită, supraalimentare și obezitate, tendință la constipație, activitate fizică excesivă (de exemplu, ridicarea obiectelor grele).
Tabloul clinic al herniei esofagiene la copiii mici include vărsături persistente și regurgitații după masă. În cazul patologiei congenitale, aceste simptome se reia deja în prima lună și adesea chiar în prima săptămână de viață a bebelușului. Nu este posibilă ameliorarea simptomelor cu medicamente, ceea ce dă motive să suspectăm o natură organică a tulburărilor digestive, fără legătură cu natura și cantitatea de alimente.
În unele cazuri, medicii diagnostichează sindromul hemoragic. Simptomele sale sunt vărsături cu sânge și prezența sângelui în scaunul copilului. Pierderea de sânge duce la cianoză tisulară și la dezvoltarea anemiei, care sunt considerate unul dintre semnele de patologie la un sugar care nu poate încă să spună despre durerea din abdomen sau piept.
Medicii asociază durerea în piept de care se plâng copiii mai mari și cianoza tisulară cu dezvoltarea esofagitei de reflux (iritarea și deteriorarea mucoasei esofagiene din cauza refluxului conținutului acid din stomac), precum și cu o strangulare parțială a herniei.
Senzațiile neplăcute după masă la un copil pot provoca o scădere a poftei de mâncare sau refuzul de a mânca, ceea ce agravează doar cursul anemiei. Vărsăturile pot fi însoțite de tulburări de înghițire și de dezvoltarea pneumoniei de aspirație, adică inflamația plămânilor cauzată de particulele alimentare care pătrund în tractul respirator. În cazul unei hernii mari, chiar și simetria toracelui poate fi perturbată din cauza apariției unei proeminențe neobișnuite.
Tulburările nutriționale și respiratorii cauzate de pneumonia de aspirație duc la faptul că copilul începe să rămână în urma dezvoltării față de semenii săi. După ce mănâncă, acești copii pot prezenta dificultăți de respirație, iar pulsul lor se poate accelera, ceea ce indică compresie și perturbare a sistemelor cardiovascular și respirator.
Severitatea simptomelor la copii poate varia, așadar boala nu este întotdeauna diagnosticată într-un stadiu incipient. Cert este că refluxul și regurgitarea în primele luni de viață sunt considerate normale, ceea ce înseamnă că, în absența vărsăturilor și a eructațiilor frecvente, părinții și medicii pot să nu acorde importanța cuvenită acestor simptome, mai ales că hernia esofagiană este foarte rar diagnosticată în copilărie. Anxietatea apare atunci când copilul însuși declară deja că îl arde în gât și îl doare pieptul. În cel mai bun caz, boala va fi descoperită întâmplător și va fi posibilă oprirea progresiei acesteia în timp.
Hernia esofagiană în timpul sarcinii nu este un fenomen atât de rar, însă, în multe cazuri, apare fără simptome pronunțate, așa că poate fi observată după naștere. Sarcina în sine devine un factor de risc pentru dezvoltarea herniei din cauza scăderii tonusului lamei diafragmatice și a sfincterului esofagian inferior (modificările hormonale lasă o amprentă asupra metabolismului și caracteristicilor țesuturilor), a creșterii presiunii intraabdominale pe măsură ce copilul se dezvoltă și uterul crește în dimensiune, a toxicozei sarcinii, care este însoțită de vărsături și dezvoltarea spasmului esofagian reflex.
Este adevărat că nu toate femeile însărcinate și cele aflate în perioada postpartum dezvoltă hernie esofagiană. Grupul de risc include femeile peste 30 de ani care au avut mai mult de o sarcină și o naștere.
Simptomele herniei esofagiene la femeile însărcinate nu sunt diferite de cele ale altor grupuri ale populației adulte. De asemenea, acestea pot suferi de arsuri la stomac și eructații, dureri în spatele sternului și în partea superioară a abdomenului, dificultăți la înghițire și regurgitații alimentare. Unii observă, de asemenea, o salivație crescută din cauza iritării receptorilor alimentari din gură prin ajungerea conținutului acid al stomacului acolo. În cazul herniei esofagiene și al vărsăturilor frecvente cauzate de toxicoza precoce, femeile observă că vocea lor devine răgușită și mucoasa limbii devine dureroasă.
Toxicoza și vărsăturile la începutul sarcinii nu sunt nimic nou, iar acest simptom nu are de obicei nicio legătură cu hernia esofagiană. Cu toate acestea, vărsăturile frecvente în ultimul trimestru de sarcină pot fi unul dintre simptomele evidente ale herniei. Anemia după 4 luni poate indica, de asemenea, dezvoltarea unei patologii.
O hernie axială a esofagului, caracterizată printr-un curs benign și nepredispusă la strangulare, este tratată în timpul sarcinii prin metode conservatoare și nu reprezintă un obstacol în calea nașterii independente. Însă o hernie fixă reprezintă un pericol pentru viața mamei și a fătului, necesită o monitorizare specială a evoluției bolii și implică o cezariană. La urma urmei, în timpul nașterii, cu presiune ridicată în interiorul peritoneului, poate apărea strangularea acesteia, însoțită de dureri acute până la pierderea conștienței.
Diagnosticul herniei hiatale
După cum am reușit deja să înțelegem, simptomele unei hernii esofagiene nu sunt deosebit de specifice. Cei care suferă de boli precum gastrită, pancreatită, ulcere stomacale și altele pot spune că toate simptomele de mai sus le sunt bine cunoscute. Mai mult, mulți pacienți cu hernie și care nu au solicitat sfatul unui gastroenterolog, care mai întâi prescrie teste de diagnostic și apoi pune un diagnostic final pe baza rezultatelor acestora, tratează independent o patologie inexistentă, autodiagnosticându-se cu aceeași gastrită sau ulcer stomacal și uneori chiar cu boli de inimă și plămâni.
Diagnosticarea unei hernii hiatale doar pe baza manifestărilor externe este o sarcină ingrată, deoarece simptomele acestei patologii sunt tipice pentru majoritatea bolilor tractului gastrointestinal. Interogarea pacientului și prescrierea unor analize standard de sânge și urină nu pot decât să îndrume medicul în direcția corectă.
Medicul acordă atenție oricăruia dintre simptomele enumerate mai jos, dar dacă sunt prezente în combinație, acest lucru indică în mod clar o patologie existentă a sistemului digestiv:
- Durere surdă, dureroasă sau ascuțită în abdomenul superior și în piept, a cărei intensitate se schimbă odată cu schimbarea poziției corpului și în funcție de aportul alimentar.
- Apariția arsurilor la stomac dureroase, care sunt prezente pentru o lungă perioadă de timp, o senzație de arsură în spatele sternului.
- Eructații regulate și repetate de aer și mâncare, eructații după o masă copioasă sau aplecare în față.
- Episoade frecvente de sughiț care durează câteva minute.
- Apariția durerii și a arsurilor în gât și limbă, modificări ale timbrului vocii, tuse, care nu sunt asociate cu răceli și patologii cardiace.
Oricare dintre simptomele enumerate poate indica o stare de sănătate precară, dar este imposibil de spus exact despre ce boală este vorba și chiar dacă este prezent întregul complex de simptome, este imposibil de spus cu certitudine că avem de-a face cu o hernie esofagiană. Și din moment ce motivul schimbării stării de bine a pacientului este ascuns în interiorul corpului, medicii se concentrează pe diagnosticul instrumental, care le permite să examineze structurile interne ascunse ochiului.
Gastroscopia este considerată un test diagnostic standard pentru hernia esofagiană și multe alte patologii gastrointestinale. Fibrogastroduodenoscopia (prescurtată FGDS) este un studiu al esofagului, stomacului și unei părți a duodenului din interior, prin introducerea unui tub flexibil cu o mini-cameră la capăt prin gura pacientului. Cu alte cuvinte, acesta este un studiu endoscopic cu traumatism redus care vă permite să vedeți starea suprafețelor interne ale organelor digestive fără a face incizii și să identificați procesele inflamatorii și erozivo-ulcerative din acestea.
FGDS vă permite să evaluați vizual starea membranei mucoase, modificările formei stomacului și esofagului, dimensiunea acestora și funcția contractilă. Ce semne în timpul FGDS ajută la suspectarea unei hernii esofagiene:
- Lungimea insuficientă a esofagului, care la adulți variază de la 23 la 30 cm, o scădere a dimensiunii secțiunii sale abdominale și a distanței de la incisivii inferiori la cardia stomacului.
- Prezența focarelor de stenoză a esofagului și stomacului și a cavității herniare.
- Funcționare deficitară a sfincterului esofagian inferior, care nu se închide complet sau se contractă inactiv.
- Refluxul conținutului stomacului în lumenul esofagului și neuniformitatea asociată a suprafeței membranei mucoase a părții inferioare a esofagului.
- Modificări ale dimensiunii și severității unghiului dintre esofag și peretele stomacului (unghiul lui His crește și se netezește).
- Expresie ușoară a pliurilor stomacului în punctul de unire cu esofagul.
- Aciditate crescută a sucului gastric, pe care medicii o pot măsura și în timpul FGDS.
- Apariția în mucoasa epitelială a esofagului a unui epiteliu cilindric necaracteristic, prezent în mucoasa intestinală (esofagul Barrett sau metaplazia Barrett este o afecțiune precanceroasă cauzată de refluxul gastroesofagian, care apare cronic cu o hernie esofagiană).
Toate cele de mai sus pot indica o hernie a deschiderii diafragmatice a esofagului doar indirect, dar reprezintă un motiv pentru prescrierea unei examinări mai detaliate. Modificările amplasării organelor digestive față de placa diafragmatică pot fi observate și evaluate cu ajutorul radiografiei.
Radiografiile sunt obligatorii pentru pacienții cu suspiciune de hernie esofagiană, deoarece acest studiu permite un diagnostic de înaltă precizie al acestei patologii și diferențierea de stenoză, ulcer gastric, esofag scurt, boală de reflux etc.
Medicii preferă de obicei radiografia convențională, dar, deoarece țesuturile moi care alcătuiesc organele digestive sunt mai puțin vizibile pe o radiografie decât țesuturile dure, examinarea se efectuează cu o substanță de contrast (sulfatul de bariu este de obicei utilizat ca substanță de contrast).
O hernie axială este detectată cu o precizie ridicată în timpul fluoroscopiei, deoarece imaginea arată clar deplasarea ascendentă a esofagului și a stomacului, partea inferioară a esofagului, cardul stomacului și uneori întregul stomac fiind deasupra diafragmei. Chiar și cu o radiografie toracică generală, se poate observa o pată luminoasă în umbra inimii în zona mediastinului posterior. După introducerea contrastului, fluoroscopia în decubit dorsal cu presiune intraabdominală crescută în cazul unei hernii esofagiene va arăta refluxul compusului de bariu în esofag din cavitatea stomacală, îngroșarea boltei stomacale, o modificare a unghiului His și o deplasare a esofagului în momentul inhalării cu mai mult de trei centimetri.
În cazul unei hernii esofagiene fixe mai puțin frecvente, radiografia convențională oferă puține informații. În acest caz, se poate prescrie o tomografie (computerizată sau prin rezonanță magnetică) pentru a clarifica diagnosticul. Tomografia computerizată a unei hernii esofagiene permite reconstrucția unei imagini tridimensionale a tractului gastrointestinal folosind aceleași radiografii și substanță de contrast, așa că este prescrisă atunci când diagnosticul este controversat sau există întrebări care nu pot fi rezolvate folosind radiografii convenționale.
Cel mai adesea, o hernie este diagnosticată accidental în timpul unei tomografii computerizate a toracelui sau regiunii abdominale. Aceasta relevă proeminențe ale tractului gastrointestinal în torace, o deschidere mărită a diafragmei, prezența unui epiploon în zona sacului herniar cu hernie fixă, un „stomac inversat” care proemine în torace (vizibil într-o imagine tridimensională).
RMN-ul herniei esofagiene nu este, de asemenea, un test de diagnostic popular. Uneori, pur și simplu nu are rost să se efectueze diagnostice costisitoare dacă problema este detectată în timpul unor teste bugetare, cum ar fi radiografia esofagiană. Cu toate acestea, trebuie spus că imagistica prin rezonanță magnetică vizualizează țesuturile moi mai bine decât radiografiile și tomografia computerizată, iar testul în sine este considerat mai sigur.
Ecografia esofagului și a stomacului în cazul unei hernii a deschiderii esofagiene a diafragmei nu este o examinare suficientă, deși permite suspectarea acestei boli la pacient. Un diagnostic final poate fi pus doar după o radiografie, o tomografie computerizată sau un RMN al stomacului și esofagului.
În cazul herniilor esofagiene fixe, este necesar și un studiu precum pH-metria, care permite evaluarea frecvenței și caracteristicilor refluxului conținutului stomacal în esofag, determinarea acidității sucului gastric și a motivelor creșterii acesteia. Studiul se efectuează pe parcursul zilei folosind o sondă introdusă prin nas și un înregistrator portabil atașat cu o curea la talie. În timpul studiului, pacientul se poate mișca liber, poate consuma alimente care nu afectează aciditatea stomacului, se poate odihni etc.
Un astfel de studiu în timp permite evaluarea funcției stomacului și a sfincterului esofagian inferior și nu doar înregistrarea dimensiunilor și a locației statice, ca în cazul radiografiei. Dacă se detectează o aciditate crescută a sucului gastric cauzată de gastrită sau ulcer gastric, atunci și aceste patologii concomitente sunt tratate.
Întrucât simptomele herniei hiatale includ dificultăți la înghițire, pacienților li se poate prescrie un test numit esofagomanometrie, care permite evaluarea forței de contracție a mușchilor esofagieni în timpul înghițirii. Acest test indică afecțiuni ale tractului gastrointestinal superior, deoarece permite evaluarea contractilității și a stării țesuturilor diferitelor secțiuni ale esofagului și stomacului. Manometria ajută la diagnosticarea insuficienței sfincterului esofagian inferior, care permite alimentelor să se deplaseze în direcția opusă (reflux).
Tratamentul herniei esofagiene
Dacă acordați atenție patologiei la apariția primelor simptome și sunteți supus examenului necesar, tratamentul bolii este mult mai simplu și dă rezultate bune chiar și fără intervenție chirurgicală. Un rol foarte important în acest sens îl joacă dieta, care ajută la menținerea unui nivel normal de aciditate a sucului gastric, ceea ce reduce iritația pereților esofagieni în timpul refluxului și, de asemenea, ajustează volumul de alimente consumate, ceea ce face posibilă reducerea frecvenței eructațiilor.
Întrucât majoritatea simptomelor neplăcute (dureri toracice și epigastrice, arsuri la stomac, senzații de arsură de-a lungul esofagului și în gât, creșterea temperaturii până la valori subfebrile) sunt asociate cu esofagita de reflux (evacuarea conținutului gastric în esofag și procesele inflamatorii și distructive asociate), tratamentul herniei esofagiene este în general similar cu terapia acestei patologii. Scopul unui astfel de tratament este de a reduce efectul iritant al conținutului stomacului asupra esofagului prin neutralizarea componentelor sale agresive, facilitarea mișcării bolusului alimentar de-a lungul esofagului, creșterea tonusului stomacului și a sfincterului esofagian inferior.
Tratamentul se desfășoară într-un mod complex prin:
- medicamente care cresc motilitatea gastrointestinală (prokinetice) și ajută la combaterea simptomelor precum refluxul, sughițul, regurgitația alimentară, vărsăturile,
- medicamente care reduc aciditatea stomacului (antiacide),
- medicamente care reduc producția de acid clorhidric (inhibitori ai pompei de protoni),
- blocante ale receptorilor histaminei utilizate în gastroenterologie (acționează similar cu medicamentele anterioare și sunt prescrise atunci când este imposibil să le luați).
Uneori, pentru a preveni congestia și a ameliora greutatea din stomac, se recomandă administrarea de preparate enzimatice: Mezim, Festal, Creon, Pancreatin și chiar Holenzym, care stimulează producerea de bilă și transportul acesteia către duoden și, prin urmare, accelerează procesul de digestie.
Dar dacă alte preparate enzimatice sunt adesea prescrise pentru diverse patologii ale stomacului pentru a facilita activitatea acestuia, deoarece nu au un efect agresiv asupra membranei mucoase, atunci „Cholenzym” este utilizat mai ales pentru patologiile ficatului, vezicii biliare și pancreasului și provoacă eliberarea de bilă, ceea ce va fi de un beneficiu îndoielnic în cazul herniei esofagiene. Mai ales dacă vorbim despre reflux, când alimentele pe jumătate digerate pot fi aruncate în esofag din stomac și secțiunile inițiale ale intestinului, unde vor fi aromatizate generos cu bilă.
Este mai bine să alegeți preparate enzimatice obișnuite pentru a ajuta stomacul, care sunt mai sigure pentru patologiile stomacale și esofagiene. În caz de constipație, care însoțește adesea diverse patologii gastrointestinale, merită să acordați atenție regimului de băut și, dacă este necesar, să luați laxative, deoarece efortul cu o hernie a deschiderii esofagiene a diafragmei contribuie la o creștere a presiunii intraabdominale, ceea ce nu ar trebui permis.
Cititorii au observat probabil că printre medicamentele prescrise pentru reflux și hernie esofagiană nu există nicio indicație a analgezicelor. Însă durerea în piept și epigastru este unul dintre principalele simptome ale patologiei. Asemănarea acestor dureri cu durerile cardiace este motivul pentru care pacienții încearcă să le amelioreze cu nitroglicerină. Această metodă funcționează, dar efectul său secundar este că un astfel de tratament întărește încrederea pacientului în boala cardiovasculară existentă și distrage atenția de la adevărata cauză a deteriorării stării de sănătate.
Cum să ameliorezi durerea cauzată de o hernie hiatală? Durerea cauzată de reflux și hernie hiatală este asociată cu stagnarea alimentelor în tractul gastrointestinal și refluxul acestora în esofag. Efectul iritant al enzimelor digestive provoacă iritații și inflamații ale pereților organelor, ceea ce este însoțit de durere. Se pare că durerea poate fi ameliorată cu medicamente care reduc aciditatea sucului gastric și formează o peliculă protectoare pe pereții stomacului și esofagului. Vorbim despre medicamente sub formă de suspensie (Almagel, Phosphalugel, Maalox), care încep să acționeze deja în timpul trecerii prin esofag, în timp ce formele de tablete ale medicamentelor necesită dizolvare în stomac. Medicamentele prescrise pentru a combate aciditatea crescută a sucului gastric vor acționa, de asemenea, ca analgezice.
Multe remedii populare ajută, de asemenea, la combaterea simptomelor neplăcute ale herniei esofagiene. Astfel, mierea naturală din flori, care este utilizată în tratamentul multor boli, inclusiv al bolilor gastrointestinale, este foarte benefică pentru hernia esofagiană.
Mierea nu este un remediu pentru esofagita de reflux, iar în timpul unei exacerbări a bolii poate doar să crească iritația esofagului dacă este consumată în forma sa pură. Dar în cursul cronic al procesului inflamator din esofag, observat în cazul unei hernii, acest medicament natural va avea un efect antibacterian și antiinflamator. Cu toate acestea, este mai bine să fie utilizat ca parte a unor rețete multicomponente sau diluat în apă (până la 50 ml pe zi), acordând preferință mierii de tei ușor digerabile.
De exemplu, pentru a combate arsurile la stomac, puteți prepara un medicament simplu și gustos din părți egale de miere și nuci, care trebuie curățate și zdrobite în prealabil. Compoziția trebuie consumată după mese, 1 lingură.
Pentru a trata arsurile la stomac, mierea poate fi amestecată cu alte ingrediente:
- suc de aloe (proporții 1:1, luați 1 linguriță înainte și după mese),
- lapte cald (1 lingură de miere la 1 pahar de lapte, se bea cu o oră înainte de masa principală și, de asemenea, când apar atacuri dureroase),
- suc de cartofi (1 linguriță de miere la ½ cană de suc, se ia cu o oră înainte de mese).
Într-o singură rețetă, puteți combina proprietățile detoxifiante și tonice ale oțetului de mere cu efectele antibacteriene, regenerative și antiinflamatorii ale mierii. Amestecați 1 lingură de oțet natural de mere cu aceeași cantitate de miere și diluați-o într-un pahar cu apă. Luați acest medicament neobișnuit în mod regulat înainte de mese, care ajută la prevenirea arsurilor la stomac, a durerii și a altor simptome ale herniei esofagiene.
Pentru combaterea eructațiilor, este potrivită o compoziție pe bază de miere, merișoare și suc de aloe, luate în cantități egale. Fructele de pădure și frunzele de aloe decojite trebuie tocate mărunt sau tocate într-un blender, amestecate cu miere și turnate cu apă fiartă. Remediul se lasă la infuzat timp de cel puțin 6 ore, după care se bea puțin câte puțin pe parcursul zilei.
Inul este considerat util și pentru hernia esofagiană. Decoctul de in (1 lingură la 0,5 l de apă, se fierbe timp de 3-5 minute și se lasă cel puțin 2 ore) va crea o peliculă protectoare pe pereții stomacului și esofagului, reducând astfel probabilitatea iritării membranelor mucoase de către enzimele digestive. Același remediu este considerat un antiacid eficient, deoarece poate reduce aciditatea sucului gastric.
O altă rețetă pentru hernia esofagiană pe bază de semințe de in. Pentru 1 lingură de semințe de in, luați 3 linguri de apă rece, lăsați la infuzat peste noapte. Dimineața, încălziți până la fierbere, dar nu fierbeți. Folosiți întregul amestec, mestecând bine boabele.
Ceaiul pentru hernia esofagiană este un medicament dubios. Dar depinde de ce fel de ceai. Dacă vorbim despre ceai negru fierbinte și tare, atunci este mai bine să refuzați o astfel de băutură tonică, deoarece va stimula doar producția de enzime digestive și va crește aciditatea stomacului, în special la cei care suferă deja de această tulburare. Dar nutriționiștii includ chiar și ceaiul verde cald în meniul pentru hernia esofagiană.
Însă ceaiurile din plante sunt deosebit de utile pentru această patologie. Prima pe lista băuturilor utile pentru bolile gastrointestinale este ceaiul de mușețel antiinflamator (1 lingură la un pahar de apă clocotită). Îl puteți bea atât înainte, cât și după mese, fără restricții speciale.
Un efect similar este oferit de ceaiul din flori de gălbenele, care se prepară după același principiu, dar se bea de cel mult 4 ori pe zi, la o oră după mese. Puteți combina 2 plante într-o singură băutură: gălbenele și mușețel.
Ceaiul de tei, pe care mulți oameni sunt obișnuiți să-l bea atunci când au o răceală sau dureri de cap, este util și pentru hernia esofagiană. Poate fi consumat fără restricții ca o băutură sănătoasă care nu crește aciditatea stomacului. Ceaiul de tei cu miere este deosebit de gustos și sănătos (1 linguriță la un pahar de băutură).
Pacienții cu hernie esofagiană pot prepara ceai de vitamine din frunze și lăstari de mur (50 g de material vegetal zdrobit la 1 cană de apă clocotită), care poate fi, de asemenea, băut fără restricții.
Ceaiurile preparate din mentă și melisă, coada-șoricelului și sunătoare, precum și din rădăcină de lemn dulce ajută la combaterea arsurilor la stomac și a sughițului. Ceaiul preparat din frunze și fructe de zmeură este o băutură gustoasă cu vitamine. Este foarte util să preparați băuturi din plantele menționate mai sus, adăugând puțină miere înainte de a bea.
Viața cu o hernie hiatală
Poate că o hernie esofagiană provoacă un anumit disconfort pacienților, dar viața nu se termină cu acest diagnostic. Dieta și tratamentul medicamentos ajută la reducerea severității simptomelor patologiei. Exercițiile de respirație și exercițiile fizice speciale care antrenează mușchii abdominali și toracici ajută la restabilirea poziției normale a stomacului în cazul unei hernii glisante, elimină simptomele dispeptice și reduc probabilitatea de reflux. Dacă aceste măsuri nu ajută și simptomele herniei esofagiene nu dispar, pacientul este pregătit pentru intervenția chirurgicală.
Orice boală își lasă amprenta asupra vieții noastre. Așadar, o hernie esofagiană necesită anumite restricții din partea noastră. Și acest lucru se referă nu numai la nutriție, ci și la activitatea fizică a unei persoane, precum și la timpul de odihnă nocturnă.
O hernie a orificiului esofagian al diafragmei este o patologie în care esofagul și stomacul sunt situate anormal, așa că nu este surprinzător faptul că simptomele se intensifică odată cu schimbarea poziției corpului. Așadar, după ce pacientul adoptă o poziție orizontală, durerea se intensifică. Dar înseamnă asta că o persoană ar trebui să doarmă în poziție așezată? Și dacă nu, pe ce parte poți dormi cu o hernie esofagiană?
Nu este nevoie să dormi în picioare sau așezat în cazul acestei boli, deoarece odihna adecvată este necesară pentru a menține forța și energia organismului. Medicii recomandă însă alegerea unei poziții întinse pe partea dreaptă, ceea ce reduce sarcina asupra tractului gastrointestinal datorită locației anatomice și a probabilității de a ciupi stomacul. În plus, refluxul nu apare de obicei în această poziție a corpului, ceea ce înseamnă că nu va exista durere.
Dar indiferent de poziția în care adoarme o persoană, aceasta nu ar trebui să se culce mai devreme de 2 ore după masă. Acest lucru se aplică persoanelor sănătoase și este deosebit de important pentru pacienții cu hernie hiatală.
Există și vești proaste pentru iubitorii de băuturi alcoolice. Hernia esofagiană și alcoolul sunt concepte incompatibile. Cert este că băuturile alcoolice, precum cafeaua sau ceaiul negru, sunt produse care stimulează secreția de suc gastric, iar creșterea producției de acid clorhidric provoacă arsuri la stomac. În cazul refluxului, acesta poate fi o glumă crudă, provocând iritații severe ale pereților esofagului și chiar perforarea acestora. Și alcoolul în sine este un iritant, nu degeaba după ce îl ingerăm, o persoană simte o senzație de arsură în tot esofagul.
Un alt motiv pentru care va trebui să renunțați la consumul regulat de alcool este riscul crescut de a dezvolta patologii inflamatorii ale ficatului și pancreasului, care devin factori de risc pentru creșterea presiunii intraabdominale, împingând organele digestive prin deschiderea diafragmei în cavitatea toracică.
Cititorii au, de asemenea, multe întrebări pe tema „herniei esofagiene și a armatei”. Majoritatea recruților consideră prezența unei hernii a orificiului esofagian al diafragmei drept un motiv suficient pentru scutirea de la serviciul militar, iar atunci când acest lucru nu se întâmplă, băieții sunt foarte surprinși. Cert este că doar băieții cu al treilea grad cel mai sever al bolii sunt supuși scutirii obligatorii de la serviciul militar (li se eliberează o carte de identitate militară în funcție de starea lor de sănătate), iar pentru cei diagnosticați cu gradul I nu există restricții, aceștia servesc în general.
Însă pot exista probleme cu hernia esofagiană de gradul II. Conform legii, un recrut cu o astfel de patologie ar trebui să fie scutit de serviciul militar, fiind înrolat în rezervă și i se eliberând un legitimație militară din motive de sănătate (articolul 60 din Lista Bolilor, paragraful „b”). Dar, de fapt, pentru a ajunge la o astfel de concluzie, este necesar să se dovedească prezența unei hernii de gradul II, adică să se efectueze o radiografie cu substanță de contrast, care este considerată „standardul de aur” pentru diagnosticarea unei hernii esofagiene. Dacă nu există rezultate ale radiografiei, nu va fi posibilă obținerea scutirii de serviciul militar.
Acum, referitor la activitatea fizică și sport. Hernia esofagiană este o patologie care nu necesită inactivitate fizică. Dimpotrivă, pentru ca sistemul digestiv să funcționeze normal, trebuie să te miști, altfel nu poți evita stagnarea în stomac și constipația, care sunt foarte periculoase în cazul unei hernii esofagiene. Efortul crește presiunea intraabdominală, ceea ce complică situația și provoacă progresia bolii.
În cazul unei hernii a deschiderii diafragmei esofagiene, plimbările în aer liber, activitatea fizică moderată, terapia specială cu exerciții fizice, yoga, Pilates și exercițiile de respirație vor fi utile. Dar sporturile cu hernie esofagiană nu sunt disponibile în totalitate. De exemplu, antrenamentul mușchilor presei toracice, alergarea și înotul nu vor provoca daune cu o proeminență hernială, spre deosebire de haltere și alte sporturi care implică stres asupra mușchilor abdominali.
Este clar că, în legătură cu cele de mai sus, întrebarea dacă este posibilă pomparea presei cu o hernie esofagiană dispare de la sine. O astfel de sarcină crește presiunea intraabdominală, ceea ce, la rândul său, provoacă reflux și o proeminență și mai mare a organelor în piept. Pentru a crește tonusul mușchilor abdominali, complexul DFC include exerciții speciale care nu vor provoca complicații ale bolii.
Din același motiv, pacienților nu li se recomandă să poarte bandaje, benzi elastice strânse în pantaloni sau curele și bretele strânse.
Poți face genuflexiuni cu o hernie esofagiană? Aceasta este o problemă controversată. În general, potrivit gastroenterologilor, genuflexiuni, ciclism și antrenament pe o bicicletă staționară nu sunt interzise dacă le faci în limite rezonabile. Dar genuflexiuni cu încărcătură (cu o încărcătură în mâini) sunt o cu totul altă chestiune. Cu astfel de exerciții, precum și cu ridicarea greutăților, presiunea din cavitatea abdominală crește, ceea ce nu ar trebui permis în cazul unei hernii. Orice exercițiu nu ar trebui să provoace o creștere a presiunii intraabdominale - aceasta este o cerință importantă pentru toți sportivii și fanii unui stil de viață sănătos.
Dacă o persoană dorește să continue să practice sport după ce a fost diagnosticată, ar trebui să consulte mai întâi un medic care o va ajuta să dezvolte un program de antrenament sigur și să determine tipurile de sport permise pentru această patologie.
Și o altă întrebare importantă: este posibilă dizabilitatea în cazul unei hernii esofagiene? Pe de o parte, dacă hernia nu este tratată, în timp poate progresa și poate provoca perturbări grave în procesul de alimentație. Iritația și inflamația pe termen lung a esofagului duc la apariția stricturilor esofagiene, care îngreunează trecerea bolusului alimentar. Dar, pe de altă parte, atâta timp cât acest lucru nu afectează capacitatea unei persoane de a desfășura o muncă, nimeni nu îi va da dizabilitate.
Invaliditatea este posibilă doar în cazul stenozei esofagiene, care limitează complet funcțiile vitale și performanța la locul de muncă. De exemplu, necesitatea unor mese fracționate în cazul unei hernii esofagiene complicate de stenoza organului poate fi motivul pentru încadrarea în Grupa 3 de invaliditate, considerată activitate. Cei care au fost diagnosticați cu stenoză esofagiană de gradul 2 sau au suferit o intervenție chirurgicală de reconstrucție a organelor (pentru perioada de adaptare) se pot baza pe Grupa 2.
Și pentru primul grup de dizabilități, este necesar să se limiteze nu numai activitățile de viață, ci și îngrijirea personală, ceea ce este extrem de rar în cazul unei hernii esofagiene. Cauza poate fi o îngustare puternică a esofagului și un grad extrem de epuizare a organismului cauzat de o tulburare nutrițională, precum și o operație în care se fac 2 găuri (stoma) în gât și stomac, necesare pentru comunicarea organelor și trecerea alimentelor.
De obicei, cu un tratament și o dietă adecvate, prognosticul herniei axiale este favorabil. Simptomele herniei esofagiene dispar după un curs de tratament, iar boala nu afectează în mod real calitatea vieții pacienților. Cu toate acestea, riscul complicațiilor herniei paraesofagiene rămâne chiar și cu tratament conservator activ, așa că acestor pacienți li se recomandă să fie supuși unei intervenții chirurgicale.
Complicațiile herniei hiatale
Hernia orificiului esofagian al diafragmei este o patologie progresivă, ale cărei simptome devin pronunțate atunci când boala se complică. Deplasarea organelor peritoneale în cavitatea toracică în sine nu este un motiv pentru apariția durerii severe, așa că majoritatea pacienților indică disconfort în epigastru și durere surdă, dureroasă în spatele sternului. Însă apariția durerii ascuțite, tăioase indică inflamația herniei esofagiene și dezvoltarea proceselor erozive și ulcerative.
Inflamația pereților esofagului este asociată cu esofagita de reflux. Introducerea regulată a conținutului acid din stomac și duoden în lumenul tubului esofagian provoacă iritații ale pereților esofagului și inflamație a țesuturilor. Un proces inflamator pe termen lung devine un factor de risc pentru formarea și creșterea volumului țesutului fibros, din cauza căruia lumenul esofagului se îngustează. Și acest lucru devine un obstacol în calea consumului de alimente solide.
Acidul clorhidric și pepsina din sucul gastric pot coroda pereții neprotejați ai esofagului, provocând eroziuni și ulcere (ulcer peptic al esofagului). Efectul iritant al acestor substanțe duce din nou la îngustarea esofagului (stricturi peptice).
Leziunile erozive și ulcerative ale pereților esofagului pot duce la perforarea acestora, iar apoi apar simptome de hernie esofagiană precum vărsături cu sânge și scaun de culoarea ciocolatei. Sângerările frecvente pe fondul evoluției cronice a bolii provoacă, la rândul lor, dezvoltarea anemiei feriprive.
Modificările inflamatorii-erozive cronice ale esofagului cresc riscul de degenerare a celulelor peretelui organului și pot provoca cancer esofagian. Nu mai puțin periculoasă este strangularea unei hernii, în care pacientul simte o durere severă cauzată de o întrerupere a fluxului de nutrienți și oxigen către organ și de deteriorarea fibrelor nervoase.
În timpul strangulării, mișcarea alimentelor de-a lungul esofagului este limitată, acestea trecând cu dificultate prin lumenul redus al organului sau neputând intra în stomac comprimat de diafragmă. Acest lucru crește durerea, provoacă greață și vărsături și nu permite unei persoane să mănânce normal. Cu strangularea completă a esofagului sau a stomacului în deschiderea diafragmei, pacientul nici măcar nu poate bea, deși acest lucru se întâmplă extrem de rar și necesită îngrijiri de urgență.
În timpul procedurilor de diagnostic, se poate observa o modificare a culorii herniei. Aceasta devine mai închisă la culoare sau cenușie din cauza proceselor necrotice care apar în ea, cauzate de privarea țesuturilor și otrăvirea organismului cu produse de descompunere celulară. Modificările necrotice ale țesuturilor esofagului și stomacului duc la o perturbare a funcționalității acestora și pot provoca o afecțiune gravă, provocată de sepsis.
Tratamentul chirurgical al bolii dă rezultate bune, dar nu poate exclude complet recidiva herniei esofagiene, care, conform diverselor date, apare în 12-30% din cazuri în perioada târzie după intervenția chirurgicală. Chirurgia plastică a orificiului diafragmatic ajută la prevenirea unei astfel de complicații.
Mulți pacienți, observând absența simptomelor observate anterior, pot crede că boala a trecut, așa că pe internet puteți găsi uneori întrebări pe tema dacă o hernie esofagiană poate dispărea de la sine? Nu ar trebui să vă bazați pe asta. Dispariția și apariția periodică a simptomelor herniei este caracteristică tipului axial de patologie, când stomacul și esofagul se pot deplasa în deschiderea diafragmei. În funcție de aceasta, simptomele pot apărea și dispărea, ceea ce nu înseamnă scăparea de boală.
Niciun medicament nu poate ajuta la restabilirea deschiderii diafragmatice la dimensiunea și tonusul inițial, ele doar previn complicațiile cauzate de reflux și spasmul esofagului. Fără tratament și nerespectarea dietei, hernia nu numai că nu va dispărea, dar va continua să progreseze.

