
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Prolaps genital feminin
Expert medical al articolului
Ultima examinare: 07.07.2025
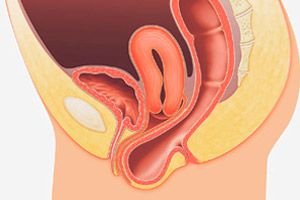
Prolapsul organelor genitale este o boală polietiologică, a cărei bază este distrofia și insuficiența aparatului ligamentos al uterului și al mușchilor planșeului pelvin, creșterea presiunii intraabdominale. Structuri pelvine: uter (prolaps uterin) sau vagin (prolaps vaginal), peretele vaginal anterior (hernie vezică) sau peretele vaginal posterior (rectocel).
Factori de risc
Factorii care contribuie la dezvoltarea insuficienței musculare a planșeului pelvin includ nașterea patologică, deficitul de estrogen, modificările musculare și ale țesutului conjunctiv legate de vârstă, predispoziția genetică, precum și o serie de boli extragenitale și condiții sociale nefavorabile.
Patogeneza
În patogeneza prolapsului și/sau a prolapsului genital la femeile tinere nulipare (sau cu nașteri necomplicate) cu fond hormonal neschimbat și condiții sociale normale, rolul principal îl joacă un defect sistemic al țesutului conjunctiv. Sub influența oricăruia dintre factorii enumerați sau a efectului lor combinat, apare insuficiența funcțională a aparatului ligamentos al organelor genitale interne și al planșeului pelvin. Pe fondul insuficienței funcționale a aparatului ligamentos al uterului și al anexelor sale și al creșterii presiunii intraabdominale, organele încep să se extindă dincolo de planșeul pelvin. În acest caz, se disting mai multe variante ale mecanismelor patogenetice ale prolapsului uterin și vaginal:
- uterul este situat în întregime în interiorul fundului unic extrem de extins; lipsit de orice sprijin, este comprimat prin planșeul pelvin;
- O parte a uterului este situată în interior, iar o parte este în exteriorul orificiului herniar; prima parte este comprimată în exterior, în timp ce cealaltă este presată pe baza de susținere.
În a doua variantă, partea vaginală a colului uterin, datorită presiunii constante din interiorul orificiului herniar, poate coborî și se poate întinde (elongatio coli); în timp ce corpul uterin, situat în afara orificiului herniar și adiacent mușchiului elevator al aniului, încă parțial funcțional, rezistă prolapsului complet al organului. Acest mecanism explică formarea unui uter alungit și subțiat, a cărui alungire depinde exclusiv sau în principal de hipertrofia colului uterin, în timp ce fundul uterin poate rămâne într-o poziție aproape corectă în acest moment. Într-o astfel de situație, prolapsul complet al uterului are loc odată cu retroflexia acestuia - atunci când axa uterului coincide cu axa vaginului. Prin urmare, retroflexia este considerată un factor de risc pentru prolapsul complet al uterului.
În practica clinică, se utilizează încă clasificarea prolapsului organelor genitale feminine propusă de KF Slavyansky.
Simptome prolaps genital feminin
Cele mai frecvente plângeri ale pacienților cu prolaps al organelor genitale interne sunt: durere și/sau senzație de greutate în abdomenul inferior, leucoree, disfuncție sexuală, senzație de corp străin în vagin, incontinență urinară și gazoasă în timpul efortului fizic, tuse, strănut.
Etape
Clasificarea deplasărilor descendente ale vaginului (conform lui KF Slavyansky):
- Gradul I. Prolapsul peretelui vaginal anterior, al peretelui posterior sau al ambelor împreună (pereții nu se extind dincolo de intrarea în vagin).
- Gradul II. Prolapsul pereților vaginali anteriori sau posteriori, precum și al ambelor împreună (pereții sunt situați în afara orificiului vaginal).
- Gradul 3. Prolaps complet al vaginului, care este însoțit de prolapsul uterin.
Ce trebuie să examinăm?
Cine să contactați?
Tratament prolaps genital feminin
Caracteristicile anatomice și topografice ale organelor pelvine, alimentarea comună cu sânge, inervația și conexiunile funcționale strânse ne permit să le considerăm ca un singur sistem în care chiar și modificările locale provoacă leziuni funcției și anatomiei organelor vecine. Prin urmare, scopul principal al tratamentului prolapsului este de a elimina nu numai boala subiacentă, ci și de a corecta afecțiunile organelor genitale, vezicii urinare, uretrei, rectului și planșeului pelvin.
Printre factorii care determină tactica de tratament pentru pacienții cu prolaps genital, se disting următorii:
- gradul de prolaps al organelor genitale;
- modificări anatomice și funcționale ale organelor genitale (prezența și natura bolilor ginecologice concomitente);
- posibilitatea și fezabilitatea conservării și restabilirii funcțiilor reproductive și menstruale;
- caracteristici ale disfuncției colonului și sfincterului rectului;
- vârsta pacienților;
- patologia extragenitală concomitentă și gradul de risc al intervenției chirurgicale și al îngrijirilor anestezice.
Tratament general de întărire. Acest tip de terapie are ca scop creșterea tonusului țesuturilor și eliminarea cauzelor care contribuie la deplasarea organelor genitale. Recomandate: nutriție adecvată, proceduri în apă, exerciții gimnastice, schimbarea condițiilor de muncă, masaj uterin.
Tratamentul chirurgical al prolapsului organelor genitale. O metodă justificată patogenic de tratament al prolapsului organelor genitale feminine trebuie considerată intervenția chirurgicală.
Până în prezent, sunt cunoscute peste 300 de metode de corectare chirurgicală a acestei patologii.
Metodele cunoscute de corecție chirurgicală a prolapsului genital pot fi împărțite în 7 grupe, pe baza structurilor anatomice care sunt întărite pentru a corecta poziția incorectă a organelor genitale.
- Primul grup de operații – întărirea planșeului pelvin – colpoperineolevatoroplastie. Având în vedere că mușchii planșeului pelvin sunt întotdeauna implicați patogenetic în procesul patologic, colpoperineolevatoroplastia trebuie efectuată în toate cazurile de intervenție chirurgicală ca ajutor suplimentar sau primar.
- Al doilea grup de operații – utilizarea diferitelor modificări de scurtare și întărire a ligamentelor rotunde ale uterului. Cea mai frecvent utilizată este scurtarea ligamentelor rotunde cu fixarea lor pe suprafața anterioară a uterului. Scurtarea ligamentelor rotunde ale uterului cu fixarea lor pe suprafața posterioară a uterului, ventrofixarea uterului conform lui Kocher și alte operații similare sunt ineficiente, deoarece ligamentele rotunde ale uterului, care au o elasticitate ridicată, sunt utilizate ca material de fixare.
- Al treilea grup de operații este întărirea aparatului de fixare a uterului (ligamentele cardinale, uterosacrale) prin sutura lor, transpoziție etc. Acest grup include „operația Manchester”, a cărei esență este scurtarea ligamentelor cardinale.
- Al patrulea grup de operații este fixarea rigidă a organelor prolapsate pe pereții pelvisului - pe oasele pubiene, sacrum, ligamentul sacrospinal etc. Complicațiile acestor operații sunt osteomielita, durerea persistentă, precum și așa-numitele poziții operatorii-patologice ale organelor pelvine cu toate consecințele care decurg din acestea.
- Al 5-lea grup de operații este utilizarea materialelor aloplastice pentru a întări aparatul ligamentos al uterului și a-l fixa. Utilizarea acestor operații duce adesea la respingerea aloplastului și la formarea fistulelor.
- Al șaselea grup de operații este obliterarea parțială a vaginului (colporafia mediană conform lui Neugebauer-Lefort, cleisa vagino-perineală - operația Labhardt). Operațiile sunt non-fiziologice, exclud posibilitatea activității sexuale și se observă recidive ale bolii.
- Al 7-lea grup de operații este o intervenție chirurgicală radicală - histerectomia vaginală. Desigur, această operație elimină complet prolapsul de organe, însă are o serie de aspecte negative: recidive ale bolii sub formă de enterocel, perturbarea persistentă a funcțiilor menstruale și reproductive.
În ultimii ani, tactica corecției combinate a prolapsului genital prin laparoscopie și acces vaginal a devenit populară.
Metode ortopedice de tratare a prolapsului organelor genitale. Metodele de tratare a prolapsului și a prolapsului organelor genitale la femei care utilizează pesare sunt utilizate la vârste înaintate, atunci când există contraindicații pentru tratamentul chirurgical.
Tratament fizioterapeutic. Metodele de fizioterapie și sfinterotonizare diadinamică aplicate la timp și corect sunt de mare importanță în tratamentul organelor genitale pubiene și al incontinenței urinare la femei.


 [
[