
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Anevrisme cardiace acute și cronice: ventriculare, septale, postinfarct, congenitale
Expert medical al articolului
Ultima examinare: 05.07.2025
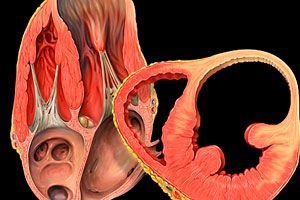
Nu degeaba medicii clasifică patologiile inimii, care este un fel de motor al întregului organism, drept cele mai periculoase pentru viața umană. Considerate anterior boli ale vârstnicilor, acestea au o tendință neplăcută de a reduce vârsta pacienților. Unele patologii cu un procent destul de mare de rezultate fatale, cum ar fi anevrismul cardiac, se pot dezvolta atât la adulți, cât și la nou-născuți. Și acesta este deja un semnal pentru a afla cât mai multe despre această patologie, pentru a preveni dezvoltarea ei, dacă este posibil.
Epidemiologie
Statisticile susțin că bărbații de peste 40 de ani sunt mai predispuși la boală. Cu toate acestea, nimeni nu este imun la această patologie, nici măcar copiii mici, care pot avea un anevrism cardiac congenital.
În marea majoritate a cazurilor, anevrismul este diagnosticat în zona peretelui anterolateral și a apexului ventriculului stâng al inimii. Anevrismul ventriculului drept, atriului drept, peretelui posterior al ventriculului stâng, septului interventricular și aortei inimii este considerat un diagnostic mai rar.
Cea mai frecventă și periculoasă cauză a dezvoltării slăbiciunii musculare cardiace este un infarct miocardic anterior (conform diverselor surse, de la 90 la 95% din toate cazurile de boală). Acesta este asociat cu 5 până la 15% din cazurile de anevrism ventricular stâng. Dacă luăm numărul total de cazuri de anevrism interventricular și patologie ventriculară stângă, acestea reprezintă aproximativ 15-25% din numărul total de pacienți.
Cauze anevrisme cardiace
În majoritatea cazurilor, un anevrism cardiac se dezvoltă în decurs de trei luni după un infarct miocardic, dar această perioadă poate dura până la șase luni. Deoarece probabilitatea unui atac de cord este cea mai mare în zona ventriculului stâng și a septului care separă ventriculul stâng de cel drept, în majoritatea cazurilor se formează un anevrism acolo.
În această situație, un anevrism cardiac se dezvoltă ca urmare a deformării mușchiului cardiac ventricular stâng în timpul infarctului miocardic și a procesului ulterior de necroză tisulară. Medicii numesc acest tip de anevrism anevrism ventricular stâng. Dacă se observă o umflătură a septului dintre ventricule, atunci vorbim despre un anevrism al septului interventricular al inimii.
Însă infarctul miocardic nu este singurul motiv pentru apariția zonelor slăbite de țesut muscular în inimă. Această stare de fapt poate fi facilitată de alte motive care pot afecta performanța inimii și dezvoltarea unui anevrism în aceasta.
Aceste motive includ:
- o patologie care se dezvoltă ca urmare a hipoxiei miocardice și se numește cardiopatie ischemică,
- o boală inflamatorie care afectează miocardul, care are cel mai adesea o etiologie virală sau infecțioasă (miocardită).
- o patologie asociată cu tensiune arterială persistent crescută, denumită în cercurile medicale hipertensiune arterială,
- traumatisme ale mușchiului cardiac (consecințele accidentelor, căderilor de la înălțime, loviturilor cu obiecte ascuțite etc.), precum și rănile la nivelul inimii primite în timpul operațiunilor militare sau în timp de pace. Aici vorbim despre anevrismul posttraumatic, în care intervalul dintre evenimentul traumatic și debutul bolii poate fi de până la 10-20 de ani.
Activitatea fizică excesivă în primele două luni după un atac de cord poate, de asemenea, provoca dezvoltarea unui anevrism cardiac. Din acest motiv, medicii recomandă ca persoanele care au suferit un atac de cord să se abțină de la sporturi active sau de la muncă fizică grea acasă sau la serviciu.
Factori de risc
Factorii de risc pentru dezvoltarea anevrismelor în diferite zone ale inimii includ:
- Diverse patologii infecțioase care duc la deformarea pereților vasculari și la perturbarea fluxului sanguin în aceștia, de exemplu:
- boli venerice (în principal sifilis) care perturbă funcționarea și integritatea multor sisteme ale corpului,
- procese inflamatorii care afectează endocardul inimii și afectează negativ capacitatea mușchilor de a se contracta activ (endocardită),
- o boală infecțioasă severă numită tuberculoză, care provoacă complicații la nivelul diferitelor organe și sisteme ale corpului,
- boală reumatică.
- Obiceiuri proaste precum fumatul și abuzul de alcool, care au un impact negativ asupra întregului sistem cardiovascular.
- Intervenții chirurgicale pe cord și consecințele acestora (de exemplu, complicații postoperatorii cauzate de utilizarea materialelor de calitate inferioară, calificări scăzute ale chirurgului sau caracteristici corporale ale pacientului care nu au fost luate în considerare de medic la momentul respectiv, dezvoltarea tahicardiei sau creșterea tensiunii arteriale în ventricul în perioada postoperatorie etc.).
- Impactul negativ al anumitor substanțe asupra miocardului, provocând intoxicația acestuia și procese inflamatorii în mușchi (în acest caz, vorbim despre miocardită toxică). Acest lucru se întâmplă dacă o persoană este prea pasionată de alcool, cu un exces de hormoni tiroidieni, cu patologii renale și gută, caracterizată printr-o creștere a nivelului de acid uric din sângele pacientului, atunci când în organism intră substanțe care sunt prost tolerate de acesta (medicamente, vaccinuri, otrăvuri de insecte etc.).
- Boli sistemice în care organismul pacientului începe să producă anticorpi împotriva celulelor „străine” ale mușchiului cardiac. În acest caz, lupusul sau dermatomiozita pot fi cauza unui anevrism cardiac.
- Cardioscleroza este o boală în care țesutul muscular este înlocuit treptat cu țesut conjunctiv, reducând rezistența peretelui inimii. Cauzele acestei patologii nu au fost încă pe deplin studiate.
- Iradierea organelor toracice. Cel mai adesea apare în timpul radioterapiei pentru tumorile localizate în zona sternului.
Printre altele, anevrismul cardiac poate fi și congenital, ceea ce este ceea ce medicii întâlnesc adesea atunci când diagnostichează această patologie la copii. Aici putem evidenția 3 factori care provoacă dezvoltarea acestei boli:
- Factor ereditar. Boala poate fi moștenită. Riscul acestei patologii crește semnificativ dacă rudele bebelușului au avut un anevrism al inimii sau al vaselor de sânge.
- Factorul genetic. Prezența anomaliilor cromozomiale și a defectelor calitative sau cantitative asociate ale țesutului conjunctiv. De exemplu, în boala Marfan, există o insuficiență sistemică a țesutului conjunctiv în corpul copilului, care progresează pe măsură ce copilul crește.
- Anomalii congenitale ale structurii țesutului cardiac, de exemplu, înlocuirea parțială a țesutului muscular din miocard cu țesut conjunctiv, care nu este capabil să mențină tensiunea arterială. Astfel de anomalii ale structurii inimii copilului sunt adesea asociate cu evoluția problematică a sarcinii la mamă (fumat, alcoolism, administrarea de medicamente interzise în timpul sarcinii, boli infecțioase la femeia însărcinată, cum ar fi gripa, rujeola etc., expunerea la radiații, condiții de muncă nocive etc.).
Patogeneza
Pentru a înțelege ce este un anevrism cardiac, trebuie să aprofundezi puțin anatomia și să-ți amintești ce este motorul uman - inima.
Așadar, inima nu este altceva decât unul dintre numeroasele organe din corpul nostru. Este goală în interior, iar pereții ei sunt alcătuiți din țesut muscular. Peretele inimii este format din 3 straturi:
- endocard (stratul epitelial intern),
- miocard (stratul muscular mijlociu),
- epicard (stratul exterior, care este țesut conjunctiv).
În interiorul inimii există o despărțitură solidă care o împarte în două părți: stânga și dreapta. Fiecare parte este la rândul ei împărțită într-un atriu și un ventricul. Atriul și ventriculul fiecărei părți a inimii sunt conectate între ele printr-o deschidere specială cu o valvă deschisă către ventricule. Valva bicuspidă din partea stângă se numește mitrală, iar valva tricuspidă din partea dreaptă se numește tricuspidă.
Sângele din ventriculul stâng intră în aortă, iar din ventriculul drept - în artera pulmonară. Refluxul sângelui este împiedicat de valvele semilunare.
Munca inimii constă în contracția ritmică constantă (sistolă) și relaxarea (diastolă) a miocardului, adică există o contracție alternativă a atriilor și ventriculelor, împingând sângele în arterele coronare.
Toate cele de mai sus sunt tipice pentru un organ sănătos. Dar dacă, sub influența anumitor cauze, o secțiune a părții musculare a inimii devine mai subțire, aceasta devine incapabilă să reziste presiunii sângelui din interiorul organului. După ce și-a pierdut capacitatea de a rezista (de obicei din cauza aportului insuficient de oxigen, a scăderii tonusului muscular sau a deteriorării integrității miocardului), o astfel de secțiune începe să iasă în evidență pe fundalul întregului organ, proeminentă spre exterior și, în unele cazuri, lăsată sub forma unui sac cu un diametru de 1 până la 20 cm. Această afecțiune se numește anevrism cardiac.
Presiunea sângelui asupra pereților inimii rămâne uniformă și constantă. Dar partea sănătoasă a peretelui muscular o poate controla, în timp ce cea slăbită (deformată) nu o poate face. Dacă funcționalitatea și rezistența septului care separă ventriculele sau atriile celor două jumătăți ale inimii sunt afectate, acesta se poate umfla și spre dreapta (deoarece este determinat fiziologic că ventriculul stâng funcționează mai mult decât cel drept), dar în interiorul organului.
Peretele muscular ischemic își pierde capacitatea de a se contracta normal, rămânând predominant într-o stare relaxată, ceea ce nu poate decât să afecteze fluxul sanguin și nutriția întregului corp, iar acest lucru duce la apariția altor simptome periculoase pentru sănătate și viață.
Așadar, am aflat ce este inima și cum apare o patologie cardiacă atât de periculoasă precum anevrismul anumitor zone ale inimii. Și am descoperit chiar că cea mai „populară” cauză a dezvoltării acestei boli este o altă patologie cardiacă care pune viața în pericol - infarctul miocardic, în urma căruia se formează zone necrotice și cicatrici pe mușchiul inimii principale, perturbând aportul de oxigen și nutrienți către mușchi și reducându-i rezistența.
Simptome anevrisme cardiace
Faptul că anevrismul cardiac poate avea dimensiuni, localizări și cauze diferite ale dezvoltării patologiei determină diferențe semnificative în manifestarea bolii la diferite persoane. Cu toate acestea, pentru a depista boala chiar de la început, fără a aștepta ca anevrismul să crească la dimensiuni critice (semnificativă clinic este o scădere a rezistenței musculare chiar și pe o suprafață mică de 1 cm), trebuie să cunoașteți și să acordați atenție cel puțin acelor simptome care sunt caracteristice oricărui tip de anevrism cardiac.
Primele semne prin care se determină un anevrism cardiac de orice localizare includ:
- Durere în zona inimii sau o senzație de greutate (presiune) în spatele sternului din stânga. Durerea este paroxistică. Când o persoană se odihnește și este calmă, durerea dispare.
- Stare de rău și slăbiciune rezultate din aportul insuficient de oxigen la sistemul neuromuscular. Aceasta apare din cauza scăderii volumului de sânge pompat din cauza funcției contractile insuficiente a miocardului în zona anevrismului.
- Tulburări ale ritmului cardiac, numite aritmie, și senzația unei bătăi puternice a inimii, pe care o persoană nu o simte într-o stare normală (conform plângerilor pacienților, inima bate puternic). Cauza acestei afecțiuni este conductivitatea insuficientă a impulsurilor nervoase în zona anevrismului și o încărcare mare asupra organului bolnav. Aritmiile cresc sub influența stresului sau a efortului fizic intens.
- Tulburări ale ritmului respirator, dificultăți de respirație sau pur și simplu dificultăți de respirație, care în cursul acut al bolii pot fi însoțite de atacuri de astm cardiac și edem pulmonar. Presiunea ridicată din interiorul inimii este transmisă treptat vaselor care alimentează plămânii cu sânge. Drept urmare, schimbul de oxigen este perturbat și devine mai dificil pentru o persoană să respire. De aici și ritmul respirator perturbat.
- Ton palid al pielii. Cauza este din nou o perturbare a aprovizionării cu oxigen a țesuturilor organismului. În primul rând, resursele sunt direcționate către organele vitale (creier, inimă, rinichi), iar pielea rămâne mai puțin saturată cu sânge.
- Extremități reci și îngheț rapid asociate cu probleme circulatorii.
- Scăderea sensibilității pielii, apariția „pielii de găină”.
- O tuse seacă, paroxistică, neasociată cu o răceală sau o infecție. Se mai numește și cardiacă. Poate fi o consecință a congestiei vaselor pulmonare sau poate apărea ca urmare a compresiei plămânului de către un anevrism mare.
- Transpirație crescută.
- Vertij sau, în limbaj comun, amețeli, care pot apărea cu o frecvență variabilă.
- Umflare care poate fi observată pe față, brațe sau picioare.
- Febră de lungă durată (în anevrisme acute).
- Venele din zona gâtului devin foarte angorjate, făcându-le mai vizibile.
- Voce răgușită.
- Acumularea de lichid în cavitatea abdominală sau pleurală, ficat mărit, pericardită uscată, care este un proces inflamator în pericard, însoțit de modificări fibroase, obstrucția diferitelor vase de sânge (poate fi detectată în timpul măsurilor de diagnostic pentru anevrismul cronic).
Simptomele anevrismului cardiac se pot suprapune peste diverse manifestări ale altor patologii existente ale sistemelor cardiovascular și respirator, ceea ce complică semnificativ diagnosticul bolii. Iar simptomele în sine, în funcție de dimensiunea anevrismului, pot fi exprimate în grade diferite. În cazul unui anevrism cardiac mic sau congenital, boala poate evolua mult timp fără simptome suspecte și își poate aminti de ea însăși mult mai târziu.
În ce parte a inimii sunt cel mai des diagnosticate anevrismele?
După cum am menționat deja, cea mai frecventă formă de patologie miocardică este considerată a fi anevrismul ventriculului stâng al inimii. Această zonă este cea mai solicitată decât altele. Experiență cea mai mare a sarcinii, ventriculul stâng este mai predispus la deteriorarea din cauza infarctului miocardic. Și, prin urmare, cel mai des se detectează un anevrism la nivelul acestuia. Acest lucru poate fi facilitat și de leziuni cardiace sau patologii infecțioase.
În timpul procedurilor de diagnostic, medicul poate observa o proeminență a peretelui ventriculului stâng. Cel mai adesea, anevrismul ventricular stâng se află pe peretele anterior al acestuia. Există însă cazuri frecvente ale acestei boli în care anevrismul (proeminența) se află în vârful inimii, pe partea stângă.
Această patologie nu este tipică pentru copii din cauza absenței la această categorie de pacienți a unor cauze care pot duce la dezvoltarea acestei boli.
Mai puțin frecvent la pacienți este anevrismul vaselor cardiace. Acesta poate fi fie un anevrism al aortei ascendente a inimii, fie o proeminență a peretelui sinusurilor aortice.
În primul caz, boala este cauzată în principal de procese inflamatorii care apar ca o consecință a bolilor infecțioase. Plângerile pacienților se reduc la dureri în piept, dificultăți de respirație și edeme de diferite localizări datorate compresiei venei cave de către peretele proeminent al aortei.
Anevrismul sinusurilor aortice este asociat cu o scădere a lumenului arterelor coronare, în urma căreia, sub presiunea sângelui, peretele slăbit începe, dintr-un anumit motiv, să se lase, punând presiune pe partea dreaptă a inimii. Din fericire, patologiile vaselor cardiace asociate cu slăbirea pereților sunt rare.
Anevrismul septal ventricular nu este foarte frecvent, deoarece este considerat o boală cardiacă congenitală. Cu toate acestea, nu este întotdeauna detectat în timpul sarcinii sau imediat după nașterea copilului. Uneori, subdezvoltarea congenitală a septului dintre ventriculele inimii face ca anevrismul să se umfle după un timp.
Cel mai adesea, această patologie este detectată întâmplător, în special în timpul ecocardiografiei, deoarece este caracterizată printr-un curs asimptomatic.
Un anevrism poate alege ca locație și alte zone ale inimii (ventriculul sau atriul drept, peretele posterior al ventriculului stâng), dar acest lucru se întâmplă destul de rar.
Anevrismul cardiac la copii
Oricât de ciudat ar suna, bolile de inimă nu sunt frecvente doar în rândul persoanelor în vârstă și mature. Tinerii, adolescenții și chiar copiii foarte mici pot suferi și ei de aceste patologii.
Protruzia patologică a unei secțiuni a mușchiului cardiac la copii este asociată cu defecte de dezvoltare ale uneia sau mai multor valve cardiace, septului interventricular sau interatrial, rezultând formarea unui anevrism în acest loc.
O patologie atât de rară precum anevrismul septului interatrial, care își poate aminti chiar și la vârsta adultă, apare în perioada prenatală din cauza subdezvoltării sau a modificărilor structurii septului inimii, care separă atriul stâng de cel drept. Prin analogie, se formează un anevrism al septului interventricular.
În copilărie, aceste tipuri de boli de inimă sunt destul de rare (nu mai mult de 1% din totalul pacienților), însă reprezintă un mare pericol pentru viața copilului. Este bine dacă patologia este detectată în timpul unei ecografii la o femeie însărcinată. Apoi, copilul este înregistrat imediat la un cardiolog după naștere, iar după ce bebelușul împlinește un an, începe să fie pregătit pentru o operație de îndepărtare a anevrismului.
Probabilitatea de a dezvolta un anevrism cardiac este mai mare la copiii născuți cu greutate mică la naștere și la bebelușii prematuri. Acest lucru se datorează faptului că defectele cardiace la aceste categorii de copii sunt mult mai frecvente și sunt mai probabil asociate cu subdezvoltarea sistemului muscular sau vascular al inimii.
În timp ce copilul este mic, un anevrism cardiac congenital se poate manifesta în niciun fel, dar pe măsură ce copilul crește și activitatea sa motorie crește, și, prin urmare, sarcina asupra inimii, pot apărea următoarele simptome:
- durere difuză în zona pieptului,
- dificultăți de respirație și dificultăți de respirație după efort fizic,
- apariția durerilor periodice în zona inimii,
- tuse fără motiv și fără producție de spută,
- oboseală rapidă, slăbiciune și somnolență,
- regurgitație în timpul hrănirii (la sugari), greață (la copiii mai mari),
- dureri de cap cu mișcări active, amețeli,
- transpirație severă indiferent de temperatura aerului.
În timpul diagnosticării, medicii determină, de asemenea, manifestări ale bolii, cum ar fi:
- pulsații anormale în zona celei de-a treia coaste din stânga, la ascultare seamănă cu sunetul unor valuri care se leagănă,
- trombi care aderă la pereții arterelor mari ale inimii, apar din cauza tulburărilor circulatorii,
- aritmie ca urmare a sportului și stresului.
Un anevrism cardiac rupt este deosebit de periculos atât pentru adulți, cât și pentru copii, din cauza subțierii severe a pereților musculari. De aceea, medicii interzic copiilor cu un astfel de diagnostic să practice sport, deoarece acest lucru este asociat cu o creștere semnificativă a încărcării mușchiului cardiac. În viitor, pacienților li se recomandă să ducă un stil de viață sănătos, să evite situațiile stresante și să respecte o dietă echilibrată.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
Etape
Stadiul anevrismului poate fi determinat de gradul de afectare a peretelui inimii. Dacă există o atrofie completă a capacității contractile a mușchiului cardiac (akinezie), acesta este un stadiu sever al bolii, cu tulburări circulatorii grave.
Dacă există fie o depresiune, fie o umflătură a peretelui anevrismului, în funcție de stadiul ciclului cardiac (sistolă sau diastolă), o astfel de afecțiune este considerată limită. Deși în acest caz se observă o tulburare circulatorie, simptomele bolii și prognosticul acesteia vor fi diferite.
Formulare
Anevrismele cardiace pot fi clasificate în funcție de diferiți parametri:
- timpul formării,
- formă,
- mecanisme de formare,
- dimensiuni,
- „materialul” peretelui anevrismului.
Clasificarea anevrismelor cardiace în funcție de momentul formării se face numai în raport cu patologiile cauzate de infarctul miocardic. Se disting următoarele tipuri de anevrisme post-infarct:
- Forma acută și cea mai frecventă a bolii. În acest caz, formarea anevrismului apare în primele 2 săptămâni după un atac de cord care a provocat leziuni ale pereților miocardici. Pacienții prezintă o creștere a temperaturii peste 38 de grade pentru o perioadă lungă de timp, probleme respiratorii sub formă de dificultăți de respirație, bătăi ale inimii rapide și ritmul acesteia este perturbat. Analizele de sânge și urină indică dezvoltarea unui proces inflamator.
Anevrismul cardiac acut este periculos din cauza riscului crescut de ruptură a proeminenței patologice a peretelui inimii sau a vaselor de sânge, ceea ce amenință viața pacientului.
- Anevrismul cardiac subacut. Poate apărea în perioada de la 2-3 săptămâni până la 2 luni după infarctul miocardic. Peretele acestui anevrism este mai dens și mai puțin susceptibil la ruptură din cauza fluctuațiilor tensiunii arteriale din interiorul ventriculului decât tipul acut de anevrism. Cu toate acestea, proeminența patologică poate apăsa asupra altor organe, provocând perturbări în funcționarea acestora. Iar scăderea funcției contractile a unuia dintre pereții inimii poate avea un efect negativ asupra circulației sângelui.
- Anevrismul cardiac cronic. Acesta este un fel de surpriză neplăcută pe care pacientul o primește la 2 sau mai multe săptămâni după un atac de cord. Uneori, forma cronică a anevrismului este o consecință a unui anevrism acut netratat.
Odată format, un astfel de anevrism nu este predispus la creștere rapidă sau ruptură sub sarcină. Dar formarea sa este plină de apariția cheagurilor de sânge, simptome cronice de insuficiență cardiacă, aritmie. Aceasta este forma cu cele mai pronunțate simptome de stare generală de rău.
O ecocardiogramă permite clasificarea anevrismelor cardiace după formă. Conform datelor sale, un anevrism poate fi:
- Difuz
- În formă de ciupercă
- Saccular
- Stratificare
- „Un anevrism în interiorul unui anevrism.”
Anevrismul difuz (plat) se caracterizează prin dimensiuni mici, iar baza sa este la același nivel cu miocardul sănătos. Cu toate acestea, proeminența poate crește și își poate schimba forma în timp. Și totuși, anevrismul cardiac cronic plat este considerat o patologie cu cel mai favorabil prognostic.
În formă de ciupercă seamănă cu un ulcior care stă pe gât. Sacular - o proeminență cu o bază largă și o gură mică. Seamănă cu un anevrism difuz, dar mai mare ca dimensiune. Atât formele în formă de ciupercă, cât și cele saculare sunt considerate periculoase, deoarece există un risc ridicat de formare a cheagurilor de sânge în interiorul anevrismului sau de ruptură a peretelui acestuia.
Anevrismul disecant al aortei inimii este o disecție longitudinală a pereților aortici, însoțită de o creștere a diametrului arterei cardiace principale. Cel mai adesea se formează ca urmare a creșterii frecvente a tensiunii arteriale. Simptomele și prognosticul depind de localizarea disecției.
„Anevrismul în anevrism” este cel mai rar tip de patologie, atunci când se formează o proeminență suplimentară pe peretele unui anevrism difuz sau sacular existent, caracterizată printr-un perete deosebit de subțire și o tendință de rupere sub cea mai mică sarcină.
În funcție de dimensiunea anevrismului, acestea pot fi:
- Nesemnificativ clinic – până la 1 cm.
- Mic – 1-2 cm.
- Mare 3-5 cm.
Conform mecanismului de formare, anevrismele se împart în:
- Adevărat
- Fals
- Funcţional.
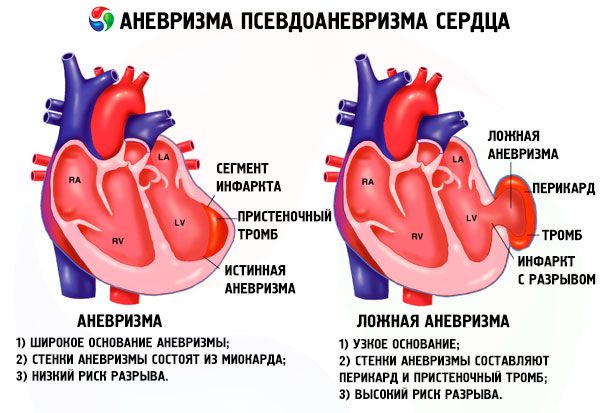
Un anevrism cardiac adevărat se formează direct din țesutul slăbit al inimii. Toate cele de mai sus se aplică în mod specific acestui tip de anevrism.
Un anevrism fals al inimii este o formațiune patologică bombată, constând în principal din țesut adeziv și o lamelă a pericardului (sacul pericardic). Prezența sângelui într-un astfel de anevrism se explică printr-un defect al peretelui inimii.
Un anevrism funcțional se dezvoltă pe fondul funcției contractile reduse a unei secțiuni a miocardului, care se îndoaie doar în timpul sistolei.
Peretele anevrismului poate fi alcătuit din următoarele materiale:
- țesut muscular,
- țesut conjunctiv (fibrină),
- o combinație a două tipuri de țesut (țesut conjunctiv format în locul miocardului necrotic).
În acest sens, anevrismele sunt împărțite în musculare, fibroase și fibromusculare.
Complicații și consecințe
Anevrismul cardiac nu este doar o afecțiune, ci o amenințare reală pentru viața pacientului. Cea mai periculoasă complicație a unui anevrism este ruptura acestuia. De obicei, fiecare minut și secundă contează. Dacă nu se iau măsuri imediate pentru salvarea pacientului, moartea este inevitabilă, mai ales dacă anevrismul a fost mare.
Ruptura de țesut este tipică în principal pentru anevrismele acute care se dezvoltă după un infarct miocardic. Țesuturile mușchiului cardiac afectate de infarct sunt considerate a fi cele mai slabe în prima până la a doua săptămână. În această perioadă se poate aștepta o ruptură a anevrismului cardiac.
O altă consecință teribilă a unui anevrism este dezvoltarea bolilor cauzate de blocarea vaselor de sânge de către trombii care s-au format în cavitatea anevrismului și care la un moment dat au început să se deplaseze prin sistemul circulator. Bolile pe care le poate provoca un tromb rupt depind de dimensiunea și direcția de mișcare a acestuia.
Trombul, intrând în artera pulmonară și blocându-se în ea, provoacă dezvoltarea unei boli periculoase numite tromboembolism, care amenință pacientul cu moartea dacă nu se iau măsuri la timp pentru a restabili circulația sanguină normală.
Odată ajuns în vasele periferice, trombul le înfundă, ducând la complicații precum gangrena extremităților (mai des a picioarelor decât a brațelor).
Un cheag de sânge care intră în artera intestinală sau renală poate provoca dezvoltarea unor patologii nu mai puțin periculoase, cum ar fi tromboza mezenterică (rata mortalității de aproximativ 70%) și infarctul renal (o patologie gravă, care, totuși, poate fi tratată cu succes).
Un accident vascular cerebral poate fi, de asemenea, rezultatul ruperii unui tromb și pătrunderii acestuia în trunchiul brahiocefalic. Printre altele, același tromb devine uneori vinovatul unui infarct miocardic recurent.
Ca o complicație a anevrismului cardiac, pacienții prezintă de obicei tulburări de ritm cardiac. Iar orice aritmie reprezintă o amenințare la hipoxie a diferitelor organe importante din corpul uman, ducând la perturbarea funcționării acestora.
Una dintre cele mai frecvente consecințe ale unui anevrism este considerată a fi și insuficiența cardiacă (cel mai adesea a ventriculului stâng al inimii), care se manifestă sub formă de slăbiciune, frisoane, paloare a pielii, amețeli, dificultăți de respirație, tuse cardiacă uscată, sindrom de edem localizat la nivelul brațelor și picioarelor. Dacă, pe măsură ce boala progresează, apare edemul pulmonar, acesta amenință pacientul nu numai cu teama de moarte, ci și cu rezultatul fatal în sine.
Care este pericolul unui anevrism al vasului cardiac? Un anevrism mic poate afecta doar ușor circulația sângelui, dar dacă dimensiunea sa crește semnificativ în timp sub presiunea fluxului sanguin, acest lucru poate duce la atrofierea coastelor și a sternului și, de asemenea, poate contribui la compresia atriului și ventriculului situate pe partea dreaptă a inimii. Aceasta din urmă amenință cu revărsarea venelor jugulare, dezvoltarea sindromului de edem și o creștere a dimensiunii ficatului.
Anevrismele mari ale sinusurilor aortice pot comprima trunchiul pulmonar. Această situație pune viața în pericol pentru pacienți. În majoritatea cazurilor, medicii pur și simplu nu au timp să facă nimic, moartea survine atât de repede.
Cea mai periculoasă este încă considerată a fi forma acută de anevrism aortic, care în majoritatea cazurilor este rezultatul unui infarct al ventriculului stâng sau al septului interatrial. Foarte des, pacienții nici măcar nu au timp să ajungă în sala de operație. Formele cronice și subacute ale patologiei se caracterizează printr-o rată a mortalității mai mică, deși reprezintă în continuare un pericol pentru viața și sănătatea pacientului dacă nu se solicită la timp ajutor de la o instituție medicală.
După cum putem vedea, anevrismul cardiac este o patologie cu care nu merită să glumești. Și cu cât se pune mai repede un diagnostic și se inițiază un tratament adecvat, cu atât sunt mai mari șansele unei persoane de a evita consecințele care pun viața în pericol și sănătatea unei patologii periculoase care afectează inima și vasele adiacente.
 [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ]
[ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ]
Diagnostice anevrisme cardiace
Formarea unui anevrism este cel mai adesea diagnosticată pe pereții ventriculului stâng după un infarct miocardic la persoanele cu vârsta peste 40 de ani. Iar principalul său pericol este că țesutul slăbit se poate rupe și sângele se va revărsa în afara inimii, ceea ce, dacă este întârziat, duce adesea la moartea pacientului.
Cine să contactați?
Tratament anevrisme cardiace
Alegerea metodei de tratament depinde de dimensiunea și tipul anevrismului, precum și de vârsta și starea pacientului. Nu este posibilă corectarea situației cu medicamente și fizioterapie, deoarece nu au fost încă găsite medicamente capabile să readucă mușchii deteriorați la forma și elasticitatea lor inițială.
Profilaxie
Deși tratamentul chirurgical al anevrismelor cardiace este metoda preferată de combatere a bolii, așa cum am văzut, nu este întotdeauna posibil. Tratamentul medicamentos este, de asemenea, preferat pentru anevrismele mici, relativ inofensive.
Dar problema este că tratamentul conservator nu este suficient. Pentru ca anevrismul să nu crească în dimensiuni și să nu se rupă, pacientul va trebui să-și reconsidere întregul stil de viață și să se limiteze în anumite aspecte. A trăi cu un anevrism cardiac înseamnă monitorizarea constantă a inimii și îndeplinirea condițiilor necesare pentru a preveni complicațiile anevrismului.
În primul rând, prevenirea complicațiilor anevrismului cardiac implică renunțarea la obiceiurile proaste, în special la fumat și consumul de alcool, care cresc încărcarea inimii. Nicotina provoacă spasme ale vaselor coronariene, tulburări de ritm cardiac, îngustarea vaselor din cauza depunerii de colesterol pe acestea. Alcoolul, dimpotrivă, dilată vasele, crescând fluxul sanguin prin pereții deteriorați ai miocardului, provocând un atac de cord.
O atenție deosebită trebuie acordată nu numai odihnei adecvate, necesară pentru orice boală, ci și nutriției și activității fizice. Nutriția pentru anevrismul cardiac este dietetică (dieta terapeutică nr. 10), care implică refuzul alimentelor sărate și picante, al alimentelor prăjite, al pâinii proaspete, al cărnii sau peștelui gras, al produselor care conțin fibre grosiere, al ceaiului tare și al produselor care conțin cafeină. O dietă bazată pe preparate vegetariene și ușoare din carne, cu o cantitate suficientă de legume, fructe și produse lactate, este concepută pentru a normaliza circulația sângelui și a ușura munca unei inimi bolnave.
Activitatea fizică în caz de anevrism cardiac trebuie redusă la minimum, deoarece ceea ce este util pentru o persoană sănătoasă poate fi periculos pentru un pacient cu patologii cardiace. Vorbim nu doar despre activitatea fizică intensă asociată cu sportul sau munca, ci și despre mișcarea activă (alergare, urcatul scărilor și chiar mers rapid). O astfel de activitate provoacă o creștere a respirației și a ritmului cardiac, ceea ce este periculos pentru țesutul anevrismului slăbit, predispus la ruptură.
Totuși, nu ar trebui să dai preferință unui stil de viață hipodinamic, pentru a nu acumula probleme suplimentare de sănătate. Plimbările zilnice liniștite în aer curat și exercițiile fizice simple nu vor dăuna unei inimi slăbite, dar îi vor satisface nevoia de oxigen.
Monitorizarea funcției cardiace implică și măsurarea regulată a tensiunii arteriale și luarea de măsuri pentru normalizarea acesteia.
Necesitatea de a ușura munca unei inimi bolnave necesită atât pierderea în greutate (dacă aceasta este peste normal), cât și consultarea la timp a unui medic dacă apar simptome alarmante (chiar dacă acestea nu sunt legate de activitatea cardiacă).
Prognoză
Prognosticul anevrismului cardiac, în special după infarctul miocardic, cu greu poate fi numit favorabil. Fără un tratament adecvat, acești pacienți decedează în decurs de 2-3 ani de la formarea anevrismului.
Cel mai bun prognostic, desigur, este pentru anevrismele plate, dar anevrismele saculare și cele în formă de ciupercă, care în majoritatea cazurilor au complicații sub formă de formare de trombi și insuficiență cardiacă, sunt o cauză foarte frecventă de deces pentru pacienți. Prognosticul este agravat de bolile concomitente, cum ar fi diabetul sau insuficiența renală, precum și de vârsta înaintată a pacientului.
Este imposibil să se dea un răspuns definitiv la întrebarea cât timp trăiesc pacienții cu anevrism cardiac. Totul depinde de tipul și dimensiunea anevrismului, de metodele de tratament al acestuia și de vârsta pacientului la momentul formării anevrismului cardiac. De exemplu, dacă anevrismul s-a format în septul interatrial în copilărie și nu a fost îndepărtat, pacientul va trăi cel mai probabil aproximativ 40-45 de ani. Cei care depășesc acest prag devin invalidi din cauza insuficienței cardiace progresive.
Dacă pacientul ia medicamente, totul depinde de acuratețea instrucțiunilor medicului, nu doar în ceea ce privește medicația, ci și stilul de viață în general. După operațiile pe cord, majoritatea pacienților trăiesc mai mult de 5 (aproximativ 75%) și chiar mai mult de 10 (de la 30 la 60%) ani. Dar, din nou, de-a lungul vieții, vor trebui să se limiteze la activitatea fizică și la unele plăceri departe de a fi sănătoase.
În ceea ce privește dizabilitatea, un astfel de scenariu este considerat destul de posibil atât în cazul unui anevrism chirurgical incurabil al inimii, cât și în cazul unor complicații după intervenția chirurgicală. Un grup de dizabilitate este acordat în principal pentru anevrismele cronice, mai ales dacă acestea sunt complicate de insuficiență cardiacă severă sau există patologii concomitente care agravează starea pacientului.
Decizia Comisiei de Expertiză Medicală și Socială cu privire la grup poate fi influențată de diverși factori. Pacienții aflați înainte de vârsta pensionării și cei pentru care intervenția chirurgicală este imposibilă din motive întemeiate sunt cei mai predispuși la indemnizație de invaliditate. Dacă un pacient cu capacitate de muncă limitată refuză pur și simplu intervenția chirurgicală, Comisia de Expertiză Medicală și Socială va insista asupra implementării acesteia înainte de a putea lua un verdict final.
Pacienții cu anevrism pot fi incluși atât în grupa a treia, cât și în grupa celor care nu lucrează. Totul depinde de starea și capacitatea lor de muncă. În unele cazuri, pacienții sunt pur și simplu trimiși la recalificare sau li se oferă un alt loc de muncă unde anevrismul cardiac nu va interfera cu îndeplinirea obligațiilor de muncă.

