
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Blocaj presacral
Expert medical al articolului
Ultima examinare: 03.07.2025
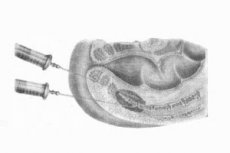
O procedură anestezică medicală utilizată în proctologie și chirurgie este un bloc presacral. Să luăm în considerare indicațiile pentru implementarea acesteia, tehnica, complicațiile.
Orice parte a sistemului nervos, atunci când este expusă la anumiți factori, poate deveni o sursă permanentă sau temporară de tulburări neurodistrofice în organism. Iritația provoacă parabioza nervilor din zona afectată, ceea ce complică transmiterea impulsurilor de la receptori la nervi și înapoi.
Avantajele blocajelor terapeutice:
- Posibilitatea utilizării multiple în scopuri terapeutice.
- Risc minim de complicații (medicamentul se administrează local, astfel încât intră în fluxul sanguin general în cantități minime).
- Ameliorarea eficientă și rapidă a durerii (administrarea locală de anestezic reduce sau elimină complet disconfortul).
Blocarea presacrală sau pararectală este o metodă de anestezie locală, adică anesteziază zona afectată. Din acest motiv, procedura este utilizată în multe operații și manipulări la nivelul anusului, leziuni ale sacrului, coccisului și pelvisului.
Indicații pentru procedură
Principala indicație pentru utilizarea blocului presacral este ameliorarea durerii severe. Scopul procedurii este de a ameliora durerea acută în coccis și sacrum.
Tehnica se bazează pe blocarea temporară a semnalelor nervoase într-o anumită zonă. Anestezicul blochează plexurile nervoase hipogastric și sacrococcigian. Procedura elimină rapid problemele fizice și psiho-emoționale. [ 1 ]
Blocul presacral este indicat în următoarele situații:
- Hemoroizi acuti.
- Fisuri anale.
- Leziuni sacrale.
- Prostatită.
- Priapism.
- Cistalgie.
- Coccigodinie.
- Ejacularea precoce.
- Leziuni la nivelul membrelor, pelvisului, pieptului.
- Colici renale și hepatice.
- Patologii obstetricale și ginecologice.
Efectul analgezic al blocadei apare imediat. Anestezicul saturează membrana mucoasă, blochează terminațiile nervoase din jur și locul inflamației. Procedura reduce, de asemenea, permeabilitatea pereților vasculari, suprimă creșterea microflorei patogene, reduce sensibilitatea la alergeni și ameliorează spasmele musculare netede. [ 2 ]
Preparare
Anestezicele locale afectează starea funcțională a nervului, perturbându-i excitabilitatea și conductivitatea. În nerv se dezvoltă un proces reversibil de așa-numită inhibiție parabiotică, care împiedică trecerea impulsurilor.
Ca înainte de orice procedură medicală, înainte de efectuarea unui bloc presacral, pacientul este supus unei pregătiri speciale. Aceasta constă într-o clismă de curățare în ziua manipulării. Dacă blocul este efectuat din cauza unui sindrom de durere severă, atunci nu este necesară nicio pregătire. De asemenea, medicul întreabă pacientul despre prezența contraindicațiilor pentru utilizarea anestezicelor medicinale.
Tehnică blocaj presacral
Blocul presacral implică injectarea de anestezic în zona din fața primului și celui de-al doilea foramen sacral pe una sau ambele părți.
Tehnica de efectuare a unui bloc presacral include:
- Înainte de procedură, trebuie clarificat istoricul alergiilor pacientului.
- S-a respectat cu strictețe tehnica aseptică.
- Înainte de puncție, se efectuează anestezie intradermică în zona în care este introdus acul.
- Pentru blocaj se folosesc ace lungi de 10-20 cm și seringi de 10-20 ml.
- Acul este introdus lent pentru a evita deteriorarea nervilor și vaselor de sânge.
- După procedură, pacientului i se recomandă să rămână în pat timp de 1-2 ore.
Procedura se efectuează în cabinetul medicului, pe un scaun de proctologie/ginecologie sau pe o canapea (pacienta este așezată pe o parte, trăgându-și genunchii spre burtă). [ 3 ]
Blocada se efectuează cu un ac lung, introducând anestezia la 2 cm în lateral și ventral de la vârful coccisului, în direcția primei și celei de-a doua deschideri sacrale. Mișcarea acului este controlată cu un deget prin rectul pacientului. Se injectează aproximativ 50 ml de soluție de novocaină 0,5% înainte de primul și al doilea sacrum, doza maximă fiind de 150 ml de soluție 0,5%.
Blocul de novocaină presacral
Novocaina este un medicament anestezic local. Medicamentul blochează fibrele și terminațiile nervoase sensibile, producând un efect anestezic. Medicamentul are o gamă largă de aplicații terapeutice. Introducerea și absorbția sa în fluxul sanguin au următoarele efecte asupra organismului:
- Reduce excitabilitatea sistemelor colinergice periferice.
- Reduce formarea de acetilcolină.
- Reduce spasmele musculare netede.
- Reduce excitabilitatea mușchiului cardiac și a zonelor motorii ale cortexului cerebral.
- Dozele toxice provoacă excitație și paralizie a sistemului nervos central.
Blocul presacral de novocaină este prescris pentru a reduce sau ameliora complet durerea. Procedura se efectuează pentru diverse patologii neurologice, chirurgicale și traumatologice.
Indicații pentru blocaj:
- Leziuni ale membrelor.
- Leziuni pelvine și toracice.
- Degerături.
- Colici renale și hepatice.
- Hemoroizi acuti.
- Leziuni sacrale.
- Boli obstetricale și ginecologice și altele.
Odată ajunsă în organism, novocaina este hidrolizată rapid, formând substanțe farmacologic active: dietilaminoetanol și acid para-aminobenzoic. Medicamentul are un efect rapid și, în același timp, pe termen scurt. Pentru a reduce absorbția sa și a prelungi efectul, la efectuarea anesteziei locale, se adaugă în soluție o soluție 0,1% de clorhidrat de adrenalină (1 picătură la 2-10 ml de novocaină). [ 4 ]
Dacă medicamentul este utilizat pentru anestezie locală, cantitatea și concentrația acestuia depind direct de natura intervenției chirurgicale, de metoda de administrare și de greutatea corporală a pacientului. Procedura nu se efectuează în cazurile de reacții alergice la novocaină, peritonită, infecții sistemice, afecțiuni terminale, în timpul sarcinii și la pacienții sub 18 ani.
Blocada cu novocaină are un efect complex atât asupra sistemului nervos central, cât și asupra sistemului nervos periferic. Datorită acestui fapt, cortexul cerebral este eliberat de impulsurile dureroase puternice. Iritația puternică dispare, funcția reflexo-trofică a sistemului nervos este restabilită. Ca urmare a blocadei, trofismul tisular se îmbunătățește, iar boala capătă o evoluție favorabilă. [ 5 ]
Contraindicații la procedură
Blocajele pararectale sunt plasate în zona adiacentă sursei durerii, în unele cazuri chiar în sursa durerii. În ciuda efectului analgezic eficient, procedura are o serie de contraindicații:
- Procese inflamatorii la nivelul pielii în zona în care se administrează anestezicul.
- Intoleranță individuală la medicament/anestezice locale.
- Colaps, stări terminale.
- Patologii asociate cu distrugerea tecii terminațiilor nervoase (mielina).
- Formarea abceselor tisulare.
- Hipotensiune arterială persistentă, aritmie.
- Prezența neoplasmelor inoperabile.
- Sângerare.
- Peritonită, septicemie.
Procedura se efectuează în regim ambulatoriu, adică în condiții de sterilitate completă. Înainte de efectuarea blocadei, medicul clarifică dacă pacientul are contraindicațiile menționate mai sus și evaluează riscul de complicații. [ 6 ]
Complicații după procedură
Blocarea terapeutică pararectală este o procedură cu traumatisme reduse și un risc minim de complicații. În majoritatea cazurilor, problemele apar atunci când sunt încălcate regulile de asepsie și antisepsie, tehnica de implementare și reacțiile individuale ale organismului pacientului.
Se disting următoarele complicații:
- Paraproctită subcutanată la locul injectării.
- Supradozajul cu antiseptic local și efectul său toxic asupra organismului.
- Injectarea soluției într-un vas de sânge (risc de apariție a unui efect toxic. Este indicat un test de aspirație pentru a preveni acest lucru).
- Diverse reacții anafilactice.
- Infecția țesuturilor profunde (infiltrate, abcese, flegmoane).
- Sângerare.
Riscul complicațiilor crește semnificativ la administrarea soluțiilor combinate. Pentru a preveni reacțiile anafilactice, toxice și de altă natură, trebuie colectat un istoric alergic și trebuie luată în considerare posibilitatea interacțiunilor între diferite medicamente.
Consecințe după procedură
Conform statisticilor medicale, consecințele după blocul presacral se dezvoltă extrem de rar, dar este necesar să se țină cont de riscul apariției acestora.
Consecințele post-procedurale sunt împărțite în două grupuri:
1. Local:
- Durere severă.
- Umflături.
- Vânătăi.
- Necroză tisulară.
- Procese inflamatorii nespecifice.
2. Generalități:
- Reacții alergice (tensiune arterială scăzută, umflare, mâncărime, erupție cutanată, insuficiență respiratorie).
- Toxice (dureri de cap și amețeli, tahicardie, comă).
- Traumatice (sensibilitate afectată, hematoame).
- Reacții inflamatorii.
Blocada terapeutică este o metodă extrem de eficientă de ameliorare a durerii, dar numai medicul curant o poate prescrie și efectua. Medicul evaluează starea pacientului, posibila eficacitate a blocadei, prezintă tehnica implementării acesteia și caracteristicile stării post-procedurale. [ 7 ]
Aveți grijă după procedură
Blocarea pararectală se efectuează în regim ambulatoriu, folosind anestezice. Dacă pacientul se simte bine, poate părăsi spitalul și se poate întoarce la stilul său de viață normal imediat după procedură.
Foarte rar, pacienții se plâng de slăbiciune generală, amețeli și alte simptome dureroase. În acest caz, pacientul este lăsat în spital până când starea generală de bine se îmbunătățește (acest lucru nu durează mai mult de o oră).
Dacă blocul presacral a fost efectuat în scopul intervenției chirurgicale, pacientul poate necesita observație mai lungă și terapie de susținere. În acest caz, pacientul este informat că anestezia locală acționează timp de 1-1,5 ore, după care pot apărea senzații dureroase, care dispar în câteva ore.
Recenzii
Conform numeroaselor recenzii, blocul presacral este un anestezic local eficient. În același timp, procedura are un impact minim asupra organismului, spre deosebire de anestezia generală. Adică, recuperarea după bloc nu necesită efort, iar riscul de complicații este minim.

