
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Rubrophytosis a pielii picioarelor, mâinilor, feței, unghiilor
Expert medical al articolului
Ultima examinare: 04.07.2025
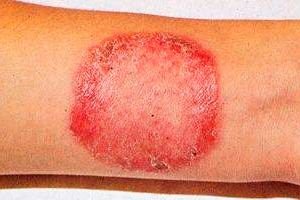
Rubrofitia (sinonim: rubromicoză) este cea mai frecventă boală fungică care afectează pielea netedă, unghiile de la picioare, mâinile și părul vellus.
Cauze rubrofitoze
Agentul cauzal al bolii este ciuperca Trichophyton rubrum. Această infecție reprezintă 80-90% din totalul agenților patogeni care cauzează micoza piciorului. Infecția are loc în același mod ca în cazul piciorului atletului (vezi piciorul atletului).
Simptome rubrofitoze
Se disting următoarele forme de rubromicoză: rubromicoza picioarelor, rubromicoza picioarelor și mâinilor, rubromicoza generalizată.
Onicomicoza picioarelor
Rubromicoza picioarelor este cea mai frecventă. Tabloul clinic al bolii începe cu leziunea pliurilor interdigitale ale picioarelor. Treptat, procesul se extinde la pielea tălpilor și a plăcilor unghiale (onicomicoză).
Pielea tălpilor afectate este stagnantă hiperemică, moderat lichenificată, modelul pielii este accentuat, suprafața este de obicei uscată; în șanțuri, se manifestă destul de bine descuamarea mucusului sau descuamarea sub formă de inele mici și figuri cu contur festonat. În timp, procesul patologic al pielii se deplasează pe suprafețele laterale și dorsale ale picioarelor. Subiectiv, se observă mâncărime a pielii, uneori atroce.
Procesul patologic implică de obicei și unghiile de la picioare.
Există trei tipuri de leziuni ale plăcii unghiale: normotrofice, hipertrofice și atrofice.
În tipul normotrofic, placa unghială este afectată de la marginile laterale (sau libere) sub formă de dungi albe sau gălbui sau aceleași dungi vizibile în grosimea plăcii unghiale.
În tipul hipertrofic, placa unghială se îngroașă din cauza hiperkeratozei subunghiale. Este mată, se sfărâmă de la marginea liberă. Dungile menționate sunt vizibile și în grosimea sa.
În tipul atrofic, cea mai mare parte a plăcii unghiale este distrusă, rămânând doar parțial la nivelul pliului unghial. Uneori, placa unghială se poate separa de patul unghial prin onicoliză.
Rubromicoza picioarelor și mâinilor
Această formă de rubromicoză apare la pacienții care suferă de micoză a picioarelor.
Tabloul clinic al rubromicozei de pe mâini este foarte asemănător cu manifestarea rubromicozei picioarelor. Procesul cutanat-patologic este mult mai puțin pronunțat din cauza spălării repetate a mâinilor pe parcursul zilei. Prezența focarelor atrage atenția: focare cu o creastă inflamatorie intermitentă de-a lungul periferiei și pe dosul mâinii, un fundal roșu-albăstrui al pielii palmelor. La suprafața elementelor, se observă descuamarea mucusului în diferite grade de severitate. Când plăcile unghiale ale mâinilor sunt implicate în procesul patologic, acestea sunt afectate și de tipul normotrofic, hipertrofic sau atrofic.
Rubromicoză generalizată
Generalizarea infecției fungice se observă la pacienții care suferă de rubromicoză a pielii picioarelor sau onicomicoză pentru o perioadă lungă de timp. Răspândirea rubromicozei este facilitată de patologia organelor interne, a sistemului endocrin, a insuficienței sistemului imunitar. Cel mai adesea sunt afectate pliurile mari, în special zona inghino-femurală, fesieră și tibie, dar focarele pot fi găsite și pe alte zone ale pielii. La început, apar pete roz sau roz-roșii cu contururi rotunjite și o nuanță albăstruie, clar delimitate de pielea sănătoasă. Ulterior, culoarea focarelor devine roșu-gălbui sau maro. Sunt ușor infiltrate, suprafața lor este acoperită cu solzi mici, iar de-a lungul periferiei există o creastă festonată intermitentă, formată din papule mici, vezicule și cruste. Ca urmare a creșterii periferice și a fuziunii între ele, petele ocupă suprafețe mari. Leziunile profunde ale tricofitonului roșu, în principal ale tibiei, fesieră și antebrațelor, sunt considerate o varietate foliculară-nodulară a bolii. Erupția cutanată este însoțită de mâncărime semnificativă, procesul este predispus la recidivă, mai ales în sezonul cald. În forma generalizată, părul vellus este afectat. Își pierde strălucirea, devine tern, se rupe (uneori sub formă de „puncte negre”).
De mare importanță în diagnosticarea bolii sunt detectarea ciupercii în timpul examinării microscopice a materialului patologic (solzi, păr vellus) și semănarea materialului pe un mediu nutritiv pentru a obține o cultură de trichophyton roșu.
La majoritatea pacienților, manifestările rubromicozei generalizate se dezvoltă după prezența leziunilor pielii și unghiilor picioarelor (sau picioarelor și mâinilor) pentru o perioadă mai mult sau mai mică lungă (de la câteva luni până la 5-10 ani sau mai mult) pe fondul patologiei organelor interne, al sistemului endocrin și nervos, al tulburărilor trofice ale pielii sau din cauza altor modificări ale organismului. De exemplu, dezvoltarea manifestărilor generalizate ale rubromicozei este adesea facilitată de tratamentul pe termen lung cu antibiotice, medicamente citostatice și steroizi.
Trichophyton rubra provoacă atât leziuni superficiale, cât și profunde ale pielii netede, care se observă uneori la același pacient. Astfel, pot apărea simultan erupții cutanate la nivelul pliurilor inghinale și intergluteale și leziuni profunde (nodular-nodulare) pe tibie sau în alte zone ale pielii.
Leziunile profunde ale grihofitonului roșu, în principal la nivelul tibiei, feselor și antebrațelor, sunt considerate o varietate foliculară-nodulară a bolii. În această formă, alături de elementele papulare-foliculare, există și elemente mai profunde care tind să se grupeze, fiind situate sub formă de arcuri, linii deschise și ghirlande. Erupția cutanată este însoțită de mâncărime semnificativă. Procesul tinde să recidiveze, mai ales în sezonul cald. Focarele acestei forme de rubromicoză pot simula eritemul indurativ Bazin, eritemul nodular, tuberculoza papulonecrotică (adesea rămân modificări cicatriciale la locul focarelor), vasculita nodulară, piodermia profundă, leucemiile și manifestările altor dermatoze. De exemplu, când rubromicoza este localizată pe pielea feței, leziunile pot fi foarte asemănătoare cu lupusul eritematos, lupusul tuberculos, manifestările sicozei stafilococice și chiar xerodermia pigmentară la vârstnici.
Rubromicoza generalizată poate apărea cu siguranță fără formarea de focare profunde. În astfel de cazuri, leziunile în manifestări clinice pot fi foarte apropiate de eczeme, neurodermatită, parapsoriazis, psoriazis, granulom inelar, lichen pilaris Devergie etc. Se pot observa și manifestări exudative ale rubromicozei - erupții veziculare mici și cruste pe picioare, mâini și alte zone ale pielii.
Trebuie menționat că, în cazul manifestărilor exudative ale rubromicozei, un număr de pacienți pot dezvolta erupții cutanate secundare (alergice) pe pielea trunchiului și a extremităților care nu conțin elemente fungice.
Cele mai frecvente forme de rubromicoză sunt cele în care leziunile sunt de un roșu intens (adesea cu o nuanță albăstruie), se îmbină între ele și prezintă o descuamare mai mult sau mai puțin pronunțată la suprafață. Varietățile clinice ale bolii includ eritrodermia micotică și sindromul palmo-plantar-inghinal-gluteal. Acest sindrom, care se observă la mulți pacienți cu rubromicoză generalizată, afectează de obicei pielea picioarelor, palmelor și plăcilor unghiale.
Leziunile pliurilor mari - intergluteale, inghino-femurale, pielea feselor, sub glandele mamare apar de obicei după o existență mai mult sau mai puțin lungă a focarelor de micoză pe picioare și palme. Focarele par să emane din adâncul pliurilor mari, răspândindu-se spre cadranele interne ale feselor și apoi spre cele externe. Suprafața focarelor este roșu-gălbui sau brună. Sunt ușor infiltrate, ușor descuamate. Marginile focarelor sunt ușor ridicate, având o creastă festonată intermitentă formată din papule și cruste mici. De obicei, creasta are o tentă roșu-albăstruie mai intensă decât leziunea în sine.
Diagnostice rubrofitoze
De mare importanță în diagnosticarea bolii este detectarea ciupercii în timpul examinării microscopice a materialului patologic (solzi, păr vellus) și semănarea materialului pe un mediu nutritiv pentru a obține o cultură de tricofitop roșu.
Diagnosticul rubromicozei picioarelor (sau picioarelor și mâinilor) se bazează pe un tablou clinic destul de caracteristic și pe detectarea elementelor fungice în focare. Dar adesea, mai ales în cazul rubromicozei latente sau atipice, rezultatul studiilor culturale este decisiv pentru stabilirea unui diagnostic. Aceste studii sunt deosebit de importante în formele dishidrotice de rubromicoză, care sunt foarte asemănătoare (dacă nu chiar identice clinic cu aceasta) cu epidermofitoza picioarelor cauzată de Trichophyton interdigitale.
Ce trebuie să examinăm?
Cum să examinăm?
Diagnostic diferentiat
Atunci când se efectuează un diagnostic diferențial al rubromicozei, este necesar să se țină cont de tricofitoza superficială (antropofilă), precum și de formele limitate de tricofitoză infiltrativ-supurativă (zoofilă). De asemenea, trebuie reținut faptul că leziunile scalpului, destul de rar observate în rubromicoză, pot semăna cu focare de microsporie.
Diagnosticul diferențial al rubromicozei picioarelor (sau picioarelor și mâinilor) trebuie efectuat mai întâi cu epidermofitoza picioarelor (și epidermofitidelor), tricofitoza cauzată de ciuperci din grupul antropofil, hiperkeratoza palmo-plantară, psoriazisul și eczema acestei localizări.
Trebuie avut în vedere faptul că leziunile pliurilor interdigitale și ale plăcilor unghiale pot fi cauzate de ciuperci asemănătoare drojdiei din genul Candida, ciuperci de mucegai și alți dermatofiți.
Cine să contactați?
Tratament rubrofitoze
Tratamentul piciorului atletului și al rubrofitiei trebuie să fie etiotrop, patogenetic și simptomatic. Tratamentul trebuie să înceapă cu terapie externă. În procesele inflamatorii acute cu supurare, se prescriu loțiuni cu rezorcinol 2%, acid boric, nitrat de argint 0,25%. Învelișul veziculelor (blisterelor) se perforează cu un ac sau se taie cu foarfeca, respectând regulile aseptice. Apoi, se utilizează soluții de coloranți anilinici (vopsea Costellani, albastru de metilen, verde strălucitor etc.). Pentru tratamentul etiotrop, se prescriu creme și unguente care conțin antimicotice (cremă 1% sau derm-gel de lamisil, travogen, zalain etc.). În prezența inflamației severe și a adăugării unei infecții secundare, se prescriu unguente sau creme care conțin corticosteroizi și antibiotice împreună cu antimicoticele (travocort, gentriderm, triderm etc.). Pentru a usca focarele de supurare, se utilizează pe scară largă un medicament antifungic - nitrofungin-neo sub formă de soluție și spray. Lamisil se utilizează sub formă de derm-gel sau cremă 1% o dată pe zi, timp de 7 zile. Când se utilizează forme mixte de lamisil, până la sfârșitul terapiei la pacienții cu micoză a piciorului, recuperarea clinică a avut loc la 82% dintre pacienți, iar micologică - la 90% dintre pacienți. Până la sfârșitul celei de-a doua săptămâni, s-a observat o recuperare clinică și micologică la toți pacienții. Potrivit multor oameni de știință, un astfel de efect pronunțat se datorează proprietăților lipofile și keratofile ale medicamentului, penetrării rapide și conservării pe termen lung a unei concentrații mari de terbinafină în pielea keratinizată. Lamisil poate fi utilizat pentru micoza picioarelor complicată de o infecție secundară, deoarece s-a dovedit că medicamentul are activitate antiinflamatorie, precum cicloripoxolamina, și un efect antibacterian, precum crema cu gentamicină 0,1%.
În forma eritemato-scuamoasă de micoză a picioarelor, însoțită de fisuri, utilizarea Lamisil sub formă de cremă 1% timp de 28 de zile contribuie nu numai la vindecarea clinică și micologică, ci și la vindecarea fisurilor superficiale și profunde. Prin urmare, Lamisil, pe lângă proprietățile antifungice, antibacteriene și antiinflamatorii, are capacitatea de a stimula procesele regenerative la nivelul pielii.
Tratamentul simptomatic sistematic include utilizarea de agenți desensibilizanți, antihistaminici, sedativi și vitamine, deoarece agenții cauzatori ai acestei infecții fungice au proprietăți antigenice pronunțate.
Dacă nu există niciun efect din partea agenților externi, ar trebui să treceți la administrarea de antimicotice sistemice.
În prezent, următoarele antimicotice sistemice sunt utilizate ca agenți etiotropi: terbinofină (Lamisil), itraconazol (Tecnazol, Orungal), griseofulovină etc.
Lamisil pentru piciorul atletului fără leziuni ale plăcii unghiale este prescris într-o doză zilnică de 250 mg timp de 14 zile. Pentru micoza picioarelor, itraconazolul (teknazol, orungal) este utilizat în doză de 100 mg o dată pe zi timp de 15 zile.
Pentru onicomicoza piciorului, Lamisil este prescris în doză de 250 mg pe zi timp de 3 luni, iar pentru onicomicoza mâinilor - timp de 1,5 luni. Itracopazolul (Teknazole, Orungal) este utilizat în doză de 200 mg de 2 ori pe zi timp de o săptămână (o cură), apoi se ia o pauză de 3 săptămâni. Pentru onicomicoza piciorului, sunt prescrise 3 cure de tratament, iar pentru onicomicoza mâinilor - 2 cure.
Având în vedere proprietățile alergenice pronunțate ale agentului patogen, este necesară prescrierea (în special în prezența micizilor) de agenți desensibilizanți și antihistaminice, sedative, vitamine B, rutină, acid ascorbic. În cazul infecției piogene secundare, sunt indicate cure pe termen scurt cu antibiotice cu spectru larg.
Este necesară eliminarea bolilor concomitente (diabet zaharat, tulburări endocrine, tulburări imunitare, microcirculație afectată a extremităților inferioare etc.).
Prevenirea generală necesită întreținerea igienică și dezinfecția regulată a băilor (podele, covoare, grătare și perne de lemn, bănci, bazine), dușurilor și piscinelor, examene medicale ale personalului care le deservește, tratamentul la timp și examinarea medicală a pacienților. Prevenirea personală constă în utilizarea exclusivă a încălțămintei proprii, respectarea regulilor de igienă personală a pielii picioarelor și dezinfectarea încălțămintei. Ștergeți branțul și căptușeala încălțămintei cu un tampon de bumbac înmuiat în soluție de formalină 25% sau soluție de bigluconat de clorhexidină 0,5%. Apoi, puneți încălțămintea într-o pungă de polietilenă timp de 2 ore și lăsați-o la aer până se usucă. Dezinfectați șosetele și ciorapii prin fierbere timp de 10 minute. Pentru a preveni recidivele epidermofitozei, după dispariția simptomelor bolii, lubrifiați pielea picioarelor cu agenți antimicotici timp de 2-3 săptămâni. În scop preventiv, nitro-fungin-neo este utilizat pe scară largă sub formă de soluție sau spray.
Mai multe informații despre tratament


 [
[