
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Ganglioneurită herpetică și postherpetică
Expert medical al articolului
Ultima examinare: 12.07.2025
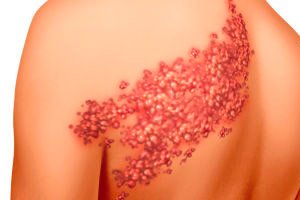
Printre neuropatiile care afectează diverse structuri ale sistemului nervos, se distinge ganglionita sau inflamația ganglionilor simpatici și parasimpatici - celule nervoase grupate sub formă de noduri care asigură comunicarea între sistemul nervos periferic și cel central.
Cu toate acestea, ganglionita nu are un cod ICD-10: codurile G50-G59 indică boli asociate cu deteriorarea nervilor, rădăcinilor nervoase și plexurilor individuale.
Procesul patologic în gangliourită afectează nu numai ganglionii nervoși, ci și plexurile adiacente ale fibrelor nervoase vegetative-viscerale simpatice sau aferente. Când doar nodul nervos este inflamat, se diagnostichează ganglionită.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Epidemiologie
Statisticile clinice ale ganglionitei și ganglionitei sunt necunoscute, dar cea mai frecventă localizare a acestor boli este considerată a fi ganglionul pterigopalatin și ganglionul geniculat al nervului facial.
Există unele date privind incidența anuală a ganglionitei pterigopalatine: la pacienții tineri cu herpes zoster sau ca o complicație a varicelei, aceasta este diagnosticată în 0,2-0,3% din cazuri, iar în populația generală, ganglionita postherpetică sau nevralgia postherpetică de diverse localizări se observă, în medie, la 12,5% dintre pacienți.
Cauze ganglioneurită
Inflamația ganglionilor sistemului nervos periferic, numită ganglionită de neurologii autohtoni, se dezvoltă ca urmare a unei infecții cu acțiune locală: bacteriană (cel mai adesea streptococică sau stafilococică) sau virală (adenovirusuri, virus herpes etc.), care se răspândește din structurile și țesuturile apropiate de nodurile nervoase.
Experții asociază cauzele cheie ale ganglionitei cu inflamația în amigdalită și angina monocitară; distrugerea carioasă a dinților; gripa și difteria; otita și eustachita; tuberculoza și sifilisul; cu unele infecții transmisibile și zoonotice (borrelioza transmisă de căpușe, malaria, bruceloza etc.).
De exemplu, inflamația ganglionului pterigopalatin (ganglion pterygopalatinum), care are rădăcini în nervii faciali și trigemen - ganglionita pterigopalatină sau sindromul Sluder - poate fi rezultatul atât al cariilor avansate, cât și al proceselor inflamatorii cronice și acute localizate în sinusurile maxilare cu sinuzită, etmoidită, sinuzită frontală sau sfenoidită (deoarece ganglionul pterigopalatin este conectat la ganglionul auricular și ciliar).
Inflamația ganglionilor sistemului nervos autonom este deosebit de frecventă în cazul herpesului zoster, dar și ca o complicație a varicelei, cauzată de un agent patogen - virusul neurotrop Herpes zoster (sau virusul Varicella Zoster). În astfel de cazuri, diagnosticul poate fi stabilit ca ganglionită postherpetică.
Ganglionita/ganglioneurita pelvină a plexurilor pelvine la femei poate fi o consecință a inflamației anexei (anexită sau salpingo-ooforită) sau a ovarelor (ooforită), iar la bărbați, ganglionita sacrală apare cu un proces inflamator cronic la nivelul prostatei (prostatită).
Factori de risc
Neurologii observă factori de risc pentru dezvoltarea ganglionitei în prezența focarelor de infecție cronică pe fondul slăbirii forțelor de protecție ale organismului și a rezistenței scăzute la acțiunea oxidativă a radicalilor liberi, în hipotermia organismului (în special la persoanele care sunt forțate să stea mult timp în frig și adesea se suprasolicită).
Apropo, există riscul de a contracta zona zoster, adică virusul herpes zoster, deși ganglionita herpetică nu este contagioasă în absența manifestărilor dermatologice ale herpesului zoster. Însă ganglionita lombară poate fi contagioasă în stadiul de erupții veziculare în regiunea lombară. Iar pericolul particular al herpesului zoster este că acest virus, atunci când pătrunde în fluxul sanguin, captează celulele nervoase și se stabilește în ganglionii sistemului nervos periferic, dar este posibil să nu-și manifeste prezența în corpul uman pentru o perioadă lungă de timp.
Nu poate fi exclus riscul de inflamație a ganglionilor autonomi din cauza impactului negativ al toxinelor exogene (în principal etanol) asupra acestora, precum și deteriorarea ganglionilor nervoși cu trunchiuri nervoase și plexuri axonale din apropiere în timpul metastazelor neoplasmelor maligne.
Patogeneza
Atunci când se ia în considerare patogeneza ganglionitei, este important să se țină cont de faptul că structurile sistemului nervos autonom - în special ganglionii simpatici, parasimpatici și senzoriali - răspund la infecție nu numai prin eliberarea de citokinine proinflamatorii de către celulele lor imunocompetente, ci și prin anumite modificări ale trofismului și metabolismului neuro- și gliocitelor, precum și ale țesuturilor membranelor fibroase și stromei ganglionilor.
Aceasta duce la perturbări funcționale în recepția semnalelor nervoase de către ganglioni, care sosesc prin fibrele preganglionare, diferențierea ulterioară a acestor impulsuri și transmiterea ulterioară prin fibrele nervoase periferice, precum și prin trunchiurile postganglionare către centrele analizatoare corespunzătoare ale sistemului nervos central (în creier).
Din cauza unor astfel de tulburări, există o creștere a impulsurilor de ieșire, care este asociată cu simptomele de natură vegetativă, motorie sau senzorială care apar odată cu ganglioneurita.
Simptome ganglioneurită
Modul de manifestare a ganglionitei depinde de localizarea ganglionului inflamat, dar primele semne ale patologiei sunt durerea nevralgică; în majoritatea cazurilor, aceasta este o durere eruptivă, pulsantă, de natură arzătoare (pronunțată cauzalgie), percepută de pacienți ca fiind difuză - cu un focar subiectiv dificil de determinat.
Simptomele care indică ganglionita pterigopalatină/ganglioneurita ganglionului pterigopalatin includ atacuri bruște de durere severă la nivelul feței, care afectează zona ochilor (cu roșeață), nasul (la nivelul podului nazal), maxilarul, tâmpla, urechile, iradiind în ceafă, gât, omoplați și chiar membrul superior. Durerea apare pe fondul hiperemiei unilaterale și umflăturii pielii părții faciale a craniului, transpirației crescute, fotofobiei, strănutului și secreției crescute de lacrimi, secreții nazale și salivă. Greața și amețelile sunt frecvente.
Simptomele ganglionitei nodului otic (ganglion oticum) se manifestă și sub formă de dureri paroxistice (durere sau arsură), pe care pacienții le resimt în toate structurile urechii, precum și în maxilar, bărbie și gât. Pot exista senzații neplăcute de congestie sau distensie în ureche; pielea din jurul urechii și de pe tâmple se înroșește; formarea de salivă crește (hipersalivație).
Localizarea durerii în gangliourita ganglionului sublingual (ganglion sublinguale) este limba și zona de sub ea, iar în inflamația ganglionului submandibular (ganglion submandibularis), pacienții se plâng de durere (inclusiv la articularea sunetelor și la mâncare) în maxilarul inferior, în gât (lateral), în regiunile temporală și occipitală; salivația crescută este caracteristică.
Inflamația ganglionului ciliar (ganglion ciliare) situat în orbită sau sindromul Oppenheim se caracterizează prin durere paroxistică intensă în globul ocular, fotofobie, hiperemie a membranelor mucoase ale ochiului; este posibilă o scădere a tensiunii arteriale.
Ganglioneurita nervului trigemen, sau mai precis ganglionita trigemenului, ganglionului trigemen sau a ganglionului Gasserian (ganglion trigeminale) situată în partea superioară a piramidei osului temporal, provoacă cauzalgie (cea mai intensă noaptea), febră, umflarea țesuturilor moi ale feței și afectarea sensibilității pielii de-a lungul nervului trigemen.
Sindromul Hunt, ganglionita ganglionului geniculat al nervului facial (ganglion geniculat în canalul facial al osului temporal) sau ganglioneurita ganglionului geniculat al nervului facial este cauzată de virusul Varicella Zoster. Simptomele și localizarea durerii sunt aceleași ca în cazul inflamației ganglionilor pterigopalatini și ciliari, dar tulburările de expresie facială sunt observate mai des.
Când se dezvoltă ganglionita cervicală, este necesar să se facă diferența între ganglionita cervicală inferioară, ganglionita cervicală superioară și ganglionita cervicotoracică (stelată). În primul caz, pe lângă durere, există cianoză a pielii de pe braț, pe partea ganglionului caudal afectat (ganglion cervicale inferius); scăderea sensibilității pielii de pe braț și în zona coastelor superioare și scăderea tonusului muscular; fanta oculară nu se mai închide atunci când corneea este iritată, iar alte reflexe sunt afectate.
În al doilea caz - cu inflamația ganglionului cervical superior - ganglionita cervicală se manifestă ca durere care radiază la maxilarul inferior și duce, de asemenea, la deplasarea înainte a globului ocular (cu o scădere a presiunii intraoculare), o creștere a fisurii palpebrale și dilatarea pupilei; o scădere a sensibilității pielii sub clavicule; transpirație crescută. Se poate dezvolta pareză a mușchilor laringelui și a corzilor vocale (cu apariția răgușelii).
În ganglioneurita ganglionului stelat sau cervicotoracic (ganglion cervicothoracicum), durerea se simte în stern (pe partea corespunzătoare), iar persoana simte adesea că o doare inima. În plus, mișcarea degetului mic pe mâna corespunzătoare este dificilă.
Ganglionita pelvină sau ganglionita plexurilor pelvine la femei provoacă dureri paroxistice de arsură în abdomenul inferior și pelvis (care iradiază în regiunea lombară, perineu, interiorul coapselor), hipo- sau hiperestezie a pielii în localizarea specificată. Intimitatea poate fi însoțită de senzații neplăcute.
Ganglionita lombară se manifestă prin dureri difuze debilitante în spate și abdomen, deteriorarea trofismului țesuturilor organelor interne, modificări negative ale sistemului vascular al extremităților inferioare și organelor abdominale cu afectarea funcțiilor acestora. În general, specialiștii notează o gamă largă de tulburări vasomotorii (vasomotorii) și tulburări de inervație segmentată.
În cazul ganglioneuritei sacrale, durerea iradiază în partea inferioară a spatelui, peritoneu, pelvis, rect; apar mâncărimi în zona genitală și tulburări de urinare; la femei, ciclul menstrual poate fi perturbat.
Complicații și consecințe
Se observă următoarele consecințe și complicații ale ganglionitei:
- în cazul gangliouritei nodului geniculat al nervului facial, o mare parte a acestui nerv poate fi afectată cu dezvoltarea paraliziei nervului facial;
- inflamația ganglionului otic este complicată de deteriorarea timpanului și a structurilor urechii interne;
- Când nodul geniculat al nervului facial se inflamează, secreția de lichid lacrimal poate scădea, ceea ce duce la iritații și uscăciune a corneei;
- Ganglionita cervicală poate duce la o activitate crescută a glandei tiroide producătoare de hormoni și, ca o consecință, la hipertiroidism.
Ganglionita trigeminală, care durează ani de zile, provoacă insomnie cronică și tulburări psihoemoționale (transformând o persoană într-un neurastenic); pacienții cu această boală își pierd adesea capacitatea de a munci.
Diagnostice ganglioneurită
Baza diagnosticului de ganglioneurită este tabloul clinic al bolii, istoricul medical al pacientului și plângerile acestuia.
Pe lângă un test de sânge general, sunt necesare teste pentru HIV, tuberculoză, sifilis; se efectuează un test pentru herpes, adică un test de sânge IFN pentru anticorpi împotriva virusului Herpes zoster.
Pentru a determina localizarea exactă a procesului inflamator, a evalua răspândirea acestuia la fibrele nervoase autonome și a diferenția patologia, se utilizează diagnostice instrumentale: radiografie a coloanei vertebrale, ECG, ecografie, CT sau RMN (ale organelor toracice și abdominale, pelvisului, părții faciale a craniului), electromiografie etc.
 [ 13 ]
[ 13 ]
Diagnostic diferentiat
Sunt necesare diagnostice diferențiale, care ar trebui să distingă, de exemplu, ganglionita lombară de osteoartroza coloanei vertebrale sau hernia de disc intervertebral; ganglionita cervicală - de manifestări de radiculopatie (durere radiculară), osteocondroză, spondiloză și sindroame miofasciale reflexe; ganglionita nodului cervicotoracic - de angina pectorală și alte probleme cardiologice; ganglionita plexurilor pelvine la femei - de boli ginecologice.
Cine să contactați?
Tratament ganglioneurită
Tratamentul etiologic al vuritei ganglionare implică utilizarea de medicamente care vizează cauza inflamației - infecția. Dacă infecția este microbiană, se utilizează medicamente antibacteriene (prescrise de un otorinolaringolog, ginecolog și alți specialiști). Pentru terapia antivirală, sunt necesare alte medicamente, citește mai mult - Tratamentul zona zoster
Pentru a scăpa de durere, neurologii recomandă analgezice din diferite grupuri farmacologice. Astfel, analgezicul combinat Spazmalgon (alte denumiri comerciale sunt Spazgan, Revalgin, Baralgetas) poate fi utilizat pentru o perioadă scurtă de timp (timp de trei zile) pe cale orală - 1-2 comprimate de maximum trei ori pe zi; ca injecție intramusculară - 2-5 ml de două ori pe zi. Reacțiile adverse ale acestui medicament includ greață, vărsături, dureri abdominale, creșterea tensiunii arteriale, creșterea ritmului cardiac, dureri de cap, reacții alergice cutanate etc. Spazmalgon este contraindicat în cazurile de afecțiuni ale sângelui, insuficiență hepatică sau renală severă, glaucom, adenom de prostată, astm bronșic, sarcină și alăptare.
Un medicament din grupul blocantelor ganglionare – benzosulfonatul de hexametoniu (Benzohexoniu) – se administrează oral (în doză de 0,1-0,2 g per doză, de trei ori pe zi) sau se administrează subcutanat o soluție de 2,5% (0,5 ml). Acest medicament poate provoca slăbiciune generală și amețeli, tahicardie, scăderea tensiunii arteriale; nu poate fi prescris pentru hipotensiune arterială, tromboflebită, boli hepatice și renale severe.
Se utilizează medicamente aparținând grupului de anticolinergice cu acțiune periferică: Gangleron, Metacil, hidrotartrat de platifilină (Platyphylline) sau Difacil (Spazmolitin, Adifenin, Trazentin).
O singură doză de Gangleron în comprimate este de 40 m, se recomandă administrarea unui comprimat de trei ori pe zi.
Comprimatele Metacil (2 mg) pot fi administrate unul sau două la aceeași frecvență, iar o soluție de 0,1% din medicament este injectată în mușchi (0,5-2 ml). Platifilina se administrează atât oral (0,25-0,5 mg de maximum trei ori pe zi), cât și parenteral (1-2 ml soluție 0,2% subcutanat). Iar Difacil se administrează oral în doze de 0,05-0,1 g de 2-3-4 ori pe zi (după mese). Toate medicamentele anticolinergice pot provoca dureri de cap, tulburări de vedere temporare, uscăciunea gurii și disconfort stomacal, precum și o creștere a ritmului cardiac; aceste medicamente sunt interzise pentru utilizare la pacienții cu glaucom.
Utilizarea AINS pentru ganglioneurită nu este exclusă, pentru mai multe detalii, vezi - Tablete pentru nevralgie
În cazurile de ganglionită pelvină sau sacrală, supozitoarele analgezice rectale pot avea un efect pozitiv.
În caz de durere insuportabilă, se efectuează blocaje cu novocaină.
De asemenea, se recomandă administrarea de vitamine din complexul B și, conform prescripției medicului, de imunostimulante.
Fizioterapia este utilizată activ în terapia complexă a ganglionitei, detalii în material - Fizioterapia pentru neurită și nevralgie a nervilor periferici
Tratamentul prin masaj pentru ganglionită ajută la reducerea intensității durerii și la îmbunătățirea trofismului tisular.
Dacă medicamentele nu ameliorează durerea, se efectuează un tratament chirurgical, care implică îndepărtarea nodului nervos afectat prin simpatectomie laparoscopică sau distrugere prin radiofrecvență.
Profilaxie
Principala prevenire a inflamației ganglionilor simpatici și parasimpatici este tratamentul la timp și adecvat al infecțiilor care duc la dezvoltarea ganglionitei.
Măsurile de întărire a sistemului imunitar contribuie, de asemenea, la rezistența organismului la bacteriile și virusurile patogene.
 [ 14 ]
[ 14 ]
Prognoză
Cu un rezultat în general favorabil al tratamentului gangliovitei, trebuie avut în vedere faptul că terapia acestei boli necesită timp și, de foarte multe ori, procesul devine cronic. Sunt posibile și complicații ireversibile ale acestei boli. Și chiar și intervenția radicală nu garantează recidive.

