
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Acondroplazie
Expert medical al articolului
Ultima examinare: 12.07.2025
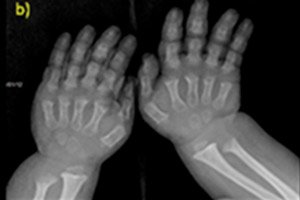
Există multe boli congenitale rare, iar una dintre ele este o încălcare a creșterii osoase - acondroplazia, care duce la o statură scurtă și disproporționată severă.
În secțiunea despre anomalii de dezvoltare din ICD-10, codul pentru acest tip de displazie osteocondrală ereditară cu defecte de creștere ale oaselor tubulare și ale coloanei vertebrale este Q77.4 [ 1 ]
Epidemiologie
În ceea ce privește prevalența acondroplaziei, datele statistice din diverse studii sunt ambigue. Unii susțin că această anomalie apare la un nou-născut din 10 mii, alții - la unul din 26-28 mii, iar alții - la 4-15 cazuri din 100 mii. [ 2 ]
Există, de asemenea, informații conform cărora, atunci când tatăl are peste 50 de ani, incidența acondroplaziei la copii este de un caz la 1875 de nou-născuți.
Cauze acondroplazie
Cauza acondroplaziei este o încălcare a osteogenezei, în special, unul dintre tipurile de osificare intrauterină a diafizelor oaselor tubulare ale scheletului - osificarea endochondrală, în timpul căreia cartilajul este modificat în țesut osos. Pentru mai multe detalii, consultați - Dezvoltarea și creșterea osoasă
Perturbarea osificării oaselor lungi, adică acondroplazia fetală, apare din cauza mutațiilor genei tirozin kinazei membranare - receptorul 3 al factorului de creștere a fibroblastelor (FGFR3 pe cromozomul 4p16.3), care afectează creșterea și diferențierea celulară. Prezența mutațiilor FGFR3 este asociată cu instabilitate genetică și modificări ale numărului de cromozomi (aneuploidie).
Acondroplazia se transmite unui copil ca o trăsătură autosomal dominantă, adică acesta primește o copie a genei mutante (care este dominantă) și o genă normală pe o pereche de cromozomi non-sexuali (autozomali). Astfel, tipul de moștenire al acestui defect este autosomal dominant, iar anomalia se poate manifesta la 50% dintre urmași atunci când se încrucișează o combinație de alele ale acestei gene (genotip).
În plus, mutațiile pot fi sporadice și, după cum arată practica, în 80% din cazuri, copiii cu acondroplazie se nasc din părinți de înălțime normală.
Factori de risc
Principalii factori de risc pentru nașterea copiilor cu acondroplazie sunt ereditari. Dacă unul dintre părinți are acest defect, atunci probabilitatea de a avea un copil bolnav este estimată la 50%; dacă ambii părinți au această anomalie, este de asemenea de 50%, dar cu un risc de 25% de acondroplazie homozigotă, care duce la deces înainte de naștere sau în copilăria timpurie.
Odată cu vârsta tatălui (mai aproape de 40 de ani și peste), crește riscul unei noi mutații (mutație de novo) a genei FGFR3.
Patogeneza
Explicând patogeneza acondroplaziei, experții subliniază importanța proteinei transmembranare tirozin protein kinazei (codificată de gena FGFR3) în reglarea diviziunii, diferențierii și apoptozei celulelor țesutului cartilajului din plăcile de creștere - condrocite, precum și dezvoltarea normală a scheletului - osteogeneza și mineralizarea țesutului osos.
În timpul dezvoltării embrionare, în prezența unei mutații genetice, receptorii factorului de creștere a fibroblastelor 3 devin mai activi. Creșterea funcțiilor acestora perturbă transmiterea semnalelor celulare și interacțiunea părții extracelulare a acestei proteine cu factorii de creștere a fibroblastelor polipeptidici (FGF). Drept urmare, apare o defecțiune: stadiul de proliferare a celulelor cartilajului devine mai scurt, iar diferențierea lor începe mai devreme decât era de așteptat. Toate acestea duc la formarea și fuziunea incorectă a oaselor craniului și la displazie scheletică - o scădere a oaselor lungi, care este însoțită de o statură pronunțată scurtă sau nanism.
Și două treimi din cazurile de nanism sunt asociate cu acondroplazia.
Simptome acondroplazie
Creșterea anormală a oaselor provoacă simptome clinice de acondroplazie, cum ar fi:
- statură pronunțată scurtă (nanism disproporționat) cu o înălțime medie la adult de 123-134 cm;
- scurtarea părților proximale ale membrelor inferioare și superioare cu o dimensiune relativ normală a trunchiului;
- degetele de la mâini și de la picioare scurtate;
- cap mărit (macro sau megalocefalie); [ 3 ]
- trăsături faciale specifice sub forma unei frunți proeminente și a hipoplaziei părții centrale a feței - o punte nasală scufundată.
- joncțiune craniocervicală îngustă. Unii sugari cu acondroplazie mor în primul an de viață din cauza complicațiilor legate de joncțiunea craniocervicală; studiile populaționale sugerează că acest risc suplimentar de deces poate ajunge până la 7,5% fără evaluare și intervenție.[ 4 ]
- Disfuncția urechii medii este adesea o problemă [ 5 ] și, dacă nu este tratată corespunzător, poate duce la o pierdere a auzului conductiv suficient de severă pentru a interfera cu dezvoltarea vorbirii. Mai mult de jumătate dintre copii vor necesita un tub de egalizare a presiunii. [ 6 ] În general, aproximativ 40% dintre persoanele cu acondroplazie au o pierdere a auzului semnificativă din punct de vedere funcțional. Dezvoltarea limbajului expresiv este, de asemenea, adesea întârziată, deși puterea relației dintre pierderea auzului și problemele de limbaj expresiv este discutabilă.
- Curbura tibiei este foarte frecventă la persoanele cu acondroplazie. Peste 90% dintre adulții netratați prezintă un anumit grad de curbură.[ 7 ] „Curbura” este de fapt o deformare complexă rezultată dintr-o combinație de înclinare laterală, torsiune internă a tibiei și instabilitate dinamică a genunchiului.[ 8 ]
Sugarii cu acondroplazie sunt caracterizați prin hipotonie musculară, din cauza căreia încep să învețe abilități de mișcare și să meargă mai târziu. Inteligența și abilitățile cognitive nu sunt afectate de acest defect de dezvoltare. [ 9 ], [ 10 ]
Consecințe și complicații
Acest tip de displazie osteocondrală ereditară se caracterizează prin următoarele complicații și consecințe:
- infecții recurente ale urechii;
- apnee obstructivă în somn;
- hidrocefalie;
- malocluzie și dinți strâmbi:
- deformarea picioarelor (varus sau valgus) cu o modificare a mersului;
- lordoză hipertrofiată a coloanei lombare sau curbura acesteia (cifoză toracolumbară sau scolioză lombară) - cu dureri de spate la mers;
- dureri articulare (datorate poziționării incorecte a oaselor sau compresiei rădăcinilor nervoase);
- Stenoza spinală și compresia măduvei spinării; Cea mai frecventă afecțiune medicală la vârsta adultă este stenoza spinală simptomatică care afectează L1-L4. Simptomele variază de la claudicație intermitentă, reversibilă, indusă de exerciții fizice, până la disfuncție severă, ireversibilă a membrelor inferioare și retenție urinară.[ 11 ] Claudicația și stenoza pot provoca atât simptome senzoriale (amorțeală, durere, greutate), cât și simptome motorii (slăbiciune, împiedicare, rezistență limitată la mers). Claudicația vasculară rezultă din umflarea vaselor de sânge după stat în picioare și mers și este complet reversibilă cu repaus. Stenoza spinală este leziunea propriu-zisă a măduvei spinării sau a rădăcinii nervoase de către osul stenotic al canalului spinal, iar simptomele sunt ireversibile. Simptomele localizate la un anumit dermatom pot rezulta din stenoza unor foramene specifice ale rădăcinii nervoase.
- o reducere a peretelui toracic cu creștere pulmonară limitată și funcție pulmonară scăzută (dificultăți severe de respirație). În copilărie, un grup mic de persoane cu acondroplazie au probleme pulmonare restrictive. Sânii mici și complianța toracică crescută se combină pentru a duce la o capacitate pulmonară redusă și la boli pulmonare restrictive [ 12 ]
Alte probleme ortopedice
- Slăbiciune articulară. Majoritatea articulațiilor sunt hipermobile în copilărie. În general, acest lucru are un efect redus, cu excepția instabilității genunchiului la unele persoane.
- Menisc lateral discoid: Această anomalie structurală identificată recent poate duce la dureri cronice de genunchi la unele persoane.[ 13 ]
- Artrită: Activarea constitutivă a FGFR-3, ca în acondroplazie, poate proteja împotriva dezvoltării artritei.[ 14 ]
- Acanthosis nigricans este observată la aproximativ 10% dintre persoanele cu acondroplazie.[ 15 ] La această populație, aceasta nu reflectă hiperinsulinemie sau malignitate.
Acondroplazia homozigotă cauzată de variante patogene bialelice la nucleotidul 1138 al FGFR3 este o afecțiune severă cu manifestări radiologice calitativ diferite de cele observate în acondroplazie. Decesul prematur rezultă din insuficiența respiratorie cauzată de un perete toracic mic și deficite neurologice datorate stenozei cervicomedulare [Hall 1988].
Diagnostice acondroplazie
La majoritatea pacienților, diagnosticul de acondroplazie se pune pe baza semnelor clinice caracteristice și a constatărilor radiografice. La sugari sau în absența unor simptome, testele genetice, cum ar fi analiza cariotipului, sunt utilizate pentru a pune un diagnostic definitiv.[ 16 ]
Atunci când se efectuează diagnosticul prenatal folosind metoda genetică moleculară, se pot efectua analize ale lichidului amniotic sau ale unei probe de vilus corionic.
Semnele de acondroplazie la ecografia fătului - scurtarea membrelor și trăsăturile faciale tipice - sunt vizualizate după 22 de săptămâni de sarcină.
Diagnosticul instrumental include, de asemenea, radiografii ale scheletului sau ecografii osoase. Iar radiografia confirmă diagnosticul pe baza unor date precum un craniu mare, cu un foramen occipital îngust și o bază relativ mică; oase tubulare scurte și coaste scurtate; corpuri vertebrale scurte și aplatizate; canal rahidian îngustat, dimensiuni reduse ale aripilor iliace.
Diagnostic diferentiat
Sunt necesare diagnostice diferențiale cu nanismul hipofizar, displazia spondiloepifizară și diastrofică congenitală, hipocondroplazia, sindroamele Shereshevsky-Turner și Noonan, pseudoacondroplazia. Astfel, diferența dintre pseudoacondroplazie și acondroplazie constă în faptul că la pacienții cu nanism în pseudoacondroplazie, dimensiunea capului și trăsăturile faciale sunt normale.
Cine să contactați?
Tratament acondroplazie
Comitetul de Genetică al Academiei Americane de Pediatrie a elaborat recomandări pentru îngrijirea copiilor cu acondroplazie. Aceste recomandări au scopul de a oferi îndrumări și nu înlocuiesc procesul decizional individual. O analiză recentă [Pauli & Botto 2020] include, de asemenea, ghiduri. Există clinici specializate în tratamentul displaziei scheletice; recomandările acestora pot diferi ușor de aceste recomandări generale.
Recomandările includ (dar nu se limitează la) următoarele.
Hidrocefalie. Dacă apar semne sau simptome de creștere a presiunii intracraniene (de exemplu, creștere accelerată a capului, fontanele persistent bombate, mărirea vizibilă a venelor superficiale de pe față, iritabilitate, vărsături, modificări ale vederii, cefalee), este necesară trimiterea la un neurochirurg.
Etiologia presupusă a hidrocefaliei în acondroplazie este creșterea presiunii venoase intracraniene din cauza stenozei foramenului jugular. Prin urmare, tratamentul standard a fost șuntarea ventriculoperitoneală. Cu toate acestea, ventriculostomia endoscopică a celui de-al treilea ventricul poate fi benefică la unele persoane,[ 17 ] ceea ce implică faptul că pot fi implicate și alte mecanisme, cum ar fi obstrucția ieșirii ventriculului patru din cauza stenozei craniocervicale.[ 18 ]
Stenoza joncțiunii craniocervicale. Cei mai buni predictori ai necesității decompresiei suboccipitale:
- Hiperreflexie sau clonus la nivelul extremităților inferioare
- Hipopnee centrală la polisomnografie
- Reducerea dimensiunii foramenului magnum, determinată prin tomografie computerizată a joncțiunii craniocervicale și comparată cu normele pentru copiii cu acondroplazie.[ 19 ]
- Dovezile compresiei măduvei spinării și/sau anomaliile semnalului ponderat T2 au fost recent sugerate ca un alt factor de luat în considerare la luarea deciziei de operație.
Dacă există semne clare de compresie simptomatică, trebuie efectuată o trimitere urgentă la un neurochirurg pediatru pentru o intervenție chirurgicală de decompresie. [ 20 ]
Tratamentul pentru apneea obstructivă în somn poate include:
- Adenoamigdalectomie
- Presiune pozitivă a căilor respiratorii
- Traheostomie în cazuri extreme
- Pierdere în greutate
Aceste intervenții pot duce la ameliorarea tulburărilor de somn și la o oarecare îmbunătățire a funcției neurologice.[ 21 ]
În cazuri rare în care obstrucția este suficient de severă pentru a necesita traheostomie, s-a utilizat o intervenție chirurgicală de avansare a părții medii a feței pentru a ameliora obstrucția căilor respiratorii superioare.[ 22 ]
Disfuncție a urechii medii. Infecțiile frecvente ale urechii medii, lichidul persistent din urechea medie și pierderea ulterioară a auzului trebuie tratate agresiv atunci când este necesar. Se recomandă tuburile pe termen lung, deoarece sunt adesea necesare până la vârsta de șapte sau opt ani.[ 23 ]
Când apar probleme la orice vârstă, se recomandă utilizarea metodelor de tratament adecvate.
Statură mică. Mai multe studii au evaluat terapia cu hormon de creștere (GH) ca un posibil tratament pentru acondroplazia de statură mică.[ 24 ]
Per ansamblu, aceste serii și altele arată o accelerare inițială a creșterii, dar efectul se diminuează în timp.
În medie, te poți aștepta la o creștere a înălțimii la adult de doar aproximativ 3 cm.
Alungirea membrelor extinse folosind diverse tehnici rămâne o opțiune pentru unii. Se pot obține creșteri în înălțime de până la 30-35 cm. [ 25 ] Complicațiile sunt frecvente și pot fi grave.
În timp ce unii recomandă efectuarea acestor proceduri încă de la vârsta de șase până la opt ani, mulți pediatri, geneticieni clinicieni și eticieni recomandă amânarea unor astfel de intervenții chirurgicale până când o persoană tânără este capabilă să participe la luarea unei decizii în cunoștință de cauză.
Cel puțin în America de Nord, doar o mică parte dintre persoanele afectate aleg să se supună unei proceduri avansate de alungire a membrelor. Consiliul consultativ medical al Little People of America a emis o declarație privind utilizarea procedurii avansate de alungire a membrelor.
Obezitate: Măsurile de prevenire a obezității ar trebui să înceapă în copilăria timpurie. Tratamentele standard pentru obezitate ar trebui să fie eficiente la persoanele cu acondroplazie, deși nevoile calorice sunt mai mici. [ 26 ]
Pentru a urmări progresul, ar trebui utilizate diagrame standard de greutate și greutate-înălțime specifice acondroplaziei. Este important de reținut că aceste curbe nu sunt curbe perfecte de greutate-înălțime; ele au fost derivate din mii de date de la persoane cu acondroplazie.
Standardele indicelui de masă corporală (IMC) au fost elaborate pentru copiii cu vârsta de 16 ani și mai mici. [ 27 ] IMC-ul nu este standardizat pentru adulții cu acondroplazie; comparațiile cu curbele IMC pentru înălțimea medie vor da rezultate înșelătoare. [ 28 ]
Deformare în varus. Se recomandă o monitorizare ortopedică anuală fie de către un medic familiarizat cu acondroplazia, fie de către un chirurg ortoped. Au fost publicate criterii pentru intervenția chirurgicală.[ 29 ]
Prezența unei curbe simptomatice progresive necesită trimiterea la un ortoped. Deformitatea asimptomatică în varus în sine nu necesită de obicei corecție chirurgicală. Pot fi alese diverse intervenții (de exemplu, creșterea ghidată folosind opt plăci, osteotomia în valgus și osteotomia derotațională). Nu există studii controlate care să compare rezultatele opțiunilor de tratament.
Cifoză. Sugarii cu acondroplazie dezvoltă adesea o cifoză flexibilă. Există un protocol pentru a ajuta la prevenirea dezvoltării unei cifoze unghiulare fixe, care include evitarea cărucioarelor flexibile, a leagănelor și a marsupilor. Sfaturi împotriva șederii fără sprijin; aplicați întotdeauna contrapresiune pe spate atunci când țineți copilul în brațe.
- Cifoza se ameliorează semnificativ sau se rezolvă la majoritatea copiilor după adoptarea unei posturi ortograde și începerea mersului. [ 30 ]
- La copiii care nu prezintă remisie spontană după creșterea forței trunchiului și începerea mersului, ortezajul este de obicei suficient pentru a preveni persistența cifozei toracolumbare.[ 31 ]
- Dacă cifoza severă persistă, poate fi necesară o intervenție chirurgicală la nivelul coloanei vertebrale pentru a preveni complicațiile neurologice.[ 32 ]
Stenoză spinală: Dacă apar semne și/sau simptome severe de stenoză spinală, este necesară trimiterea urgentă la un specialist chirurgical.
De obicei, se recomandă laminectomia extinsă și largă. Relevanța procedurii depinde de nivel (de exemplu, toracic sau lombar) și de gradul de stenoză. Pacienții au avut rezultate mai bune și o funcție îmbunătățită cu cât au fost operați mai repede după debutul simptomelor [ 33 ].
Imunizări: Nimic legat de acondroplazie nu exclude toate imunizările de rutină. Având în vedere riscul respirator crescut, vaccinurile DTaP, pneumococic și antigripal sunt deosebit de importante.
Nevoi de adaptare: Din cauza staturii mici, pot fi necesare modificări ale mediului. În școală, acestea pot include scaune, întrerupătoare de lumină mai joase, toalete de înălțime adecvată sau alte mijloace de accesibilitate, bănci mai joase și suporturi pentru picioare în fața scaunelor. Toți copiii ar trebui să poată ieși singuri din clădire în caz de urgență. Mâinile mici și tendoanele slabe pot îngreuna motricitatea fină. Adaptările adecvate includ utilizarea unei tastaturi mai mici, a pixurilor ponderate și a suprafețelor de scris mai netede. Majoritatea copiilor ar trebui să aibă un PEI sau un plan 504.
Extensiile pedalelor sunt aproape întotdeauna necesare pentru mersul cu bicicleta. De asemenea, pot fi necesare modificări ale stației de lucru, cum ar fi mese mai joase, tastaturi mai mici, trepte și acces la toaletă.
Socializare: Din cauza staturii scurte foarte vizibile asociate cu acondroplazia, persoanele afectate și familiile acestora pot întâmpina dificultăți de socializare și de adaptare la școală.
Grupurile de sprijin precum Little People of America, Inc (LPA) pot ajuta familiile să abordeze aceste probleme prin sprijin reciproc, exemplu personal și programe de conștientizare socială.
Informații despre angajare, educație, drepturile persoanelor cu dizabilități, adopția copiilor scunzi, probleme medicale, îmbrăcăminte adecvată, dispozitive adaptive și creșterea copiilor sunt disponibile prin intermediul unui buletin informativ național, seminarii și ateliere.
Nu există niciun medicament sau tratament nemedicamentos care să poată vindeca acest defect congenital.
Kinetoterapia este cea mai frecvent utilizată; tratamentul poate fi necesar și pentru hidrocefalie (prin șunt sau ventriculostomie endoscopică), obezitate, [ 34 ] apnee, [ 35 ] infecție a urechii medii sau stenoză spinală.
În unele clinici, după ce copilul împlinește vârsta de cinci până la șapte ani, se efectuează un tratament chirurgical: alungirea oaselor tibiei, coapsei și chiar a oaselor umerilor sau corectarea deformării - cu ajutorul operațiilor și dispozitivelor ortopedice speciale - în trei până la patru etape, fiecare durând până la 6-12 luni.
Terapia în curs de investigare
Administrarea unui analog al peptidei natriuretice de tip C este în curs de studiu clinic. Rezultatele inițiale au arătat că este bine tolerată și are ca rezultat o creștere a vitezei de creștere față de valoarea inițială la copiii cu acondroplazie ( centrul studiului ). [ 36 ] Peptida natriuretică de tip C conjugată este, de asemenea, în curs de studiu clinic. [ 37 ] Alte aspecte de luat în considerare includ inhibarea tirozin kinazei [ 38 ], meclizina [ 39 ] și o capcană solubilă recombinantă a FGFR3 umană. [ 40 ]
Căutați pe clinicaltrials.gov în SUA și în Registrul studiilor clinice al UE în Europa pentru informații despre studiile clinice efectuate pentru o gamă largă de boli și afecțiuni.
Profilaxie
Singura măsură preventivă este diagnosticul prenatal al bolilor congenitale. [ 41 ], [ 42 ]
Prognoză
Cât trăiesc persoanele cu acondroplazie? Cu aproximativ 10 ani mai puțin decât speranța medie de viață.
Întrucât modificările patologice ale țesutului osos și articulațiilor duc la limitări ale îngrijirii personale și ale mobilității, copiilor cu acest diagnostic li se atribuie statutul de persoană cu dizabilități. Pe termen lung, majoritatea pacienților au un prognostic normal, dar odată cu vârsta, există un risc crescut de boli de inimă. [ 43 ]

