
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Staphylococcus aureus în frotiu: consecințe, tratament cu remedii folclorice
Expert medical al articolului
Ultima examinare: 07.07.2025
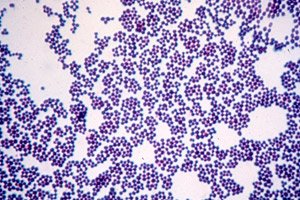
Astăzi, una dintre cele mai discutate probleme în medicină și diagnosticul de laborator este stafilococul dintr-un frotiu. Este destul de ușor de detectat, însă dificultățile apar în etapa de interpretare a rezultatelor. Cert este că stafilococul este un reprezentant al microflorei normale și populează multe biotopuri ale corpului uman, îndeplinind o serie de funcții utile. În același timp, în anumite circumstanțe, devine agentul cauzal al multor boli infecțioase și afecțiuni patologice. Linia fină care se dezvoltă între concepte convenționale precum normă și patologie devine din ce în ce mai mult un subiect de discuție pentru mulți medici.
Stafilococ într-un frotiu la bărbați
Stafilococul la bărbați face parte din microflora normală a tractului urogenital, a tractului respirator, a pielii și a intestinelor. Tulburările microflorei la bărbați sunt relativ rare, așadar autoinfecțiile apar în principal dacă organismul a fost expus la efecte adverse din partea factorilor de mediu. De exemplu, tulburările microflorei pot apărea după administrarea de antibiotice, după terapia hormonală pe termen lung, sub influența stresului, oboselii și suprasolicitării neuropsihice.
O altă cauză poate fi pătrunderea unui microorganism patogen din exterior. Pentru ca un proces infecțios să se dezvolte în acest caz, concentrația celulelor bacteriene trebuie să fie relativ mare, iar imunitatea trebuie, de asemenea, redusă.
Adesea, bărbații contractează infecții stafilococice în spitale și unități de internare, după intervenții chirurgicale, alte intervenții invazive și în prezența protezelor și cateterelor.
Stafilococ într-un frotiu la femei
Femeile sunt mai predispuse la autoinfecție, adică o infecție care se dezvoltă în interiorul corpului. Deoarece stafilococul face parte din microflora umană normală, acesta este întotdeauna detectat într-un frotiu. Este important ca indicatorii săi să fie în limite normale. Dar, în anumite circumstanțe și condiții ale organismului, pot apărea modificări care contribuie la o creștere a cantității de stafilococ, ceea ce poate provoca o boală infecțioasă și inflamatorie.
Stafilococul joacă un rol principal în menținerea sănătății organelor reproducătoare feminine. Biocenoza vaginală conține aproximativ 10% din întreaga microfloră a organismului. Încălcarea biocenozei normale subminează sănătatea copilului nenăscut.
Oamenii de știință au dovedit că stafilococul joacă un rol principal în patologie. Unul dintre motive este imunitatea scăzută și tulburările endocrine.
Microflora vaginală este determinată în mare măsură de statusul hormonal. Aceștia influențează semnificativ avantajele selective în biotop ale diferiților reprezentanți ai microflorei. Sub influența hormonilor din seria estrogenică, membranele vaginale sunt saturate cu glicogen, ceea ce reprezintă un mediu optim pentru dezvoltarea unui mediu anaerob în care predomină bacteriile lactice, bifidobacteriile, propionobacteriile și formele clostridiene. În același timp, cantitatea de microfloră aerobă și facultativă aerobă este limitată. Astfel, numărul de stafilococi nu depășește 10³-10⁴ în 1 ml de secreție. Aceasta este compoziția microflorei obligatorii, care este considerată constantă. Aceasta asigură funcționarea normală a sistemului și protejează împotriva infecțiilor virale, inflamațiilor și proceselor tumorale.
Însă, pe lângă flora obligatorie, microflora vaginală include și flora tranzitorie, care este formată din microorganisme facultative. Diversitatea speciilor lor este destul de mare, în timp ce nivelul populației nu depășește 3-4%. Microorganismele sunt clasificate drept forme oportuniste, deoarece atunci când fondul hormonal, starea imună și diversele tipuri de influențe se modifică, acestea acționează ca agenți patogeni ai proceselor infecțioase și inflamatorii. Staphylococcus aureus se încadrează, de asemenea, în acest grup. O creștere bruscă a secreției de stafilococ poate duce la dezvoltarea unor afecțiuni patologice precum vaginoza bacteriană, sepsisul, infecțiile genito-urinare și sindromul șocului toxic.
Formarea microflorei începe chiar de la nașterea fetiței. Este necesar să se țină cont de faptul că microbiocenoza nu este un set aleatoriu de microorganisme, ci un sistem de apărare format evolutiv. În ciuda faptului că în diferite etape ale vieții unei femei, cenoza suferă numeroase modificări, în general rămâne omogenă și determinată genetic. Mecanismul existent de reglare a microflorei depinde de nivelul hormonilor și contribuie la faptul că aceasta se modifică, fiind în strânsă legătură cu faza ciclului menstrual. Modificări similare apar și în timpul sarcinii, când se formează specia și compoziția cantitativă optimă a microbiocenozelor, manifestată datorită unei intense „explozii de estrogeni”.
Schimbări semnificative apar în timpul nașterii, în perioada postpartum, postmenopauză. În această perioadă, cantitatea de estrogen scade brusc, ceea ce poate duce la o susceptibilitate crescută la boli infecțioase și poate provoca numeroase afecțiuni infecțioase. Se observă și efecte negative ale factorilor exogeni. Astfel de factori includ, de exemplu, aportul inadecvat de medicamente, în special antibiotice. Tabletele care conțin componente hormonale, imunosupresoare, medicamente citostatice și contraceptive au, de asemenea, un efect negativ.
Stafilococul într-un frotiu în timpul sarcinii
Sarcina, din punct de vedere al microbiologiei, este perioada cea mai favorabilă în care se formează un micromediu vaginal optim, natural. Există o creștere bruscă a cantității de glicogen din pereți, care se datorează unei creșteri a activității estrogenice. Aceasta contribuie la creșterea eficientă a lactobacililor și bifidobacteriilor. Conform rezultatelor numeroaselor studii și datelor disponibile, cel mai favorabil micromediu se stabilește până în al treilea trimestru. Există o scădere bruscă a numărului de flore patogene și oportuniste. De un interes deosebit este informația că microflora este normalizată nu numai în vagin și organele reproducătoare, ci și în intestine și în multe alte biotopi, de exemplu, în zona pielii, glandele mamare. Toate schimbările care apar în corpul unei femei însărcinate (cu o sănătate normală, o nutriție adecvată) vizează protejarea fătului în curs de dezvoltare. În primul rând, este necesară protecția împotriva dezvoltării infecțiilor perinatale. Acest lucru este asigurat prin menținerea rezistenței la colonizare la un nivel ridicat. Acest lucru poate provoca dezvoltarea multor procese purulente, inflamatorii și infecțioase. În patologia avansată, sunt posibile chiar semne de bacteriemie și manifestări septice. În perioada postpartum, proprietățile protectoare ale microflorei naturale scad, numărul florei oportuniste crește, în special a stafilococilor. Există o probabilitate foarte mare de a dezvolta o infecție stafilococică, crește riscul altor patologii infecțioase și inflamatorii. Starea se normalizează în decurs de 6 săptămâni de la perioada postpartum.
Stafilococ într-un frotiu la un copil
Detectarea stafilococului indică o posibilă infecție sau intrarea accidentală a microorganismului în microbiocenoză. Este imposibil să se dea un răspuns definitiv, deoarece este necesar să se ia în considerare mulți factori care sunt strâns legați între ei.
Este important să înțelegem că stafilococul poate face parte din microflora normală a unui copil. Patologia poate fi discutată doar în cazul unui grad ridicat de contaminare. De asemenea, este necesar să se țină cont de vârsta copilului. Astfel, la copii, microflora nu este complet formată. La nou-născuți și copii cu vârsta de până la 3 ani, microflora mamei este păstrată mult timp.
Procesul de formare a sistemului ecologic microbian începe din momentul în care fătul trece prin canalul de naștere al mamei, prin urmare, rolul cheie în formarea microbiocenozelor fiziologice ale nou-născutului îl joacă starea endomicroecologică a mamei, în primul rând, starea microflorei vaginale.
Cel mai complex mecanism de bioinginerie a sistemului ecologic microbian este activat din momentul nașterii copilului și se bazează pe activitatea cooperativă a organismului nou-născutului, factorii protectori și bifidogenici ai laptelui matern și microflorei sale fiziologice.
În timpul nașterii, factori precum genetica, condițiile de naștere, sănătatea mamei, microflora personalului medical, microflora spitalului și medicamentele joacă un rol important în formarea microflorei. După naștere, compoziția laptelui matern, compoziția laptelui artificial, condițiile în care este ținut nou-născutul, utilizarea terapiei medicamentoase, a probioticelor și a prebioticelor sunt de mare importanță.
Stafilococi și streptococi într-un frotiu
Ambele microorganisme se găsesc în diverse biotopi. Sunt considerate forme de viață aerobe și facultativ-anaerobe. În mod normal, stafilococul nu ar trebui să depășească 10³ colonii în 1 ml de lichid de testare, iar streptococul – nu mai mult de 10⁴.
În starea normală a sistemului imunitar, pe fond hormonal, acestea ajută la protejarea pielii și a membranelor mucoase de colonizarea de către forme patogene de microorganisme. Dacă sunt încălcate condițiile microecologice (sub influența factorilor interni și externi negativi), acestea pot provoca boli.
Stafilococii provoacă bronșită, pneumonie, vaginoză bacteriană, sepsis, infecții genito-urinare de diferite localizări, sindrom de șoc toxic.
Streptococii sunt, de asemenea, capabili să provoace pneumonie bacteriană și vaginoză, sepsis, peritonită, pielonefrită, cistită, uretrită, ooforită, infecții asociate cateterului și infecții spitalicești. Provoacă corioamniotită, naștere prematură și avort spontan.
Enterococi și stafilococi în frotiu
Enterococii sunt streptococi din grupa serologică D. Aceștia sunt izolați pe un mediu special, care include clorură de trifeniltetrazoliu, care, atunci când este divizată, conferă coloniilor o culoare roz, roșie sau maro caracteristică. O caracteristică distinctivă a enterococilor este capacitatea lor de a diviza esculina și citratul de fier. Aceștia diferă de toți ceilalți streptococi prin capacitatea lor de a crește pe un mediu care conține 0,65% clorură de sodiu.
Adesea se găsesc împreună cu stafilococii, formând biofilme. Participă la formarea infecțiilor asociate cateterului, sunt tulpini spitalicești periculoase, colonizează plăgile purulente, suprafețele postoperatorii. Sunt agenți patogeni frecvenți ai bolilor intestinale, infecțiilor toxice alimentare, enteritelor, disbacteriozei.
E. coli și stafilococ într-un frotiu
Totul depinde de biotop și de cantitatea microorganismului. E. coli este un reprezentant al microflorei intestinale normale, în timp ce stafilococul se găsește în concentrații acceptabile în toate biotopurile (norma nu este mai mare de 10³ - 10⁴ UFC /ml).
Când E. coli pătrunde într-un alt biotop nenatural pentru ea, se poate dezvolta inflamație. Astfel, pătrunderea E. coli în cavitatea bucală poate provoca dezvoltarea fageitei, amigdalitei, stomatitei. Pătrunderea în vagin provoacă boli ginecologice. Acestea din urmă se observă mai ales din cauza amplasării apropiate a intestinului (rect și anus) și a vaginului.
Complicații și consecințe
Cea mai periculoasă complicație a detectării stafilococului într-un frotiu este o încălcare a eubiozei. Eubioza este înțeleasă ca poziția de echilibru a corpului uman și a microbiotei sale. În această stare, sănătatea umană este la cel mai înalt nivel și asigură funcționarea deplină a organismului. Sub influența diferiților factori, eubioza este încălcată - disbacterioza, manifestată prin dezvoltarea tulburărilor de microbiocenoză în diverse biotopi. Modificările afectează exclusiv microflora endogenă. Dacă se detectează concentrații mari de stafilococ într-un frotiu, vorbim despre o încălcare a echilibrului dintre microbionți. O creștere a numărului unui microorganism duce la o scădere a numărului de alte microorganisme. Dacă unele microorganisme mor, locul lor este luat imediat de alte forme. Cel mai adesea, acestea sunt microorganisme patogene care acționează ca agenți cauzali ai multor boli infecțioase. Ca urmare, se dezvoltă boli infecțioase și inflamatorii, purulent-septice, ceea ce implică o modificare a parametrilor fizico-chimici ai biotopului. Acest lucru duce la deteriorarea proceselor de asimilare a componentelor alimentare individuale, perturbă abilitățile motorii și creează condiții pentru o creștere suplimentară a populației de agenți patogeni.
Modificările profunde ale relațiilor microbiene-țesuturi pot duce la faptul că microbiocenoza alterată devine un factor suplimentar și, în majoritatea cazurilor, decisiv în agresivitatea față de propriul organism. Pericolul constă în faptul că unele endotoxine bacteriene, produse ale activității bacteriene, sunt capabile să „imite” antigenele proprii ale organismului. Prin urmare, este destul de dificil să le distrugem și este dificil să selectăm un remediu bacterian eficient. Consecința este perturbări grave ale stării normale a sistemului imunitar, precum și apariția unui conflict între microflora indigenă și sistemul imunitar.
O atenție deosebită în patologie este acordată stării microflorei intestinale, deoarece 60% din totalul microflorei umane este concentrat în aceasta. În plus, tractul digestiv interacționează cel mai activ cu mediul înconjurător.
Când microflora este perturbată, reprezentanții săi individuali își pot schimba forma și proprietățile. Mulți dobândesc proprietăți citotoxice, acționând toxic asupra celulelor organismului gazdă. Inflamația se dezvoltă rapid, ceea ce promovează translocarea celulelor vii și a metaboliților acestora către alte biotopi. Putem vorbi despre generalizarea procesului inflamator, dezvoltarea septicemiei.
Deosebit de periculoasă este detectarea microorganismelor în fluide care în mod normal ar trebui să fie sterile, cum ar fi sângele, urina și lichidul cefalorahidian. O cantitate mică indică bacteriemie, în care agenții patogeni pătrund în sânge, depășind organele afectate care sunt sursa infecției. Dacă boala nu este vindecată în acest stadiu, procesul va începe să progreseze, ducând la dezvoltarea sepsisului - „otrăvirea sângelui”.
Pericolul formării tulburărilor microecologice constă într-o modificare nefavorabilă a compoziției și proprietăților protectoare ale microflorei indigene și a simptomelor locale asociate cu aceasta, dar și în posibila dezvoltare a insuficienței multiple de organe severe cu toate consecințele acesteia, un posibil rezultat fatal.
Modificările disbiotice sunt în multe privințe mecanismul declanșator pentru multe afecțiuni somatice, a căror etiopatogenie este asociată cu tulburări disbiotice.
Principalele patologii care apar în urma tulburărilor microbiotei cu predominanță de stafilococ și streptococ: colită, intestin iritabil, gastrită, duodenită, ulcere, coagulopatie, patologii arteriale, artrită, neoplasme maligne, carii, astm bronșic, encefalopatie, infecții oportuniste, gută, diabet zaharat, infertilitate, naștere prematură, anemie, cașexie.
Tratament Staphylococcus aureus în frotiu.
Diverse remedii populare sunt utilizate pe scară largă pentru tratarea disbacteriozei și eliminarea infecțiilor stafilococice.
Un amestec care crește imunitatea și rezistența organismului și-a dovedit eficacitatea. Datorită propolisului și sucului de aloe, microflora este normalizată. Luați 100 de grame de caise uscate, prune uscate, curmale și carne tocată. Stoarceți separat sucul a 3-4 frunze mari de aloe. Topiți propolisul la foc mic, amestecând constant, luați de pe foc și adăugați sucul de aloe stors. Amestecați bine până se formează o masă omogenă. Apoi, amestecați cu masa trecută prin mașina de tocat carne, amestecați bine și lăsați la infuzat 10-12 ore. Puteți lua până la 3-4 linguri pe zi.
Se folosește și un alt amestec de vitamine, care restabilește rapid microbiocenoza, normalizează sistemul imunitar. Luați 100 de grame de viburnum, cătină, afine. Zdrobiți cu o lingură până se formează o terci omogen. Separat, topiți 50 de grame de miere, adăugați o treime de linguriță de scorțișoară măcinată, ghimbir și nucșoară. Amestecați până se formează o masă omogenă, turnați încet în masa de fructe de pădure preparată anterior.
Pentru a îmbunătăți starea generală de bine, a crește performanța, a elimina simptomele de infecție bacteriană și intoxicație, utilizați suc cu următoarea compoziție: suc proaspăt stors de la 1 lămâie, suc de la 1 rodie, 50 ml de sirop de măceșe. Amestecați toate acestea, lăsați o oră, beți 1-2 pahare pe zi.
Tratament pe bază de plante
Multe plante au proprietăți antiseptice, principalul lucru este să știi cum să le folosești corect.
Afinele roșii sunt utilizate pentru tratarea multor boli, inclusiv infecțiile bacteriene și disbacterioza. Are proprietăți antiseptice datorită conținutului ridicat de flavonoide, taninuri și acizi organici. Se folosesc în principal fructe de pădure și frunze coapte. Acestea conțin atrubină, hidrochinonă și caroten, care conferă plantei proprietăți diuretice, astringente și antiinflamatorii. Fructele de pădure se recoltează în octombrie, iar frunzele în mai și iunie. Se utilizează ca decoct, infuzie, în diverse amestecuri și ca aditiv la ceai. O infuzie apoasă de fructe de pădure este folosită ca băutură principală pentru pacienții cu febră.
Oregano are, de asemenea, un efect antiseptic, ameliorează inflamația, normalizează starea și microflora sistemului reproducător feminin. Este utilizat în principal pentru a trata bolile ginecologice cauzate de tulburări ale microflorei.
Se utilizează sub formă de decocturi și infuzii, pentru uz extern. Se folosește pentru spălături, dușuri vaginale, loțiuni, comprese. Eficient pentru băi medicinale, are efect antiinflamator, calmant, relaxant. Normalizează starea emoțională.
Rozmarinul sălbatic de mlaștină este o plantă bactericidă bună, utilizată în principal în terapia tractului respirator de etiologie virală și bacteriană, precum și pentru tratamentul bolilor infecțioase, tusei. Poate ameliora chiar și afecțiunile cauzate de eczeme și neoplasme. Componentele principale sunt uscate în jurul lunii mai. Se folosesc tulpinile, frunzele și florile. Proprietățile bactericide sunt conferite de glicozide și taninuri. De asemenea, plantele conțin o cantitate mare de palustrol, ledol și alte substanțe, care îi conferă proprietățile principale.
Trifoiul roșu este utilizat în tratamentul proceselor purulente, inflamatorii, septice de origine bacteriană. Este eficient împotriva anemiei, răcelilor, difteriei. Ajută la eliminarea durerii (datorită metodelor antiseptice, antiinflamatorii). Pentru vindecarea rapidă a suprafețelor rănilor, se folosește și o pulbere de frunze zdrobite. Înflorește în iunie, concomitent cu colectarea materiilor prime medicinale. Se utilizează în principal sub formă de decoct, mai rar - sub formă de infuzie.
Homeopatie
În tratamentul bolilor bacteriene, infecțiilor și disbacteriozei, probioticele joacă un rol important. Sunt produse pe bază de culturi bacteriene care sunt incluse în microfloră și normalizează starea acesteia. Acestea oferă prevenirea și tratamentul fiabil al tulburărilor microecologice, elimină diverse tipuri de autoinfecții, inclusiv stafilococice.
Este important să luați măsuri de precauție: nu luați niciodată medicamentele singuri, acestea ar trebui să fie prescrise doar de un medic. Chiar și un medic prescrie medicamente numai după ce primește rezultatele unui studiu bacteriologic și o analiză pentru disbacterioză, care va arăta starea microbiocenozei. Acest lucru vă va permite să alegeți medicamentul potrivit. Utilizarea incorectă a medicamentului poate provoca numeroase efecte secundare, cum ar fi perturbarea suplimentară a microflorei și dezvoltarea autoinfecției, generalizarea infecției, răspândirea fenomenelor purulent-septice.
A-bacterin constă dintr-o cultură liofilizată de aerococi, care sunt antagoniști ai infecției stafilococice. O doză de preparat conține 2×108 aerococi viabili. Este disponibil în flacoane.
Utilizare internă sau externă. Pentru uz intern, se utilizează pentru combaterea disbacteriozei și a infecțiilor intestinale, în special a celor dezvoltate după terapia cu antibiotice, ca urmare a unor infecții anterioare.
Aplicat extern, se utilizează pentru tratarea infecțiilor purulente ale plăgilor de etiologie stafilococică cauzate de alte forme de microorganisme.
Apibact este alcătuit din biomasă vie de celule bacteriene probiotice cu o concentrație destul de mare. Conține bifidobacterii, acid lactic, bacterii cu acid propionic și lactobacili. Disponibil în flacoane sau pliculețe. Se utilizează pentru prevenirea și tratamentul disbiozei și al bolilor asociate la copiii cu vârsta peste 2 ani și la adulți.
Acidophilus este format din lactobacili acidofili. Este produs sub formă de capsule. O capsulă conține 2,5 miliarde de celule liofilizate. Este utilizat pentru disbacterioză de diferite origini, infecții fungice ale intestinelor, vaginului și pielii. De asemenea, este prescris pentru colită acută, constipație, diaree, intoleranță la lactoză, hipovitaminoză, colesterol ridicat și imunitate scăzută.
Baktisubtil este alcătuit din forme bacilare de microorganisme și include, de asemenea, componente suplimentare. Este utilizat pentru diaree, disbacterioză, enterită, enterocolită. Este adesea prescris pentru a elimina consecințele negative cauzate de chimioterapie și radioterapie. Are un efect terapeutic asupra pielonefritei cauzate de enterobacterii, Proteus, alte forme oportuniste, stafilococ. Este eficient pentru tratamentul plăgilor varicoase infectate.
Tratament chirurgical
Metodele chirurgicale sunt rareori utilizate pentru tratament. Metodele chirurgicale nu sunt potrivite pentru eliminarea cauzei directe a bolii - infecția stafilococică, deoarece nu afectează direct infecția. Doar terapia cu antibiotice este eficientă în acest sens. Însă metodele chirurgicale pot fi utilizate pentru a elimina consecințele infecției, cum ar fi inflamația severă, abcesele, exudatele purulente care se formează ca urmare a expunerii la bacterii și toxinele acestora.
Metodele chirurgicale pot fi utilizate pentru a trata peritonita, apendicita acută, neoplasmele, acumulările purulente și zonele de necroză.
Profilaxie
Esența prevenției este de a evita condițiile în care stafilococul se va multiplica intens. De asemenea, este necesar să se mențină un nivel normal de imunitate și să se evite stresul. Este important să se aibă o dietă echilibrată, ca alimentele să conțină toate componentele necesare și o cantitate suficientă de vitamine și minerale. Nu trebuie să vă suprasolicitați, să fiți nervoși sau să vă suprasolicitați.
Prognoză
Dacă stafilococul este detectat în timp util într-un frotiu și se iau toate măsurile necesare pentru a normaliza indicatorii săi cantitativi, precum și pentru a normaliza întreaga microfloră însoțitoare, prognosticul este destul de favorabil. Este posibil să se obțină un echilibru în microbiocenoză, iar acesta însuși va acționa ca un regulator al homeostaziei, va oferi protecție organismului și va menține rezistența la colonizare. Dacă infecția nu este tratată și microbiocenoza nu este normalizată, prognosticul poate fi extrem de nefavorabil. Trebuie să ne așteptăm la dezvoltarea unor boli infecțioase și inflamatorii, sepsis, care poate evolua spre un rezultat fatal.


 [
[