
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Sialadenita: cauze, simptome, tratament
Expert medical al articolului
Ultima examinare: 04.07.2025
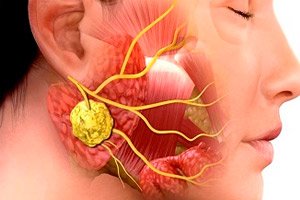
Patologiile inflamatorii în chirurgia stomatologică sunt foarte frecvente. Chiar și utilizarea terapiei cu antibiotice nu reduce incidența inflamațiilor maxilo-faciale și a complicațiilor acestora. Această situație se datorează vizitelor târzii la medic, automedicației frecvente a pacienților etc. Una dintre bolile infecțioase și inflamatorii tipice de acest tip este sialadenita sau sialoadenita - inflamația glandelor salivare, adesea provocată de virusuri sau bacterii. Patologia este însoțită de o serie de semne clinice caracteristice, iar diagnosticul se stabilește pe baza rezultatelor studiilor bacteriologice și citologice, precum și a diagnosticelor instrumentale.
Epidemiologie
Prevalența exactă a sialadenitei submandibulare este neclară. Sialadenita submandibulară reprezintă aproximativ 10% din toate cazurile de sialadenită. Aceasta reprezintă 0,001 până la 0,002% din totalul spitalizărilor. Nu există diferențe de vârstă sau sex.[ 1 ]
Sialadenita bacteriană și virală afectează în principal persoanele în vârstă și senile.
Oreionul epidemic afectează în principal copiii, mai rar adulții (femeile - mai des). Astăzi, oreionul epidemic apare ca o boală sporadică, care se datorează vaccinării precoce a copiilor.
Se înregistrează adesea o formă purulentă de sialadenită, care se datorează solicitării târzii a ajutorului medical de către pacienți.
Cauze sialadenită
Dezvoltarea sialadenitei este cauzată de leziuni virale sau microbiene ale glandelor salivare. Procesul inflamator microbian poate fi provocat de bacterii prezente în cavitatea bucală sau eliberate din diverse focare infecțioase din organism. Sursele de infecție sunt adesea flegmonul adiacent, bolile respiratorii acute (amigdalită, pneumonie, bronșită), patologiile maxilo-faciale și dentare.
Boala poate apărea ca urmare a leziunilor și intervențiilor chirurgicale în zona maxilo-facială, a pătrunderii de corpuri străine în canalul salivar (oase de pește, particule alimentare, fire de păr etc.) și a formării de calculi în canal.
Sialoadenita virală este cel mai adesea cauzată de citomegalovirusuri, virusuri gripale, adenovirusuri, paramixovirusuri, virusuri Coxsackie, virusuri herpes simplex etc. De asemenea, apar sialoadenita fungică, sifilitică și tuberculoasă.
Răspândirea infecției poate avea loc prin deschiderea canalului urinar, prin sânge sau lichid limfatic.
Factori de risc
Factorii de risc pentru dezvoltarea sialadenitei includ:
- sistem imunitar slăbit, boli recente;
- congestie în canalele salivare;
- afecțiuni salivare cauzate de patologii infecțioase și inflamatorii;
- operații chirurgicale;
- tuberculoză; [ 2 ]
- sifilis;
- leziuni maxilo-faciale.
Grupul de risc include vârstnicii, persoanele care suferă de tulburări de alimentație, uscăciune patologică a gurii, precum și cei care urmează radioterapie sau utilizează în mod regulat terapie cu antibiotice fără indicații valide, condiții postoperatorii, [ 3 ] intubație și utilizarea de anticolinergice. [ 4 ]
Factorii predispozanți suplimentari (indirecti) pot include:
- igienă orală precară;
- stil de viață nesănătos, prezența unui număr de obiceiuri proaste;
- ignorarea vizitelor la medic, automedicația.
Patogeneza
Glandele salivare sunt împărțite în mari pereche și mici nepereche. Glandele mari includ parotida, submandibulara și sublinguala. Glandele mici includ glandele labiale, bucale, linguale, palatine și ale planșeului oral. Fiecare dintre aceste glande are parenchim, interstițiu și un sistem de ductele.
Agentul cauzal al parotitei epidemice, una dintre variantele sialadenitei acute, este un virus filtrabil. O persoană se infectează prin transmitere directă de la o persoană bolnavă, calea de transmitere fiind pe cale aeriană (dar nu este exclusă infecția prin obiecte folosite de persoana bolnavă).
Sialadenita bacteriană se poate dezvolta în orice patologie severă. Infecția se răspândește pe cale stomatogenă, precum și prin sânge și lichid limfatic. Microflora este de obicei de tip mixt: streptococică, pneumococică, stafilococică etc., care pătrunde prin canalul glandular excretor.
La pacienții cu divergență limfogenă a infecției, rețeaua limfoidă a glandei parotide este adesea afectată: acest proces este o consecință a inflamației nazofaringiene sau mandibulare, a patologiilor dinților sau a limbii.
Etiologia și patogeneza sialadenitei cronice sunt neclare și puțin înțelese. Medicii presupun că dezvoltarea bolii este asociată cu patologii generale ale organismului - în special, cu hipertensiune arterială, ateroscleroză, spondiloză deformantă și boli ale tractului digestiv.
Simptome sialadenită
Sialoadenita acută poate evolua cu intensități diferite. În cazurile ușoare, tabloul clinic este slab exprimat, fără creșterea temperaturii corporale și fără durere la nivelul glandelor parotide, care se umflă doar ușor. În cazurile moderate, există stare generală de rău, dureri de cap și musculare, frisoane, uscăciunea gurii, durere și umflarea glandei parotide. Salivația este ușor redusă. Simptomele durează aproximativ 4 zile, după care apare o ameliorare treptată. În cazurile severe de sialoadenită acută, glanda parotidă se mărește foarte mult, glandele submandibulare și sublinguale pot fi implicate în proces. Salivația crește, temperatura atinge valori ridicate (până la 40 °C) și se pot dezvolta complicații purulent-necrotice. În circumstanțe favorabile, temperatura începe să scadă după aproximativ o săptămână, iar semnele unei reacții inflamatorii dispar treptat. Cu toate acestea, riscul formării abceselor rămâne, la fel ca și riscul de a dezvolta meningită, encefalită, paralizie a nervilor cranieni și spinali etc.
Sialadenita virală a glandelor parotide se manifestă prin durere la deschiderea gurii și la încercarea de a întoarce capul într-o parte. Se observă umflarea zonei bucale, mandibulare, submandibulare și a părții superioare a gâtului. Palparea relevă o compactare dureroasă cu o suprafață netedă, care nu se extinde dincolo de limitele glandei parotide. Răspândirea patologiei la țesuturile înconjurătoare are loc odată cu dezvoltarea unui proces purulent.
Când glanda submandibulară este afectată, pacienții se plâng de durere la înghițire. Umflarea se extinde la zona sublinguală și submandibulară, bărbie și partea superioară a gâtului. Când glandele sublinguale sunt afectate, apare durerea la mișcarea limbii, iar pliurile sublinguale se măresc. Afectarea glandelor salivare minore apare în cazul unor patologii multiple.
Primele semne ale sialadenitei cronice pot trece neobservate și sunt detectate întâmplător. Pacienții observă disconfort în glanda parotidă (sau în cele două glande), mai rar - durere occipitală. Vizual, se determină o umflătură ușoară în zona afectată, fără durere evidentă. Nu există modificări ale pielii, cavitatea bucală se deschide fără durere, țesuturile mucoase sunt fără patologii, salivația nu este afectată (poate scădea în timpul unei recidive). Într-un stadiu avansat al sialadenitei cronice, pacienții prezintă slăbiciune generală, oboseală, pierderea auzului și uneori uscăciune a membranelor mucoase ale cavității bucale. Umflarea în zona glandelor afectate este constantă, fără durere.
Sialoadenita interstițială se caracterizează prin exacerbări sezoniere (în sezonul rece), timp în care se formează sigilii dureroase și crește temperatura corpului.
Sialadenita la copii
Sialadenita se poate dezvolta în copilărie, chiar și la nou-născuți. Cu toate acestea, etiologia bolii la sugari nu a fost încă determinată. Se știe că inflamația glandei mamare la mamă contribuie la dezvoltarea bolii. Sialadenita la nou-născuți se diferențiază de osteomielita procesului condilar al mandibulei, indicând dezvoltarea septicopiemiei.
În general, principalele cauze ale sialadenitei la copii sunt considerate a fi parotidita epidemică și citomegalovirusul. În plus, este important să se cunoască posibila dezvoltare a parotitei false Herzenberg, care nu se referă la sialadenită și este o inflamație a ganglionilor limfatici localizată în apropierea glandei salivare parotide. Tabloul clinic al bolilor este foarte similar.
Etiologia tuberculoasă și sifilitică a bolii nu este tipică pentru copii. Tabloul clinic este caracterizat de o intoxicație mai gravă decât la adulți, precum și de un procent mai mare de dezvoltare a topirii țesuturilor purulent sau purulent-necrotice.
Etape
Sialadenita se dezvoltă în trei etape corespunzătoare: inițială, manifestată clinic și tardivă.
Stadiul inițial nu este însoțit de simptome clinice pronunțate. Cu toate acestea, umflarea crește, se observă congestia limfatică în zona afectată, țesutul conjunctiv se relaxează și vasele de sânge se dilată. Segmentele glandulare terminale sunt păstrate, dar în ele se acumulează mucină și mucopolisaharide, markeri inflamatori. Canalele interlobare devin mai lărgite, fibrele de colagen devin mai dense.
A doua etapă este caracterizată de următoarea imagine:
- apare atrofia segmentelor glandulare terminale;
- infiltratele se formează pe baza structurilor plasmatice, limfocitelor și histiocitelor din baza țesutului conjunctiv;
- gurile sunt înconjurate de țesut fibros;
- în interiorul canalelor, există o acumulare de epiteliu descuamat și limfocite.
A treia etapă este însoțită de atrofie aproape completă a parenchimului glandular, înlocuirea acestuia cu țesut conjunctiv, proliferarea rețelei de alimentare cu sânge, extinderea canalelor intralobare (sau îngustarea cauzată de compresia de către țesutul conjunctiv și structurile fibroase).
Formulare
Clasificarea bolii este destul de extinsă. Astfel, în funcție de evoluția reacției inflamatorii, se disting sialadenita acută și cronică.
Sialoadenita acută a glandei parotide apare sub formă de parotită epidemică sau, binecunoscuta „oreion”. În general, glandele parotide sunt cel mai des afectate, mai rar - glandele salivare submandibulare și sublinguale. Procesul acut este mai ușor de tratat decât cel cronic.
În funcție de starea parenchimului, se disting următoarele tipuri de boli cronice:
- sialadenită parenchimatoasă cronică - însoțită de afectarea doar a stromei glandulare (ca la pacienții cu oreion);
- sialadenita interstițială cronică – pe lângă stromă, este însoțită de afectarea parenchimului glandular (ca la pacienții cu sialadenită cu citomegalovirus).
- Sialadenita sclerozantă cronică (tumora Küttner) este o boală sclerozantă asociată cu IgG4 și prezintă caracteristici histopatologice distincte, cum ar fi infiltratul limfoplasmocitar dens, scleroza și flebita obliterantă.[ 5 ]
Sialoadenita interstițială este denumită și sialoadenită productivă cronică, oreion sclerozantă cronică, tumoră inflamatorie Kuttner, sialoadenită atrofică cronică, sialoadenită fibroproductivă, sialopatie simptomatică, sialoză hormonală. Etiologia bolii este puțin înțeleasă.
Sialoadenita gripală se dezvoltă în timpul epidemiilor de gripă, care se observă în principal iarna. Pacienții prezintă semne de sialoadenită acută a uneia sau mai multor glande salivare. Glanda parotidă este cel mai adesea afectată, inflamația crește rapid și se extinde la glanda pereche.
În funcție de localizarea leziunii, se face distincție între:
- sialadenită parotidă cauzată de oreion;
- submaxilită - o leziune a glandei submandibulare;
- sialadenită sublinguală a glandei sublinguale.
Conform caracteristicilor inflamatorii, sialadenita glandei salivare poate fi:
- seros;
- hemoragic;
- purulent;
- ţesut conjunctiv;
- granulomatoasă;
- fibroplastic;
- distructiv;
- nedeformat;
- cirotică.
În funcție de etiologie, se disting următoarele:
- proces inflamator traumatic;
- toxic;
- autoimună;
- alergic;
- obstructiv (cu blocaj sau contracție cicatricială).
Sialadenita calculoasă este un tip de patologie obstructivă cauzată de blocarea canalului de către un calcul al glandelor salivare.
Dacă boala inflamatorie progresează, se dezvoltă sialadenită purulent-necrotică sau gangrenoasă. În acest caz, se observă o imagine de flegmon sever cu edem pronunțat, infiltrare, hiperemie, fluctuații etc.
Sialoadenita ductală (sau sialodochita) este o consecință a defectelor congenitale ale glandelor salivare (stricturi și ectazii) în combinație cu imunitate slabă și hiposalivație, stagnarea salivei în interiorul canalelor.
Complicații și consecințe
Sialoadenita acută poate fi complicată de afectarea nervilor oculomotori, optici, abducens, faciali, vestibulocohleari, precum și de mastită, pancreatită, nefrită. Orhita se dezvoltă adesea la băieți și bărbați.
Dacă sialadenita acută apare pe fondul unor patologii generale, aceasta poate fi complicată de divergența procesului patologic în spațiul perifaringian, în țesuturile care înconjoară artera carotidă și vena jugulară internă. La unii pacienți, conținutul purulent pătrunde în canalul auditiv extern. Rareori se observă deteriorarea pereților vaselor mari, ceea ce duce la sângerări. Sunt posibile și tromboza venoasă și blocarea sinusurilor meningeale.
O complicație tardivă a sialadenitei purulente avansate este formarea de fistule și hiperhidroza parotidiană.
Dacă sialadenita bacteriană nu este tratată, se poate dezvolta o umflare masivă a țesutului cervical, ceea ce poate duce la obstrucție respiratorie, septicemie, osteomielită craniană și neurită trigeminală.
Diagnostice sialadenită
Metodele generale de diagnostic clinic includ interogarea pacientului, examinarea acestuia și palparea acestuia. În plus, sunt prescrise teste de laborator pentru sânge și urină. Dacă vorbim despre un copil, atunci este necesar să se verifice cu părinții dacă acesta a suferit anterior de oreion, dacă a avut contact cu persoane bolnave.
Dacă se suspectează sialadenită cronică, se specifică frecvența anuală a recidivelor, dimensiunea glandei în diferite perioade ale procesului inflamator. Se acordă atenție stării pielii de deasupra zonei afectate, volumului și naturii lichidului salivar, stării canalelor salivare excretoare.
Următoarele sunt obligatorii:
- evaluarea funcției secretorii;
- citologie, microbiologie, imunologie a secrețiilor salivare;
- sialografie cu substanță de contrast;
- tomografie computerizată;
- radiosialografie;
- ecografie;
- biopsie punctivă.
Mulți pacienți pediatrici sunt indicați pentru electroencefalografie, care este necesară pentru evaluarea tulburărilor de bioactivitate cerebrală.
Diagnosticul instrumental obligatoriu include sialometria, care implică utilizarea unui cateter din polietilenă, care, după o perforare preliminară, este introdus în canalul salivar. Manipularea se efectuează pe stomacul gol, iar procedura în sine durează aproximativ 20 de minute. Aceasta oferă informații despre volumul producției salivare și caracteristicile fizice ale secreției. [ 6 ]
Sialografia cu substanță de contrast se efectuează în stadiul de remisie a bolii, deoarece poate provoca o recidivă. Soluțiile de radiocontrast sunt introduse în glanda salivară folosind o seringă și un cateter din polietilenă.
Diagnostica instrumentală specială este reprezentată de următoarele proceduri:
- citologia frotiurilor de secreție salivară;
- Electroradiografie cu substanță de contrast;
- metoda de scanare a glandelor salivare;
- puncție cu biopsie și histologie ulterioară.
Ecografia se efectuează cel mai adesea sub formă de sialosonografie - un studiu care permite examinarea imaginii complete a structurii glandulare. Medicul are capacitatea de a detecta tulburări ale țesutului sclerotic, blocaje, procese tumorale, calculi, de a determina numărul și dimensiunea acestora.
În sialadenita bacteriană, în timpul ecografiei se detectează modificări nespecifice. Într-un stadiu incipient de dezvoltare, se observă o creștere a ecogenității și o expansiune a canalului, iar prezența focarelor anecogene indică o posibilă formare a abceselor. [ 7 ]
Imagistica prin rezonanță magnetică și tomografia computerizată ne permit să excludem prezența calculilor în canale și să clarificăm profunzimea procesului patologic.
Analizele de laborator includ un test general de sânge și urină, precum și lichid salivar. Sângele poate prezenta un nivel ridicat de leucocite, acesta fiind unul dintre semnele unui proces inflamator. Într-un test biochimic de sânge, nivelurile de zahăr sunt importante, iar într-un test de urină, compoziția sărurilor. Leucocitele, puroiul și flora bacteriană pot fi adesea detectate în secreția salivară. De asemenea, este necesar să se examineze caracteristicile fizico-chimice ale secreției.
Diagnostic diferentiat
În primul rând, este important să se determine cauza principală a afecțiunii patologice, pentru a afla dacă boala este de natură aterogenă, infecțioasă, neoplazică, autoimună, metabolică. Patologia reumatologică și autoimună trebuie exclusă.
Sialoadenita interstițială se diferențiază de sialoadenita parenchimatoasă cronică, sialodochită, procese tumorale, parotită epidemică. Pentru diagnostic, se utilizează o evaluare a simptomelor tipice, a imaginii citologice și sialografice în funcție de boli.
În general, sialadenita trebuie diferențiată de calculii salivari, chisturile glandelor salivare și procesele tumorale. Diagnosticul se bazează pe simptome clinice, date de sialometrie, examen citologic al secrețiilor salivare, radiografie și sialografie, puncție și biopsie excizională.
Este important ca pacienții să înțeleagă că sialadenita sau sialoadenita sunt două concepte echivalente care sunt complet interschimbabile.
În unele cazuri, caracteristicile clinice ale bolii și parametrii de laborator pot necesita o căutare diagnostică mai amplă: într-o astfel de situație, se recomandă o biopsie a glandelor salivare pentru a stabili un diagnostic precis.
Cine să contactați?
Tratament sialadenită
Unui pacient cu sialadenită acută i se prescrie un tratament care vizează inhibarea reacției inflamatorii și normalizarea salivației. Repaus la pat este prescris pe durata febrei. Se aplică comprese încălzitoare și pansamente cu unguent pe zonele de compactare, după cum este indicat, și se efectuează proceduri de fizioterapie (terapie cu lumină, terapie termică - lampă Sollux, UHF, iradiere UV). Se asigură îngrijire orală de înaltă calitate, utilizând clătiri și irigații.
În sialadenita virală, irigarea cu interferon de 5 ori pe zi (în caz de practică precoce - în ziua 1-2) are un efect bun. Dacă funcția salivară scade, se administrează intraductal 0,5 ml de soluții antibiotice de penicilină 50.000-100.000 ED și streptomicină cu 1 ml de novocaină 0,5%. În plus, se efectuează o blocadă cu novocaină și penicilină sau streptomicină. Dacă inflamația purulentă progresează, se detectează focare de topire a țesuturilor, atunci se prescrie intervenția chirurgicală.
Pilocarpina pentru sialadenită se administrează oral, de până la patru ori pe zi, câte 6 picături dintr-o soluție 1%. Un astfel de tratament este potrivit pentru inflamația seroasă. Un efect bun se observă la aplicarea compreselor cu dimetilsulfoxid, dimexid, care oferă un efect analgezic, antiinflamator, antiedematos și bactericid. Compresa se aplică pe zona inflamată timp de aproximativ o jumătate de oră pe zi. Cursul tratamentului constă în zece proceduri sau până la apariția ameliorării.
În cazul sialadenitei gangrenoase și al evoluției severe a bolii, se prescrie tratamentul chirurgical, care constă în deschiderea capsulei glandulare: intervenția asupra glandei parotide se efectuează folosind tehnica Kovtunovich.
În sialadenita cronică, tratamentul vizează în principal creșterea imunității, optimizarea funcției salivare, prevenirea recidivei, îmbunătățirea trofismului tisular, eliminarea congestiei și inhibarea proceselor sclerotice și degenerative.
Următoarele medicamente sunt incluse în terapia complexă:
- nucleinat de sodiu 0,2 g de trei ori pe zi timp de două săptămâni (pentru sialadenită cronică, astfel de cursuri trebuie efectuate de până la trei ori pe an);
- iodură de potasiu 10%, 1 lingură de trei ori pe zi, timp de 8-12 săptămâni (trebuie luată în considerare sensibilitatea organismului pacientului la iod).
În timpul tratamentului cu nucleinat de sodiu, pot apărea reacții adverse minore sub formă de durere epigastrică și dispepsie. Astfel de fenomene dispar complet după finalizarea administrării medicamentului.
Iodura de potasiu este contraindicată în caz de hipersensibilitate la iod, sarcină, piodermie.
O blocadă cu novocaină se efectuează o dată la 3 zile, într-un ciclu de 10 blocade. Se administrează injecții intramusculare cu Pyrogenal (un ciclu de 25 de injecții, o dată la trei zile), injecții subcutanate cu galantamină 0,5% (un ciclu de 30 de injecții a câte 1 ml).
Pacienților cu stenoză ductală li se prescriu preparate enzimatice proteolitice (chimotripsină, tripsină), precum și injectarea intramusculară de ribonuclează în doză de 10 mg în combinație cu electroforeza dezoxiribonucleazei (până la 10 proceduri timp de 20 de minute).
Galvanizarea pentru sialadenita cronică este indicată sub formă de proceduri zilnice timp de 4 săptămâni, în combinație cu radioterapie.
Tratamentul chirurgical se practică rar, doar în cazul lipsei de efect a terapiei medicamentoase, precum și în cazul recidivelor regulate ale bolii inflamatorii (mai mult de zece ori pe an), însoțite de un proces purulent, tulburări funcționale pronunțate, stricturi și atrezie. Conform indicațiilor, se utilizează metoda de flow bougienaj, chirurgia plastică totală a gurii, rezecția glandulară cu conservarea ramurilor nervului facial, blocarea canalului parotidian.
Antibiotice
Terapia cu antibiotice este potrivită pentru sialadenita bacteriană și depinde de severitatea procesului infecțios. [ 8 ]
Medicamentele de elecție sunt adesea antibiotice penicilinice protejate și cefalosporine care inhibă activitatea β-lactamazelor:
Amoxiclav |
Medicamentul amoxicilină și acid clavulanic este prescris adulților pe cale orală, într-o doză zilnică de 1500 mg (împărțită în două doze). Reacțiile adverse sub formă de greață sau diaree sunt ușoare și trec rapid. Pentru a preveni aceste reacții, se recomandă administrarea medicamentului în timpul meselor. |
Sulbactomax |
Un preparat de sulbactam și ceftriaxonă pentru injecții intramusculare. Doza zilnică este de 1-2 g, administrată la fiecare 24 de ore. Durata tratamentului este stabilită de medic. Reacțiile adverse posibile sunt mai tipice pentru utilizarea pe termen lung. Acestea includ candidoză, micoză, infecții fungice secundare, enterocolită și dispepsie. |
Piperacilină-Tazobactam |
Un medicament antibacterian combinat care se administrează pacienților sub formă de perfuzii intravenoase la fiecare 8 ore, în doză de 4,5 g. Doza zilnică poate fi modificată de medic în funcție de severitatea infecției. Reacții adverse posibile: diaree, greață, vărsături, erupții cutanate. |
Dacă se detectează microorganisme gram-negative, se prescriu medicamente fluorochinolone. În cazurile complexe, se utilizează terapia combinată - de exemplu, Carbapenem, Metronidazol și Vancomicină.
Tratament de fizioterapie
În stadiul inițial al procesului inflamator cu creșterea temperaturii corporale, nu se utilizează fizioterapia. Pacientului i se recomandă să bea ape minerale alcaline (cum ar fi Borjomi) pe fondul tratamentului medicamentos. De la aproximativ 3-4 zile, este posibilă utilizarea terapiei UHF într-o doză non-termică, electroforeza medicamentelor antiinflamatoare.
În plus, pentru a trata sialadenita acută, medicul poate prescrie:
- Iradierea cu ultraviolete a zonei afectate începe cu două biodoze, apoi crește cu 1 biodoză, ajungând la 6 biodoze. Procedurile se efectuează la fiecare două zile.
- Fluctuația zonei de infiltrare se efectuează în sesiuni de 8-10 minute. Cursul terapiei include 10 ședințe.
- După eliminarea semnelor de inflamație acută, pentru a accelera resorbția infiltratului, se utilizează următoarele:
- Iradiere cu infraroșu în sesiuni de 20 de minute, într-un ciclu de 10-12 ședințe.
- Terapie cu ultrasunete cu o intensitate de 0,05-0,2 W/cm², durată de până la 5 minute, cură de 10 ședințe.
- Electroforeză cu iodură de potasiu 3%, cu durata de 20 de minute, într-o cură de 10-12 ședințe.
Pentru ameliorarea durerii, se recomandă efectuarea unei terapii cu laser cu durata de 2-3 minute, într-o cură de 8 până la 10 ședințe.
Masajul glandelor salivare pentru sialadenită
Masajul intraoral (intrababucal) îmbunătățește fluxul sanguin și limfatic, stimulează punctele bioactive și îmbunătățește funcția glandelor salivare. Procedura se desfășoară în mai multe etape, inclusiv încălzirea generală a țesuturilor moi, lucrul cu glandele salivare și mușchii și impactul asupra punctelor de ieșire ale nervilor cranieni.
Se utilizează mișcări de masaj precum mângâieri, presiuni punctuale și frământare mioextensivă. Procedura se efectuează cu mâinile curate; se pot folosi mănuși chirurgicale sterile.
Glandele salivare sunt masate cu mișcări blânde, începând de la periferie spre zona canalelor excretoare.
După ședință, pacientul trebuie să clătească gura cu o soluție antiseptică.
Masajul se efectuează nu numai pentru a îmbunătăți trofismul țesuturilor glandulare, ci și pentru a evalua cantitatea de salivă, culoarea, consistența și caracteristicile gustative ale acesteia.
Tratament pe bază de plante
Metodele tradiționale de tratament pot fi utilizate numai într-un stadiu incipient al dezvoltării sialadenitei sau numai pentru prevenirea acestei boli. Pentru a ameliora simptomele, medicii recomandă consumul abundent de lichide în timpul terapiei medicamentoase, inclusiv infuzii și decocturi din plante cu activitate antiinflamatorie.
- Ceaiul de mentă stimulează secreția de salivă, ameliorează durerea, revigorează și elimină gustul neplăcut din gură.
- Infuzia de mușețel are efecte antiinflamatorii și decongestionante.
- Ceaiul din frunze de zmeură accelerează vindecarea rănilor și are efect antiinflamator.
Pentru clătirile de gură zilnice, puteți folosi infuzii din următoarele amestecuri de plante:
- frunze de zmeură, flori de imortele, coada-calului de câmp;
- frunze de mentă, vlăstari de plantan, flori de soc;
- flori de mușețel, eucalipt și frunze de salvie.
Clătirea cu apă de pin dă un efect bun. Pentru a prepara remediul, fierbeți 0,5 litri de apă, adăugați 2 linguri (cu o lamă) de ace de pin (molid sau pin), acoperiți cu un capac, lăsați până se răcește complet, filtrați. Folosiți pentru clătire de 2-3 ori pe zi sau după fiecare masă.
Nu trebuie să vă automedicați dacă boala se manifestă prin dureri severe, formare de pietre sau supurație.
Tratament chirurgical
În unele cazuri, medicația singură nu va fi suficientă pentru a elimina sialadenita. În astfel de situații, poate fi necesară intervenția chirurgicală.
În caz de obstrucție a canalului excretor al glandelor salivare, este necesară intervenția chirurgicală. Sub anestezie locală, medicul îndepărtează cauza blocajului și efectuează tratament antiseptic. În perioada postoperatorie, se prescrie terapie antibacteriană și simptomatică și, dacă este necesar, se efectuează o curățare suplimentară a canalului excretor cu clătire ulterioară.
Sialadenita cronică se caracterizează prin recurențe frecvente, care în timp pot duce la scleroza completă sau parțială a țesutului glandular și la formarea de structuri de țesut conjunctiv. Dacă se întâmplă acest lucru, glanda afectată este îndepărtată.
În caz de sialadenită, este de preferat să se efectueze proceduri endoscopice minim invazive. Astăzi, chirurgii au endoscoape elastice speciale, cu care pot pătrunde în cele mai mici canale glandulare. În timpul endoscopiei, medicul poate examina complet canalul, poate preleva biomaterial pentru examinare, îl poate fragmenta și poate îndepărta cauza obstrucției.
În caz de sialolitiază, îndepărtarea calculilor glandelor salivare este necesară prin sialendoscopie intervențională sau prin îndepărtare chirurgicală directă. [ 9 ], [ 10 ]
Mai multe tipuri de tratamente minim invazive au fost propuse pentru tratamentul calculilor glandelor salivare, inclusiv sialendoscopia intervențională (iSGE), litotripsia extracorporală cu unde de șoc (ESWL) [ 11 ] și procedurile chirurgicale endoscopice combinate. [ 12 ] Alegerea tratamentului potrivit ar trebui să includă criterii precum glanda afectată, numărul și dimensiunea calculilor, localizarea și relația cu canalul. Metoda cea mai puțin dăunătoare este întotdeauna metoda de tratament preferată. [ 13 ]
Complicațiile postoperatorii, cum ar fi durerea, cicatricile și leziunile nervoase, sunt frecvente. Pacienții care au suferit intervenții chirurgicale au prezentat tulburări precum xerostomie (până la 31%), modificări ale gustului (16,3%), hematoame (până la 14%), leziuni ale nervului facial (8%) și leziuni ale nervului lingual (12%). [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Profilaxie
Măsurile preventive pentru prevenirea dezvoltării sialadenitei nu sunt specifice. Esența prevenției constă într-o dietă completă, calitativă și echilibrată, un stil de viață sănătos și activ și eradicarea obiceiurilor proaste. Respectarea unor astfel de reguli simple, dar importante, reduce probabilitatea apariției multor patologii.
Apariția sialadenitei poate fi direct legată de alte boli ale cavității bucale și ale organelor ORL. Încălcarea raportului microflorei în gură, pătrunderea microorganismelor patogene prin fluxul sanguin sau limfatic pot provoca dezvoltarea unui proces inflamator. Aproape orice focar infecțios și inflamator cronic poate fi considerat o predispoziție la apariția sialadenitei. Mai mult, orice boală infecțioasă afectează negativ apărarea imună a organismului în ansamblu. Prin urmare, pentru a preveni multe boli, este important să se mențină imunitatea în toate modurile posibile, să se trateze prompt toate bolile (inclusiv cele cronice), să se excludă hipotermia și stresul și, în perioada iarnă-primăvară, să se ia preparate multivitaminice suplimentare recomandate de medicul curant.
Alte măsuri preventive obligatorii:
- proceduri regulate de igienă, curățarea de înaltă calitate a cavității bucale și a dinților;
- evitarea consumului de alimente grosiere care pot deteriora mucoasa orală;
- renunțarea la fumat;
- întărirea sistemului imunitar;
- alegerea corectă a unei periuțe de dinți și a produselor de îngrijire orală.
Dacă apar probleme, cum ar fi uscăciunea mucoasei gurii, umflarea, durerea glandelor salivare, trebuie să consultați un medic fără întârziere. Îngrijirea medicală la timp va ajuta la prevenirea dezvoltării inflamației și la prevenirea efectelor adverse.
Prognoză
Sialadenita acută se încheie cu vindecare la marea majoritate a pacienților. Cu toate acestea, au fost descrise și cazuri fatale: acest lucru se poate întâmpla dacă se dezvoltă un proces purulent-necrotic în glandă, precum și dacă patologia se extinde la sistemul nervos.
Prognosticul pentru bolile cronice este relativ favorabil. În această situație, se utilizează conceptul de recuperare „condiționată”: se aplică dacă perioada de remisie a pacientului durează mai mult de trei ani.
Pacienții sunt observați timp de mai mulți ani, se efectuează prevenirea exacerbărilor, care apar de obicei de 1-2 ori pe an, mai des pe vreme rece. Ca urmare a terapiei prescrise corect, poate apărea o remisie pe termen lung. În unele cazuri, se observă formarea unui calcul salivar în canalul glandular.
Cu condiția ca sistemul imunitar să fie într-o stare normală, să se respecte igiena orală, să se trateze patologiile concomitente și să se elimine focarele infecțioase existente, sialadenita dispare complet în decurs de 14 zile.

