
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Neuropatia nervoasă ischemică: tipuri
Expert medical al articolului
Ultima examinare: 08.07.2025
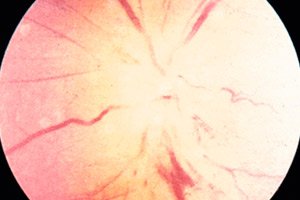
Când vine vorba de neuropatie ischemică, toată lumea își amintește imediat de patologia nervului optic, cauzată de o încălcare a circulației sângelui într-una dintre secțiunile ochiului. Mai precis, chiar și de secțiunile nervului în sine, care se învecinează cu globul ocular. Secțiunile intra- și retrobulbare sunt cele mai susceptibile la leziuni ischemice.
Neuropatie optică ischemică
Neuropatia optică ischemică include 2 tipuri de patologii care diferă prin localizarea leziunii nervului optic. Neuropatia optică ischemică anterioară este o leziune a fibrelor nervoase din regiunea intrabulbară, care este limitată de sclerotică și este situată în interiorul globului ocular. Aceasta este cea mai scurtă secțiune a nervului optic (doar 0,5 mm), în care se află discul său.
Tulburările ischemice ale discului optic (în forma anterioară a patologiei, stratul retinian, coroidian sau scleral este afectat) pot fi observate deja într-un stadiu incipient chiar și cu ajutorul oftalmoscopiei convenționale.
Neuropatia optică ischemică posterioară reprezintă modificări ale secțiunii retrobulbare (cunoscută și sub denumirea de intraorbitală). Lungimea acestei secțiuni este de 2,5 până la 3,5 cm și este situată între sclerotică și deschiderea orbitală a canalului optic. Din păcate, întreruperea alimentării cu sânge a nervilor din această secțiune la începutul patologiei nu este sesizabilă în timpul oftalmoscopiei sau retinografiei. Doar metodele electrofiziologice de examinare și Dopplerografia vaselor (artera carotidă, oftalmică și supratrohleară) vor fi informative.
Ca și în primul caz, boala afectează în principal persoanele în vârstă. În același timp, frecvența detectării acestei patologii la bărbați este semnificativ mai mare decât la femei.
Principalul simptom specific al ambelor patologii este considerat a fi o scădere bruscă a calității vederii din cauza spasmului vascular, blocajului trombilor sau modificărilor sclerotice. Nu este exclusă influența bolilor sistemice și a pierderii acute de sânge.
Însă procesele ischemice pot apărea nu numai în zona nervului optic, ci și în alte structuri ale sistemului nervos. Cauza neuropatiilor va fi, în orice caz, o încălcare a fluxului sanguin în vasele care alimentează un anumit nerv.
Neuropatia ischemică a nervului facial
Aceasta este o leziune a unuia dintre cei mai tineri nervi din regiunea craniană. Această formațiune ușor de rănit are o funcție importantă de reglare a expresiilor faciale. Cu alte cuvinte, este responsabilă de inervația mușchilor faciali. Este clar că o scădere a funcției sale duce la apariția unei grimasi ciudate pe față, pe care o persoană nu o poate controla. Și deteriorarea fibrelor nervoase poate apărea din cauza unei tulburări circulatorii într-unul dintre vasele care trec pe lângă o anumită ramură a nervului facial.
Nervul facial este o structură ramificată destul de complexă, ale cărei fibre se împletesc cu fibrele altor structuri responsabile de sensibilitatea limbii, salivație și lăcrimare. În imediata vecinătate a nucleului nervului facial, în profunzimea trunchiului cerebral, se află și nucleii altor nervi (auditiv, abducens, trigemen). Deteriorarea acestor structuri nervoase este, de asemenea, posibilă, atunci simptomele deteriorării nervului facial (ochi și gură pe jumătate închiși, trăsături faciale distorsionate, obraji lăsați etc.) pot fi suprapuse peste simptome precum modificări ale percepției gustului, strabism, pierderea auzului, salivație, lăcrimare excesivă etc.
Conform statisticilor, incidența acestui tip de patologie este de aproximativ 0,025%. Tratamentul bolii este destul de lung - 21-30 de zile, iar perioada de recuperare poate dura de la 3 săptămâni în cazurile ușoare până la șase luni în cazurile avansate. Prognosticul depinde de gradul de afectare a nervilor. Paralizia musculară completă dă un prognostic semi-decent. Restaurarea completă a mobilității musculare se observă la jumătate dintre pacienți. În cazul paraliziei parțiale, această cifră crește la 85%. La 1 din 10 pacienți, boala poate recidiva.
În funcție de gradul de afectare a nervului facial, tulburarea expresiei faciale este înlocuită de o mască ciudată. În cazul atoniei musculare complete, se observă o imagine ciudată. De obicei, procesul este unilateral, astfel încât o jumătate a feței are aceeași expresie obișnuită, iar cealaltă se transformă într-o grimasă: toate ridurile de pe frunte, din jurul ochiului, din triunghiul nazolabial lipsesc, pleoapa și colțul buzelor cad, fanta ochiului devine neobișnuit de largă, în timp ce persoana nu poate închide complet ochiul. Din cauza gurii ușor deschise, există dificultăți la mâncat, în special la alimentele lichide, care se revarsă.
Ei bine, să trecem mai departe, de la cap în jos spre corp. În zona umărului vedem un plex nervos format din nervii spinali toracici și cervicali. Sub acesta (de-a lungul brațului) se desprind mai multe ramuri scurte și lungi, iar oricare dintre ele poate fi supusă leziunilor ischemice dacă fluxul sanguin al vasului care alimentează nervul este perturbat.
Una dintre ramurile lungi ale plexului brahial este nervul median, care trece alături de artera brahială prin zona axilară și apoi se întinde de-a lungul marginii mediale a humerusului. În partea inferioară a umărului, se scufundă sub ligamentul lui Struther, apoi intră în grosimea mușchiului rotund, numit pronator, și iese pe antebraț. În acest moment, nervul nu are practic nicio ramură. Acestea apar în zona antebrațului și a mâinii.
În antebraț, nervul trece pe sub mușchii responsabili de mișcările de flexie ale degetelor. Aici, întregul grup muscular anterior este sub controlul său.
Nervul median intră în zona mâinii prin canalul de la încheietura mâinii, numit și tunel carpian. Aici, nervul este responsabil pentru inervația mușchilor responsabili de mișcarea degetului mare și de sensibilitatea pielii de pe partea palmei celor 3,5 degete, inclusiv degetul mare, mușchii lombricali și articulația încheieturii mâinii.
Datorită structurii anatomice speciale a nervului median, cele mai vulnerabile locuri ale acestuia sunt considerate a fi tunelurile, unde nervul trece printre mușchi, ligamente, articulații, unde poate fi ciupit împreună cu artera din apropiere care alimentează nervul cu nutriție. Sindroamele de tunel includ: sindromul de tunel carpian, sindromul pronatorului rotund, sindromul benzii Struther etc.
Neuropatia ischemică a nervului median
Devine clar că în acest caz nu vorbim despre neuropatie ischemică, ci despre neuropatie compresional-ischemică a nervilor mediani, unde ischemia apare din cauza compresiei nervului și vaselor. Cauza unei astfel de compresii poate fi leziunile, tumorile, procesele inflamatorii și degenerative ale mușchilor și articulațiilor. Uneori, sindromul de tunel este asociat cu activități profesionale și cu îndeplinirea regulată a sarcinilor în care nervii și vasele sunt comprimate.
Cele mai indicative simptome ale patologiei sunt considerate a fi: durere severă, care poate afecta zone ale suprafeței mediale a antebrațului, mâinii și primelor 3 degete, umflarea zonei afectate, apariția căldurii în această zonă (cu ischemie, se observă adesea o reacție inversă cu cianoză și hipotermie), uneori se observă amorțeală și furnicături în mână și palmă. O persoană nu își poate strânge degetele într-un pumn, nu își poate îndoi sau îndoi degetul mare, nici al doilea deget nu se îndoaie de obicei, iar prin îndoirea celui de-al treilea, se elimină anumite dificultăți.
Neuropatia ischemică a nervului ulnar
Nervul ulnar este o altă ramură lungă a plexului brahial care poate fi comprimată împreună cu vasele care îl hrănesc, rezultând neuropatie compresiv-ischemică a nervului ulnar. Și acest nerv dă ramuri, pornind doar de la antebraț, dar este responsabil pentru inervația flexorului ulnar, a mâinii, a unei părți a flexorului profund al degetelor, a mușchiului responsabil de adducția policelui, a mușchilor interosoși și lombricali, a mușchilor ultimului deget, a pielii palmelor și degetelor.
Împreună cu artera ulnară, nervul trece prin canalul cubital (cunoscut și sub numele de canalul ulnar) și canalul Guyon în zona încheieturii mâinii, unde se observă cel mai adesea compresia lor, care este însoțită de slăbiciune a mâinii, din cauza căreia o persoană nu poate efectua mișcări obișnuite (a lua ceva în mână, a tasta text, a cânta la tastatură etc.). Amorțeala este, de asemenea, un sindrom caracteristic patologiei, se simte în zona degetului mic și a unei părți a degetului inelar, precum și pe exteriorul palmei.
O persoană poate simți disconfort și durere la nivelul cotului, care adesea radiază la încheietura mâinii și la mână. Falangele medii și exterioare ale degetelor sunt constant îndoite, ceea ce creează impresia unei labe de prădător cu gheare.
Cauzele patologiei sunt identice cu cele ale tipului anterior de neuropatie. Acestea sunt leziuni, inflamații, modificări reumatice, precum și efectuarea anumitor munci și obiceiuri proaste care duc la compresia nervului în zona cotului sau a încheieturii mâinii.
O altă ramură lungă care iese din plexul brahial se numește nervul radial. Acesta se întinde de-a lungul părții posterioare a axilei și se află la intersecția dintre mușchiul latissimus dorsi și tendonul tricepsului brahial. Aici poate fi comprimat nervul radial.
Nervul trece apoi de-a lungul șanțului humeral, spiralându-se în jurul osului în sine, unde poate fi supus și compresiei. Compresia acestui nerv este posibilă și în zona cotului, unde trece de-a lungul părții interioare a îndoiturii cotului, coborând apoi spre mână sub forma a două ramuri: superficială și profundă.
Neuropatia radială ischemică
Nervul radial este responsabil pentru inervația mușchilor care extind antebrațul și mâna, abduc degetul mare, extind falangele proximale ale degetelor și întorc palma în sus, oferă sensibilitate cotului, spatelui umărului, spatelui antebrațului, unei părți a mâinii și primelor 3 degete, cu excepția falangelor extreme (distale).
Neuropatia ischemică a nervului radial poate fi cauzată de compresia acestuia din cauza traumatismelor, tumorilor, îndepărtării premature a garoului, îndoirii frecvente și regulate a brațului la cot sau încheietura mâinii, compresiei în timpul somnului. Compresia în zona axilei apare din cauza utilizării cârjelor sau la sprijinirea pe un picior îndoit la genunchi în șezut. Compresia nervului radial în zona încheieturii mâinii este posibilă la purtarea cătușelor.
Cauza neuropatiei ischemice poate fi reprezentată de modificările inflamatorii și degenerative ale țesuturilor din zona nervului radial și a vaselor care îl hrănesc. Ischemia poate fi, de asemenea, o consecință a bolilor sistemice infecțioase și a intoxicațiilor severe.
Dacă vorbim despre o leziune nervoasă la nivelul axilei, simptomele vor fi dificultăți în extinderea brațului în zona antebrațului, mâinii și falangelor degetelor cele mai apropiate de palmă. Există o slăbire puternică a mâinii. Chiar dacă brațele sunt ridicate, mâna va rămâne totuși atârnând. Persoana nu poate mișca degetul mare în lateral, simte amorțeală și furnicături pe dosul primelor 3 degete, deși sensibilitatea falangelor distale rămâne.
Dacă nervul este afectat în canalul spiralat, reflexul cotului și extensia brațului la nivelul cotului nu sunt afectate, la fel ca și sensibilitatea din spatele umărului.
Când nervul din apropierea articulației cotului este afectat, persoana resimte durere și amorțeală pe dosul palmei de fiecare dată când brațul este îndoit la cot. În acest caz, sensibilitatea antebrațului poate rămâne normală sau ușor redusă.
Leziunile nervoase din zona încheieturii mâinii sunt caracterizate de două sindroame: Turner (cu fracturi) și tunel radial (cu compresia ramurii superficiale). În ambele cazuri, dosul mâinii și degetele amorțesc, iar pe dosul degetului mare se simte o senzație de arsură și durere, care se poate extinde pe întregul braț.
În zona membrelor superioare există mai mulți nervi scurți (nervi toracici lungi, subclaviculari, axilari, supra- și subscapulari etc.), precum și ramuri lungi: nervul musculocutanat și medial al antebrațului. Toți aceștia pot fi, de asemenea, supuși ischemiei, dar acest lucru se întâmplă mult mai rar decât în cazul nervilor descriși mai sus.
Neuropatiile ischemice ale extremităților superioare nu mai sunt patologii ale vârstei înaintate. Sunt mai tipice pentru tineri și persoanele de vârstă mijlocie, adică populația activă.
Și ce ne vor spune nervii extremităților inferioare, pentru care neuropatia ischemică nu este nici ea ceva de neimaginat, mai ales având în vedere cazurile frecvente de varice și leziuni la nivelul picioarelor?
Munca mușchilor picioarelor noastre este controlată de două tipuri de plexuri nervoase. Unul dintre ele se numește lombar, al doilea - sacral. Din plexul lombar pornesc mai multe ramuri, trecând în regiunea iliaco-sternală și inghinală, în zona organelor genitale, coapsa. Plexul lombar include și nervii laterali și obturatori.
Toate aceste ramuri sunt implicate în inervația mușchilor și pielii pelvisului și coapsei și pot fi supuse ischemiei într-o măsură mai mare sau mai mică, dar nu la fel de des ca nervii plexului sacral.
Plexul sacral are 3 secțiuni: coccigiană, genitală și ischiatică. Dar dintre toate fibrele nervoase ale plexului sacral, cel mai mare dintre nervi, numit sciatic deoarece se desfășoară în fese, iar ramurile sale - nervii peronier și tibial, sunt cel mai adesea deteriorate. Nervul sciatic se ramifică în două ramuri inegale în a doua jumătate a lungimii coapsei, în apropierea fosei poplitee.
Nervul sciatic trece prin pelvis și printr-o deschidere specială iese pe suprafața sa posterioară, se scufundă sub mușchiul piriformis, se întinde de-a lungul coapsei de-a lungul părții posterioare a acestuia și se desparte nu departe de fosa poplitee. Datorită acestui nerv, putem îndoi piciorul la genunchi.
Lezarea nervului sciatic este posibilă pe întregul său traseu ca urmare a traumatismelor, proceselor tumorale, hematoamelor, anevrismelor și compresiei prelungite. Dar cel mai adesea acesta este comprimat de mușchiul piriformis, modificat ca urmare a diferitelor patologii ale coloanei vertebrale sau a unei injecții intramusculare administrate incorect.
Deteriorarea nervului sciatic, precum și a altor structuri nervoase, este posibilă și în cazul patologiilor infecțioase și inflamatorii sistemice și al efectelor toxice asupra organismului.
Simptomele leziunilor nervului sciatic includ durerea pătrunzătoare de-a lungul nervului, limitarea mișcării membrului, amorțeală și furnicături în partea din spate a piciorului și a labei piciorului și dificultatea de a îndoi piciorul la genunchi.
Neuropatia nervului sciatic este a doua ca frecvență după patologia uneia dintre ramurile sale - nervul peronier. Acest nerv, care trece sub genunchi, se bifurcă la începutul peroneului. Astfel, ramurile profunde și superficiale devin continuarea nervului. Prima se întinde de-a lungul suprafeței exterioare a tibiei și a părții superioare a piciorului, a doua - de-a lungul părții anterolaterale a tibiei, cu o tranziție către partea medială, unde nervul pătrunde sub piele și se ramifică în două părți. Aceste părți se numesc nervi cutanați intermediari și mediali.
Partea profundă a nervului peronier este responsabilă de inervația mușchilor care extind piciorul și degetele de la picioare și ridică marginea exterioară a piciorului. Ramura superficială controlează mușchii care asigură rotația și flexia plantară a piciorului, sensibilitatea acestuia, inervează pielea dintre degete și partea inferioară a tibiei.
Cel mai adesea, nervul fibular este afectat în zona capului fibular și în locul unde nervul iese din picior. Compresia nervului și a vaselor din apropiere în aceste zone se numește sindromul de tunel superior și inferior. Pe lângă compresie, inclusiv purtarea de încălțăminte strâmtă și imobilizarea prelungită a membrului, leziuni, infecții sistemice și intoxicații, cauza bolii poate fi modificările țesutului muscular și articular cauzate de boli ale coloanei vertebrale. Mai rar, boala este cauzată de tumori, patologii ale țesutului conjunctiv, tulburări metabolice.
Neuropatia nervului peronier
Cu toate acestea, tulburările vasculare (de exemplu, varicele sau tromboza vasculară) și compresia sunt considerate cele mai frecvente cauze ale dezvoltării neuropatiei ischemice sau compresivo-ischemice a nervului peronier.
Cu natura ischemică și compresivă a patologiei, simptomele bolii apar treptat, intensitatea lor crescând în timp. Înfrângerea nervului peronier la locul ramificării sub genunchi se caracterizează prin probleme cu extensia piciorului și a degetelor de la picioare. Piciorul rămâne curbat în jos, ceea ce prezintă anumite dificultăți la mers. O persoană trebuie să ridice puternic picioarele pentru a nu atinge podeaua cu degetele de la picioare (mers de cocoș sau de cal). Pacientul poate prezenta, de asemenea, dureri în partea exterioară a tibiei sau a piciorului.
Dacă ramura profundă a nervului peronier este afectată de leziuni ischemice, căderea piciorului nu este la fel de pronunțată, dar persistă dificultăți în extensia sa și mișcarea degetelor de la picioare. Se observă o scădere a sensibilității spatelui piciorului și a spațiului dintre primele două degete. Dacă boala durează mult timp, este posibil să se observe o scufundare a spațiilor interosose pe spatele piciorului.
În neuropatia ramurii superficiale a nervului peronier, există o scădere a sensibilității suprafețelor laterale ale gambei și a regiunii mediale a spatelui piciorului. Pacientul poate prezenta durere în aceleași locuri. Flexia degetelor nu este afectată, dar rotația piciorului este oarecum slăbită.
Neuropatia ischemică a nervului tibial
Nervul tibial trece prin centrul fosei poplitee, între capetele medial și lateral ale mușchiului gastrocnemius cărnos, apoi între flexorii degetelor și se afundă în lumenul furcii gleznei. De acolo, nervul intră în canalul tarsal, unde este fixat în siguranță împreună cu una dintre arterele tibiale de către dispozitivul de contenție al flexorilor. În acest canal are loc cel mai adesea compresia nervului.
Nervul tibial controlează mișcarea și sensibilitatea pielii și a mușchilor responsabili de flexia piciorului și a coapsei, îndoirea spre interior a piciorului, diverse mișcări ale degetelor de la picioare și extensia falangelor distale.
Pe lângă compresia în regiunea tarsală, neuropatia ischemică a nervului tibial poate fi cauzată de leziuni (adesea, astfel de leziuni sunt suferite de sportivi), deformări ale piciorului, ședere prelungită într-o poziție inconfortabilă, boli ale articulației genunchiului și gleznei, procese tumorale, tulburări metabolice, patologii vasculare (de exemplu, vasculită, în care apare inflamația și distrugerea pereților vasculari).
Dacă nervul tibial este afectat în zona de sub genunchi, tabloul clinic al patologiei implică o încălcare a flexiei descendente a piciorului (în patologia peroneală, situația este inversă, deși în ambele cazuri există o incapacitate de a sta pe vârfuri). În timpul mișcării, o persoană pune accentul pe călcâi, încercând să nu se sprijine pe degetele de la picioare. Grupul posterior de mușchi al gambei și al piciorului se atrofiază treptat, iar piciorul începe să semene cu o labă gheară a unui animal (o situație identică se observă și în neuropatia nervului ulnar).
Afectarea sensibilității se observă pe partea din spate a tibiei și pe treimea inferioară a părții anterioare a acesteia, în zona tălpii. Sensibilitatea este redusă pe întreaga suprafață a primelor 3 degete și pe partea din spate a degetului 5. Degetul 4 este parțial afectat, deoarece este inervat de diferiți nervi.
Dacă neuropatia este de natură traumatică, atunci, dimpotrivă, sensibilitatea poate deveni excesiv de mare, iar pielea poate fi umflată.
Compresia nervului și a vaselor care îl hrănesc în canalul tarsal se va manifesta ca o durere arzătoare și pătrunzătoare în zona tălpii, care iradiază spre mușchiul gambei. Durerea se intensifică în timpul alergării și mersului, precum și dacă pacientul stă în picioare mult timp. Se observă o sensibilitate crescută patologic pe ambele margini ale piciorului. În timp, piciorul devine mai plat, iar degetele de la picioare se îndoaie ușor spre interior. Dacă loviți cu un ciocan în zona tendonului lui Ahile, pacientul se va plânge de durere în acest loc.
Deteriorarea nervului medial de pe talpă se manifestă prin durere pe marginea interioară a piciorului și în zona dorsală a primelor 3 degete de la picioare. Dacă atingeți (percuți) zona osului navicular, atunci veți simți dureri ascuțite și pătrunzătoare în degetul mare.
Compresia nervului în canalul tarsal și deteriorarea ramurii mediale a nervului tibial sunt tipice persoanelor cu activitate fizică ridicată, sportivilor, turiștilor. Cel mai adesea, acestea sunt provocate de mersul pe jos sau alergarea prelungită.
Înfrângerea ramurilor nervului tibial în zona degetelor este tipică persoanelor cu exces de greutate care iubesc tocurile. Astfel, această patologie este mai tipică femeilor. Se caracterizează printr-un sindrom dureros care începe la bolta piciorului. Durerea este resimțită la baza piciorului și pătrunde și prin primele 2-4 degete, intensificându-se în timpul statului în picioare sau al mersului.
Lezarea ramurilor nervului tibial din zona călcâiului, cauzată de mersul prelungit fără încălțăminte sau pe tălpi subțiri, precum și de aterizarea pe călcâi în timpul unei sărituri de la înălțime, se manifestă prin durere și o scădere puternică a sensibilității în această zonă. Însă, uneori, pacienții se plâng de senzații neplăcute la nivelul călcâiului (furnicături, gâdilături etc.) sau de o sensibilitate crescută la atingere (atingerea țesuturilor este dureroasă). Din cauza fricii de astfel de simptome, o persoană încearcă să meargă fără să calce pe călcâi.
Trebuie spus că organismul nostru este înfășurat într-o rețea imensă de nervi și vase care se intersectează. Întreruperea fluxului sanguin în orice parte a corpului poate duce cu ușurință la leziuni ale nervilor, adică la dezvoltarea neuropatiei ischemice. Și, deși cauzele unor astfel de tulburări pot fi complet diferite, consecințele leziunilor nervoase afectează întotdeauna calitatea vieții pacientului, limitează mișcarea, capacitatea de muncă și, uneori, comunicarea, afectând starea psiho-emoțională a unei persoane.

