
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Cocci într-un frotiu: tratament
Expert medical al articolului
Ultima examinare: 04.07.2025
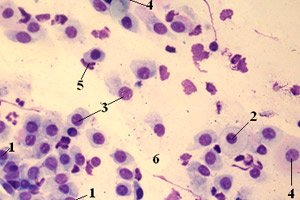
În medicina modernă, există o nevoie tot mai mare de a efectua frotiuri și studii bacteriologice. Acest lucru se explică prin faptul că ponderea bolilor de etiologie bacteriană este în creștere bruscă. Dar adesea, chiar și după determinarea compoziției speciilor și a cantității microflorei, acest lucru nu este suficient pentru a pune un diagnostic și a selecta tratamentul. Dificultățile apar din cauza faptului că, pe lângă flora patogenă, în corpul uman există și microfloră normală, care oferă protecție organismului. Un exemplu sunt cocii dintr-un frotiu, care se găsesc în testele fiecărei persoane sănătoase.
Coci într-un frotiu la femei
Microbiocenoza vaginală este foarte importantă pentru sănătatea unei femei. Aceasta conține aproximativ 10% din microflora întregului corp feminin și joacă un rol principal în menținerea sănătății. Importanța sa constă în faptul că determină sănătatea nu numai a femeii, ci și a nou-născutului. Încălcarea microflorei vaginale normale implică nu numai o creștere a bolilor ginecologice, ci și o creștere a morbidității și mortalității neonatale și pediatrice.
Baza microflorei feminine este formată din microorganisme anaerobe. Acestea sunt în principal lactobacili, bifidobacterii și propionobacterii. De asemenea, în acest grup sunt incluse eubacterii, clostridii, bacterioizi, peptococi. Împreună, acestea formează o microfloră obligatorie, care oferă o protecție fiabilă a tractului urogenital al femeii împotriva introducerii microflorei patogene (asigură rezistență la colonizare a membranei mucoase).
Pe lângă microflora obligatorie, există și microflora indigenă sau facultativă, care este reprezentată de forme oportuniste de microorganisme. Un procent destul de mare este atribuit cocilor. Predomină streptococii, stafilococii, enterococii, aerococii și alte microorganisme. Aceasta înseamnă că, în condiții fiziologice normale ale organismului, numărul lor este nesemnificativ și nu depășește 3-4%. Această floră, împreună cu flora obligatorie, oferă o protecție fiabilă împotriva agenților patogeni, stimulează sistemul imunitar. Dar odată cu scăderea imunității și dezvoltarea unui proces inflamator, precum și cu scăderea activității florei obligatorii, flora oportunistă începe să crească activ, umplând tot spațiul liber al membranei mucoase, tegumentele. În acest caz, acționează ca agenți patogeni ai bolilor infecțioase.
Bolile sunt determinate de microorganismul în care acesta a devenit predominant și a depășit cantitativ norma. Odată cu prevalența cocilor, încep să se dezvolte boli infecțioase și inflamatorii severe ale organelor interne: vaginoză bacteriană, infecții genito-urinare, pielonefrită, salpingită, corioamniotită.
Cocii provoacă complicații postoperatorii, febră postpartum și alte complicații, infecții neonatale, sepsis, peritonită. Cocii sunt una dintre cele mai periculoase forme de infecție nosocomială, care nu este tratabilă și are un grad extrem de ridicat de rezistență la medicamente și dezinfectanți.
Compoziția microflorei este relativ constantă, formată evolutiv. Însă, sub influența diferiților factori, pot apărea modificări ale acesteia. Compoziția și cantitatea microflorei pot fi influențate de structura anatomică, caracteristicile fondului hormonal, specificul circulației sanguine și limfatice. Ca urmare a administrării anumitor medicamente, inclusiv antibiotice, pot apărea modificări grave.
Formarea microbiocenozei feminine începe în momentul nașterii. Încă din prima zi de viață, vaginul inițial steril este colonizat de microflora maternă. De aceea este atât de important ca o femeie să mențină sănătatea și starea microecologică normală a organelor sale reproducătoare. Flora care se formează este dominată în principal de lactobacili și bifidobacterii. Apoi, numărul acestor microorganisme scade, iar până la pubertate se află într-o stare de echilibru cu alte microorganisme sau formele coccice de bacterii încep să se înmulțească activ și să predomine. Acest lucru crește semnificativ riscul de a contracta infecții urogenitale în viața de zi cu zi.
După ce fata ajunge la pubertate, există o creștere a activității estrogenice, ceea ce duce la o creștere a stratului epitelial și a cantității de glicogen. Din acest moment, poziția de lider este din nou ocupată de flora acidului lactic, care oferă rezistență la colonizare și protecție organismului femeii împotriva agenților patogeni.
Atunci când există perturbări în organism, se dezvoltă disbacterioza, în care flora oportunistă începe să predomine asupra florei obligatorii, ceea ce provoacă boli infecțioase și procese inflamatorii. În timpul menstruației se dezvoltă stări deosebit de negative și un risc ridicat de disbacterioză, când nivelurile hormonale se modifică, cantitatea de glicogen scade brusc și, în consecință, se dezvoltă condiții optime pentru dezvoltarea microflorei oportuniste și suprimarea florei obligatorii. Microflora se modifică și în timpul sarcinii, în perioada postmenopauză, deoarece în organism au loc schimbări hormonale intense.
Cocci într-un frotiu în timpul sarcinii
În corpul unei femei însărcinate, se creează condiții optime pentru dezvoltarea microflorei obligatorii. Acest lucru se datorează „exploziei active de estrogen”, care promovează dezvoltarea microorganismelor din grupurile lactobacililor și bifidobacteriilor. Este interesant faptul că normalizarea microflorei are loc nu numai în biotopul vaginal, ci și în toate celelalte, în special în intestine, cavitatea bucală, piele. Din acest motiv, structura părului, pielii și unghiilor se îmbunătățește la o femeie sănătoasă în timpul sarcinii. Menținerea microflorei optime este necesară pentru a proteja copilul prin prevenirea dezvoltării infecțiilor intrauterine, precum și a infecțiilor în timpul trecerii prin canalul de naștere. Întreruperea sarcinii reduce drastic rezistența la colonizare a membranei mucoase, astfel încât microflora patogenă se dezvoltă activ. Acest lucru duce la dezvoltarea proceselor infecțioase și inflamatorii.
Proprietățile protectoare și rezistența la colonizare a microflorei scad brusc în timpul nașterii, precum și în perioada postpartum timpurie. În acest moment, proprietățile protectoare sunt minime, astfel încât femeia prezintă cel mai mare risc de a dezvolta o infecție. Deosebit de periculoase în această perioadă sunt tulpinile spitalicești de microorganisme, care infectează destul de rapid un organism slăbit, provoacă patologii severe și practic nu sunt supuse tratamentului cu antibiotice, medicamente antibacteriene. Foarte adesea duc la bacteriemie, sepsis și pot avea chiar un rezultat fatal. Restaurarea microflorei normale are loc până la sfârșitul săptămânii 5-6 a perioadei postpartum.
Cocci într-un frotiu la bărbați
La bărbați, predomină în mod normal bacteriile propionice și bifidobacteriile, care formează microflora obligatorie. Aceasta asigură rezistența la colonizare a membranelor mucoase și previne dezvoltarea florei patogene. Organismul conține, de asemenea, microfloră indigenă, reprezentată de forme oportuniste. Acestea pot fi activate și coloniza mucoasa cu imunitate redusă și activitate insuficientă a microflorei obligatorii.
Microflora indigenă este reprezentată în principal de forme coccice. Printre acestea, predomină streptococii, stafilococii și enterococii. În mod normal, indicatorii nu ar trebui să depășească 10³ UFC /ml. Dacă cantitatea de microfloră indigenă depășește acest indicator, se poate dezvolta o infecție bacteriană, care depinde de tipul de microorganism. Formele coccice pot provoca diverse infecții infecțioase, inflamatorii, purulent-septice și chiar sepsis, care adesea se termină cu deces.
 [ 12 ]
[ 12 ]
Coci într-un frotiu la un copil
Cocii dintr-un frotiu, în cantități destul de mari, pot fi găsiți în diverse biotopuri ale unui nou-născut, iar aceasta este norma. Acest lucru se datorează faptului că în prima zi de viață, toate organele cavitare ale unui copil rămân relativ deschise. Toate, inclusiv intestinul gros și subțire, conțin o cantitate mare de oxigen. Acest lucru creează condiții optime pentru acumularea microflorei aerobe. Acest lucru este facilitat și de imaturitatea sistemului imunitar. Trebuie reținut faptul că flora aerobă este condiționat patogenă, ceea ce înseamnă că în acest moment copilul este cel mai susceptibil la riscul de a dezvolta microfloră patogenă, care poate duce la un proces infecțios și sepsis.
Primele 7-10 zile după naștere pot fi caracterizate ca o perioadă de disbioză tranzitorie, timp în care are loc dezvoltarea activă a microflorei aerobe, precum și colonizarea intensivă a pielii și a membranelor mucoase. În acest moment se formează și mecanisme de protecție, care sunt întărite de laptele matern. Treptat se formează condiții mai favorabile pentru dezvoltarea florei anaerobe.
Treptat, începe să se formeze microflora anaerobă. Aceasta duce la o scădere a potențialului său de oxidare-reducere. Până la sfârșitul primei săptămâni de viață, aciditatea sucului gastric crește semnificativ, sinteza autoanticorpilor și a complexelor imune crește. Ulterior, se formează biofilme preepiteliale, care reprezintă principalul rezervor al autoflorei umane. Durata procesului de formare a biofilmului preepitelial nu a fost determinată cu precizie. Acest proces este lent și depinde de mulți factori, în primul rând de sănătatea mamei, calitatea laptelui matern și ecologia mediului extern.
Se știe că la un nou-născut, prevalența microflorei fiziologice în intestinul gros, în principal bifidobacteriile, începe să fie observată înainte de sfârșitul perioadei neonatale timpurii, adică aproximativ în a 7-a zi după naștere. Dar, în prezent, se înregistrează concentrații destul de mari de microfloră însoțitoare pe parcursul a câteva luni și chiar 2-3 ani din viața unui copil.
În paralel cu formarea microflorei intestinale, se formează și microflora epiteliului și a pielii. Factorul declanșator al formării acesteia este alăptarea în perioada incipientă. În primul rând, copilul primește lactobacili. Populațiile lor formează destul de rapid un biotop, reducând treptat cantitatea de oxigen. Aceste condiții sunt mai potrivite pentru bifidobacterii și bacterii propionice, care încep să crească. Acesta este al doilea strat al microflorei.
Urmează al treilea strat, format din lactobacili. Aceștia stimulează receptorii peretelui celular, activează microflora preepitelială, rezultând formarea unei matrice cu structură biologică, care conține mucină și alte enzime active, exopolisaharide. Se formează condiții optime pentru microflora simbiotică.
În compoziția microflorei unui copil sănătos, nivelul formelor patogene oportuniste, care sunt reprezentate în principal de formele coccice, nu depășește 5%. Includerea unui număr mic de agenți patogeni în compoziția microbiotei copilului este inevitabilă, datorită conținutului lor ridicat în mediu. Însă flora fiziologică domină, ceea ce împiedică dezvoltarea patologiei.
Consecințe și complicații
Prevalența cocilor în frotiu duce la dezvoltarea unui proces infecțios. Apar diverse boli ale organelor interne, ale pielii, procese inflamatorii, purulent-infecțioase. Cele mai periculoase afecțiuni sunt peritonita, bacteriemia, sepsisul, care sunt afecțiuni care pun viața în pericol și pot duce la deces.
Consecințele grave includ diverse complicații postoperatorii, infecții postpartum, infecția nou-născutului, infecții asociate cateterului și infecții ale rănilor. Deosebit de periculoase sunt tulpinile de coci din spitale care au dobândit rezistență multiplă și sunt practic netratabile.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ]
De ce sunt periculoși cocii dintr-un frotiu?
În mod normal, cocii se găsesc întotdeauna într-un frotiu, deoarece sunt reprezentanți ai microflorei umane normale. Dacă indicatorii nu depășesc norma, cocii nu prezintă un pericol, dimpotrivă, îndeplinesc o funcție de protecție în organism, prevenind infecția cu alte microorganisme patogene. Pericolul apare atunci când numărul lor depășește norma - devine mai mare de 10³ UFC / ml. În acest caz, apar diverse boli infecțioase, purulente, inflamatorii.
Cea mai periculoasă complicație a infecției coccice este sepsisul, în care infecția din focar pătrunde în sânge și, odată cu fluxul sanguin, este transportată în tot corpul, infectând alte organe, formând noi focare. Sepsul necesită măsuri urgente, terapie antibacteriană imediată, altfel este posibil un rezultat fatal.
Nu mai puțin periculoase sunt afecțiuni precum bacteriemia, septicemia, în care există o cantitate mică și moderată de coci în sânge și alte fluide în mod normal sterile. Pericolul este că în acest stadiu boala progresează foarte rapid și în câteva ore se poate transforma în sepsis și se poate termina cu deces.
Se poate transmite coccii unui partener?
Dacă unul dintre parteneri are un număr crescut de coci și un proces inflamator activ, microflora patogenă poate fi transmisă partenerului. Dezvoltarea sau nu a unei boli ca urmare a acesteia depinde de starea sistemului imunitar și de rezistența generală a organismului. Dacă sistemul imunitar este normal și starea generală a organismului este satisfăcătoare, cel mai probabil nu va exista nicio boală. Acest lucru se datorează faptului că microflora proprie a partenerului are o rezistență la colonizare destul de mare, ceea ce nu va permite microflorei străine să pătrundă în biotop.
Dacă imunitatea este scăzută, organismul este slăbit, se poate dezvolta o infecție bacteriană, deoarece activitatea protectoare și rezistența la colonizare a microflorei proprii sunt la un nivel foarte scăzut. Acest lucru va permite microflorei străine să pătrundă în biotop, drept urmare pot apărea simptome ale bolii.
Diagnostic diferențial
Implică necesitatea de a diferenția clar agentul patogen: de a demonstra că cauza bolii este tocmai concentrația mare de coci. Pentru aceasta, se efectuează un frotiu regulat sau un studiu bacteriologic complet.
Acest lucru va necesita material biologic din biotopul studiat. Astfel, în cazul bolilor respiratorii, se prelevează de obicei un frotiu din nas și gât, în cazul infecțiilor urogenitale - un frotiu din vagin sau uretră etc. Apoi, frotiul este aplicat pe o lamă de sticlă, uscat pe un arzător sau fixat prin metode chimice și examinat prin microscopie.
Dacă este necesar, se efectuează colorare suplimentară, ceea ce permite o diferențiere clară a diferitelor structuri. Pentru identificarea cocilor, cel mai adesea se utilizează metoda de colorare Gram. În acest caz, cocii capătă o culoare violet strălucitor și sunt clar vizibili în câmpul vizual la microscop. Morfologia și principalele lor caracteristici pot fi studiate.
Adesea, pentru a obține informații mai detaliate despre cultura izolată în timpul microscopiei, se efectuează însămânțarea bacteriologică. Pentru aceasta, cultura rezultată este semănată pe un mediu nutritiv artificial și incubată în condiții optime timp de 3-5 zile. După aceasta, cultura este îndepărtată, reînsămânțată pentru a izola o cultură pură (agent patogen) și incubată din nou. Apoi, coloniile crescute sunt analizate și se efectuează analize calitative și cantitative. Folosind o serie de metode biochimice și imunologice, cultura este identificată folosind identificatorul Bergey. Apoi, concentrația de celule într-un mililitru de suspensie este determinată folosind orice metodă convenabilă. Cel mai adesea, se utilizează metoda diluției seriale sau standardul de turbiditate.
Dacă frotiul este bun, poate exista o infecție?
Orice frotiu bun conține întotdeauna întregul set de microorganisme caracteristice unui anumit biotop. Cantitatea trebuie să corespundă normei. Adică, rezultatele analizei vor indica o listă de reprezentanți ai microflorei normale și cantitatea acestora. Un frotiu bun înseamnă că microflora obligatorie predomină asupra microflorei oportuniste, iar orice alte microorganisme sunt absente.
Microorganismele singulare sunt permise ca reprezentanți ai microflorei tranzitorii (introduse accidental). Aceasta înseamnă că nu există infecție, deoarece rezistența la colonizare și mecanismele imune sunt la un nivel suficient de ridicat pentru a rezista infecției.
Tratament
Dacă în frotiu se găsesc coci în limite normale, tratamentul nu este necesar. Dacă numărul lor depășește semnificativ norma, poate fi necesară terapia cu antibiotice. Se utilizează, de asemenea, remedii homeopate, populare și medicina pe bază de plante. Atunci când alegeți o metodă de tratament, trebuie să consultați un medic și să vă bazați pe rezultatele testelor. În cazul unui număr moderat de coci și a disbiozei severe, este recomandabil să utilizați probiotice sau prebiotice.
Medicamente
În tratarea cocilor, este necesar să se respecte precauția de bază - începerea tratamentului numai după o consultație prealabilă cu un medic. De asemenea, medicul este asigurat - el trebuie să prescrie tratamentul numai pe baza rezultatelor testelor.
Dacă se presupune terapia cu antibiotice, este recomandabil să se efectueze un test de sensibilitate la antibiotice și să se utilizeze acesta pentru a selecta cel mai eficient medicament și doza optimă a acestuia. Consecințele și efectele secundare ale administrării necorespunzătoare de medicamente pot fi dezastruoase - agravarea situației, dezvoltarea unor disbacterioze grave care afectează microbiocenozele profunde, dezvoltarea unei infecții bacteriene. Este mai bine să se înceapă tratamentul cu probiotice, care acționează blând, normalizând starea microecologică a organismului.
Pentru tratamentul și prevenirea disbacteriozei intestinale, a infecției coccice, se recomandă administrarea a 1 capsulă de Bifilact-Extra pe zi. Capsula conține bifidobacterii și lactobacili, precum și substanțe auxiliare.
Pentru infecții intestinale, diaree, flatulență, precum și ca parte a terapiei complexe în tratamentul bolilor inflamatorii și alergice acute, utilizați Bifi-Form, 1 capsulă.
Pentru tratamentul și prevenirea disbacteriozei vaginale și a altor boli ale sistemului genitourinar feminin, bifolak se utilizează sub formă de supozitoare. Se administrează noaptea, intravaginal, câte 1 supozitor.
Unguentul Emulact este utilizat extern pentru diverse afecțiuni ale pielii. Conține o cultură stabilizată de lactobacili. Se utilizează pentru dermatită, orice alte afecțiuni ale pielii, disbioză. Aplicați un strat subțire pe pielea curată.
Antibiotice pentru coci în frotiu
Antibioticele sunt utilizate pe scară largă pentru tratarea cocilor, mai ales dacă concentrația lor este suficient de mare. Ciprofloxacina și-a dovedit eficacitatea astăzi - 500 mg o dată pe zi timp de trei zile. Elimină rapid toate simptomele infecției bacteriene și normalizează nivelul cocilor. Alte antibiotice acționează într-un mod similar: amoxiclav, amoxicilină, azitromicină, azitrok, penicilină.
O companie indiană oferă un nou medicament care combină un antibiotic și un probiotic. Antibioticul distruge microflora patogenă, probioticul restabilește imediat flora normală, care este și ea deteriorată. Compoziția include 250 mg de amoxicilină și cloxacilină, precum și 60 de milioane de corpuri microbiene de lactobacili. Se administrează pentru boli de etiologie bacteriană de orice localizare.
Lumânări din cocci în frotiu
Dacă patologia nu este sistemică, adică nu afectează întregul organism, nu se recomandă administrarea de antibiotice pe cale orală. Este mai bine să se utilizeze supozitoare. Acestea permit eliminarea rapidă și eficientă a patologiei la nivel local. În același timp, riscul de efecte secundare și supradozaj este redus la minimum. Supozitoarele trebuie prescrise numai de către medic. În funcție de patologie, acestea se administrează rectal sau intravaginal. De obicei, tratamentul durează între 3 și 14 zile. Cel mai adesea se utilizează antibiotice sau probiotice.
 [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Remedii populare
Sucul de aloe vera este utilizat pe scară largă pentru tratarea infecțiilor coccice. Pentru a face acest lucru, luați 2-3 frunze suculente și cărnoase, stoarceți sucul și aplicați intern sau local, în funcție de localizarea patologiei. Luați intern în formă pură, 1 lingură sau diluați într-un pahar cu apă caldă.
Mierea a fost folosită și împotriva infecțiilor din toate timpurile. Are efect antiseptic. Pentru bolile respiratorii, mierea se adaugă în ceai sau infuzii de plante, iar din miere se fac comprese și loțiuni. Se folosește pentru masaje și împachetări. Folosirea mierii în formă pură, câte o lingură dimineața și seara, va ajuta la eliminarea infecției.
Mumiyo este bun pentru infecțiile externe și interne. Trebuie diluat într-un litru de apă și băut într-un pahar dimineața, înainte de a te da jos din pat. După ce bei, trebuie să te întinzi încă 40 de minute, abia apoi te poți ridica.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ]
Tratament pe bază de plante
Cea mai faimoasă plantă cu efecte antiinfecțioase și antiinflamatorii este mușețelul. Se folosește sub formă de decoct sau infuzie. Diferența constă în faptul că infuzia se prepară cu alcool sau vodcă, este mai concentrată și mai bogată, conține mai multe componente active, deci doza necesară este mai mică decât cea pentru decoct. Infuzia se infuzează mai mult timp - până la 7 zile, în timp ce decoctul este gata în 1-2 ore. Infuzia se bea cu lingurița, iar decoctul - până la un pahar pe zi. Infuzia se poate păstra până la un an, iar decoctul - nu mai mult de o zi.
Gălbenelele au efect antiseptic. Se folosește sub formă de decoct: o lingură de plantă la un pahar de apă clocotită. Se lasă la infuzat 30 de minute și se bea pe parcursul zilei. Rezultatul este de obicei vizibil în 1-2 zile.
Decoctul de fenicul s-a dovedit a fi eficient împotriva infecțiilor intestinale. Pentru a-l prepara, turnați un pahar cu apă peste o treime de linguriță de semințe și beți o treime de pahar de trei ori pe zi.
Homeopatie
Este important să luați măsuri de precauție - nu luați niciun medicament fără a consulta mai întâi un medic. Medicamentele homeopate au efecte secundare numai dacă medicamentul este administrat incorect sau în caz de supradozaj. De obicei, afecțiunea se agravează.
Vitaflor este un supliment biologic activ, reprezentat de două tulpini de lactobacili. Se utilizează pentru disbacterioză, cu lipsă de lactobacili și predominanță de coci, 1 capsulă pe zi.
Vitasporin este un probiotic sporal, care include un complex de forme bacilare de microorganisme. Se utilizează pentru infecțiile stafilococice și alte infecții coccice, 1 capsulă pe zi.
Gastrofarm este un probiotic care conține principalii reprezentanți ai microflorei intestinale normale. Se utilizează pentru infecții și disbacterioză. Luați un comprimat pe zi.
Enterol este utilizat pentru diaree acută și cronică, enterită. Este disponibil în pliculețe. Luați un pliculeț de 2-3 ori pe zi. Conține saccharomyces liofilizat.
Prevenirea
Tulburările microbiocenozei au consecințe grave pentru populație. Trebuie ținut cont de faptul că majoritatea femeilor aflate în travaliu, chiar și cu o sarcină și o naștere normale, prezintă abateri ale microbiocenozei, exprimate într-o măsură mai mare sau mai mică. Acest lucru afectează inevitabil sănătatea nou-născutului. Prin urmare, disbioza răspândită în rândul populației în ultimii ani este asociată în mare măsură cu defecte microecologice primare care au apărut în timpul formării ecosistemelor microbiene la nou-născuți. Inițial, în organism se formează biofilme defecte și asociații microbiene, care nu sunt capabile să îndeplinească funcții fiziologice.
Analiza modelelor de formare primară și funcționare ulterioară a biocenozelor microbiene ale corpului copilului duce la concluzia că este necesară implementarea și efectuarea unor măsuri speciale pentru prevenirea disbacteriozei. În primul rând, soluția constă în eliminarea acelor factori care contribuie la dezvoltarea patologiei. S-a stabilit că afecțiunile primare se află în principal în lanțul obstetrical și ginecologic. Este necesară creșterea eficacității măsurilor terapeutice și preventive pentru a preveni modificările patologice în endomicroecologia femeilor însărcinate, a femeilor în travaliu și a femeilor în travaliu.
De asemenea, este important să se mențină cultura comunicării dintre mamă și copil: atașarea la timp la sân, alăptarea, contactul corect și constant între mamă și copil. Pe locul al treilea se află respectarea normelor și cerințelor sanitare și igienice.
De asemenea, este necesar să se asigure corectarea adecvată a tulburărilor disbiotice existente, să se aplice scheme de tratament raționale, să se utilizeze pregătirea preliminară a femeilor însărcinate, colonizarea țintită a biotopurilor copiilor aflați în situații de risc, să se reducă utilizarea antibioticelor și a altor medicamente antibacteriene și, dacă este necesar, utilizarea probioticelor și prebioticelor.
Prognoză
Dacă cocii sunt detectați în timp util într-un frotiu, sau mai degrabă concentrația lor ridicată, se pot lua măsuri pentru a preveni dezvoltarea unei infecții bacteriene. Este necesar un tratament complex, selectat de medic pe baza rezultatelor testelor. Dacă numărul crescut de coci este ignorat, prognosticul poate fi nefavorabil. Se poate dezvolta o infecție bacteriană, care tinde să progreseze până la sepsis cu rezultat fatal.

