
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Tumori maligne ale pleoapei
Expert medical al articolului
Ultima examinare: 05.07.2025
În anii '60-'70 ai secolului XX, în oftalmologie a fost identificată o direcție clinică independentă - oftalmooncologia, care ar trebui să rezolve problemele de diagnostic și tratament al tumorilor organului vizual. Tumorile cu această localizare se caracterizează printr-un polimorfism ridicat, un curs clinic și biologic unic. Diagnosticul lor este dificil, iar implementarea lor necesită un set de metode instrumentale de cercetare, în care oftalmologii sunt competenți. Odată cu aceasta, este necesară cunoașterea aplicării măsurilor diagnostice utilizate în oncologia generală. Dificultăți semnificative apar în tratamentul tumorilor ochiului, anexelor și orbitei sale, deoarece un număr mare de structuri anatomice importante pentru vedere sunt concentrate în volume mici ale ochiului și orbitei, ceea ce complică implementarea măsurilor terapeutice, păstrând în același timp funcțiile vizuale.
Epidemiologie
Incidența anuală a tumorilor organului vederii, conform recenziilor pacienților, este de 100-120 la 1 milion de locuitori. Incidența la copii atinge 10-12% din indicatorii stabiliți pentru populația adultă. Ținând cont de localizare, se disting tumorile anexelor ochiului (pleoape, conjunctivă), intraoculare (coroidă și retină) și orbitei. Acestea diferă prin histogeneză, evoluție clinică, prognostic profesional și de viață.
Printre tumorile primare, cele mai frecvente sunt tumorile anexelor ochiului, a doua ca frecvență sunt tumorile intraoculare, iar a treia ca frecvență sunt tumorile orbitei.
Tumorile pielii pleoapelor reprezintă peste 80% din totalul neoplasmelor organului vizual. Vârsta pacienților variază de la 1 an la 80 de ani și peste. Predomină tumorile de geneză epitelială (până la 67%).
Cauze tumori maligne ale pleoapei
Tumorile maligne ale pleoapelor sunt reprezentate în principal de cancerul de piele și adenocarcinomul glandelor meibomiene. Radiațiile ultraviolete excesive, în special la persoanele cu pielea sensibilă, prezența leziunilor ulcerative nevindecătoare sau influența papilomavirusului uman joacă un rol în dezvoltarea lor.
Simptome tumori maligne ale pleoapei
Carcinomul bazocelular al pleoapelor
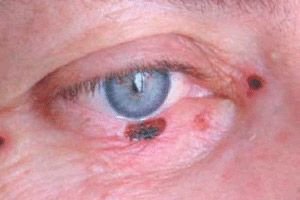
Cancerul pleoapei bazocelulare reprezintă 72-90% din tumorile epiteliale maligne. Până la 95% din cazurile de dezvoltare a acestuia apar la vârsta de 40-80 de ani. Localizarea preferată a tumorii este pleoapa inferioară și comisura internă a pleoapelor. Se disting formele de cancer nodulare, coroziv-ulcerative și sclerodermiei.
Semnele clinice depind de forma tumorii. În forma nodulară, marginile tumorii sunt destul de clare; aceasta crește de-a lungul anilor, iar pe măsură ce dimensiunea crește, în centrul nodulului apare o depresiune asemănătoare unui crater, uneori acoperită cu o crustă uscată sau sângeroasă, după îndepărtarea căreia se expune o suprafață umedă și nedureroasă; marginile ulcerului sunt bătătorite.
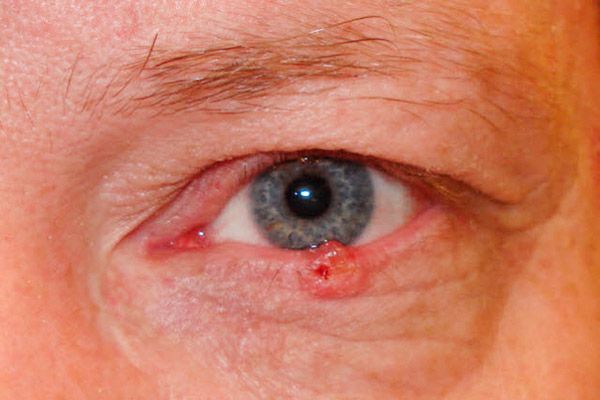
În forma corozivo-ulcerativă, apare inițial un ulcer mic, aproape invizibil, nedureros, cu margini ridicate, asemănătoare unor creste. Treptat, suprafața ulcerului crește, se acoperă cu o crustă uscată sau sângeroasă și sângerează ușor. După îndepărtarea crustei, se expune un defect rugos, cu excrescențe nodulare vizibile de-a lungul marginilor. Ulcerul este cel mai adesea localizat în apropierea marginii marginale a pleoapei, acoperind întreaga grosime a acesteia.
Forma asemănătoare sclerodermiei în stadiul inițial este reprezentată de eritem cu o suprafață supurantă acoperită cu solzi gălbui. Pe măsură ce tumora crește, partea centrală a suprafeței supurante este înlocuită de o cicatrice albicioasă destul de densă, iar marginea progresivă se extinde la țesutul sănătos.
 [ 17 ]
[ 17 ]
Carcinomul scuamos al pleoapelor
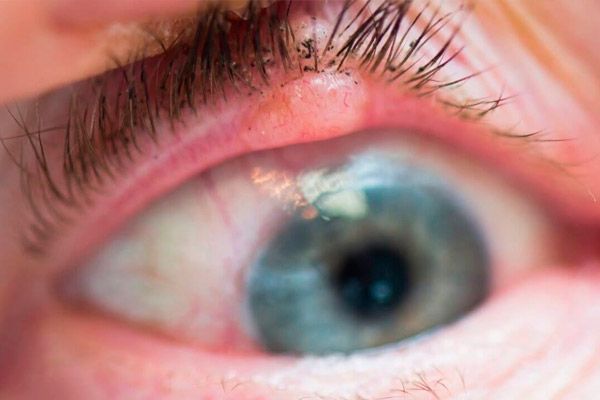
Carcinomul scuamos al pleoapelor reprezintă 15-18% din totalul tumorilor maligne ale pleoapelor. Afectează în principal persoanele în vârstă cu pielea sensibilă la expunerea la soare.
Factorii predispozanți includ xeroderma pigmentosum, albinismul oculocutanat, bolile cronice de piele ale pleoapelor, ulcerele pe termen lung care nu se vindecă și radiațiile ultraviolete excesive.
În stadiul inițial, tumora este reprezentată de un eritem ușor al pielii, cel mai adesea al pleoapei inferioare. Treptat, în zona eritemului apare un sigiliu cu hiperkeratoză la suprafață. În jurul tumorii apare dermatită perifocală, se dezvoltă conjunctivită. Tumora crește timp de 1-2 ani. Treptat, în centrul nodulului se formează o depresiune cu o suprafață ulcerată, a cărei suprafață crește treptat. Marginile ulcerului sunt dense, neuniforme. Când este localizată la marginea pleoapelor, tumora se răspândește rapid în orbită.
Tratamentul cancerului pleoapelor este planificat după primirea rezultatelor unui examen histologic al materialului obținut în timpul unei biopsii tumorale. Tratamentul chirurgical este posibil dacă diametrul tumorii nu depășește 10 mm. Utilizarea echipamentului microchirurgical, a laserului sau a bisturiului radiochirurgical crește eficacitatea tratamentului. Se poate efectua radioterapia de contact (brahiterapie) sau criodestrucția. Dacă tumora este localizată în apropierea spațiului intermarginal, se poate efectua doar iradiere externă sau terapie fotodinamică. Dacă tumora crește în conjunctivă sau orbită, este indicată exenterația subperiostală a acesteia din urmă.
Cu tratament la timp, 95% dintre pacienți trăiesc mai mult de 5 ani.
Adenocarcinom al glandei meibomiene (glanda cartilajului pleoapelor)
Adenocarcinomul glandei meibomiene (o glandă a cartilajului pleoapelor) reprezintă mai puțin de 1% din toate tumorile maligne ale pleoapelor. Tumora este de obicei diagnosticată în a cincea decadă de viață, mai des la femei. Tumora este localizată sub piele, de obicei la nivelul pleoapei superioare, sub forma unui nodul gălbui asemănător unui șalazion, care recidivează după îndepărtare sau începe să crească agresiv după tratamentul medicamentos și kinetoterapie.
După îndepărtarea chalazionului, este obligatorie o examinare histologică a capsulei.
Adenocarcinomul se poate manifesta ca blefaroconjunctivită și meibomită, crește rapid, se extinde la cartilaj, conjunctiva palpebrală și bolțile acesteia, canalele lacrimale și cavitatea nazală. Având în vedere natura agresivă a creșterii tumorale, tratamentul chirurgical nu este indicat. Pentru tumorile mici limitate la țesutul pleoapelor, se poate utiliza iradierea externă.
În cazul metastazelor în ganglionii limfatici regionali (parotide, submandibulare), aceștia trebuie iradiați. Prezența semnelor de răspândire tumorală la conjunctivă și bolțile acesteia necesită exenterație orbitară. Tumora se caracterizează prin malignitate extremă. În decurs de 2-10 ani după radioterapie sau tratament chirurgical, recidivele apar la 90% dintre pacienți. Din cauza metastazelor la distanță, 50-67% dintre pacienți decedează în decurs de 5 ani.
Melanom al pleoapelor
Melanomul pleoapelor reprezintă nu mai mult de 1% din totalul tumorilor maligne ale pleoapelor. Incidența maximă este între 40 și 70 de ani. Femeile sunt mai des afectate. Au fost identificați următorii factori de risc pentru dezvoltarea melanomului: nevi, în special nevi borderline, melanoză și hipersensibilitate individuală la radiațiile solare intense. Se crede că arsurile solare sunt mai periculoase în dezvoltarea melanomului cutanat decât în carcinomul bazocelular. Factorii de risc includ, de asemenea, un istoric familial nefavorabil, vârsta peste 20 de ani și culoarea albă a pielii. Tumora se dezvoltă din melanocite intradermice transformate.
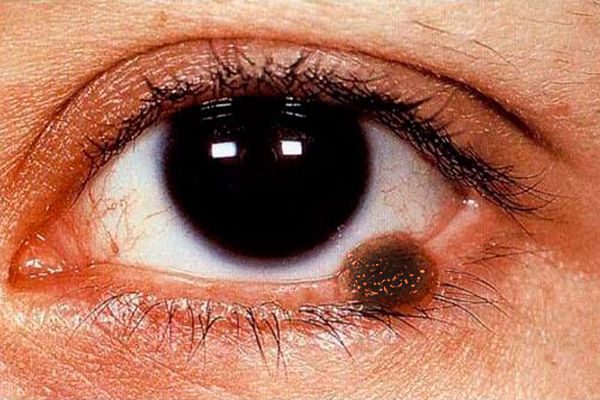
Tabloul clinic al melanomului pleoapelor este polisimptomatic. Melanomul pleoapelor poate fi reprezentat printr-o leziune plată cu margini neuniforme și neclare, de culoare maro deschis, la suprafață - pigmentare mai intensă și imbricată.
Forma nodulară de melanom (observată mai des când este localizată pe pielea pleoapelor) se caracterizează printr-o proeminență vizibilă deasupra suprafeței pielii, modelul pielii în această zonă este absent, pigmentarea este mai pronunțată. Tumora crește rapid în dimensiuni, suprafața sa se ulcerează ușor, se observă sângerări spontane. Chiar și cu cea mai ușoară atingere a unui șervețel de tifon sau a unui bețișor de bumbac pe suprafața unei astfel de tumori, pe aceasta rămâne un pigment închis. Pielea din jurul tumorii este hiperemică ca urmare a expansiunii vaselor perifocale, este vizibil un halou de pigment pulverizat. Melanomul se răspândește devreme la membrana mucoasă a pleoapelor, caruncula lacrimală, conjunctivă și bolta acesteia, la țesuturile orbitei. Tumora metastazează la ganglionii limfatici regionali, piele, ficat și plămâni.
Tratamentul melanomului pleoapei trebuie planificat numai după o examinare completă a pacientului pentru detectarea metastazelor. În cazul melanomului cu un diametru maxim mai mic de 10 mm și absența metastazelor, acesta poate fi excizat chirurgical folosind un bisturiu laser, un radiobisturiu sau un bisturiu electric, cu criofixare obligatorie a tumorii. Leziunea este îndepărtată integral, retrăgându-se cel puțin 3 mm de marginile vizibile (sub microscopul operator). Criodestrucția este contraindicată în cazul melanomului. Tumorile nodulare cu un diametru mai mare de 15 mm, cu o margine a vaselor dilatate, nu sunt supuse exciziei locale, deoarece metastazele sunt de obicei observate deja în această fază. Radioterapia cu fascicul îngust de protoni medicali este o alternativă la exenterația orbită. Ganglionii limfatici regionali trebuie, de asemenea, iradiați.
Prognosticul pe viață este foarte sever și depinde de profunzimea răspândirii tumorii. În forma nodulară, prognosticul este mai grav, deoarece invazia verticală a țesuturilor de către celulele tumorale are loc devreme. Prognosticul se agravează atunci când melanomul se răspândește la marginea costală a pleoapei, spațiul intermarginal și conjunctivă.
Ce trebuie să examinăm?
Cum să examinăm?
Cine să contactați?

