
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Omfalita ombilicului: catarală, purulentă, flegmoasă, necrotică
Expert medical al articolului
Ultima examinare: 04.07.2025
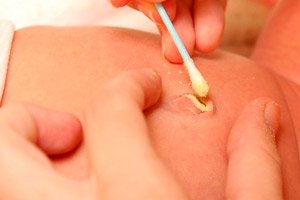
Omfalita este un proces inflamator al zonei cordonului ombilical și al țesuturilor înconjurătoare, care este mai frecvent la nou-născuți. Structura pielii și a țesutului subcutanat la sugari este de așa natură încât procesul inflamator se răspândește foarte rapid. Prin urmare, riscul complicațiilor cu omfalita este foarte mare, ceea ce dovedește necesitatea cunoașterii primelor simptome și manifestări ale acestei patologii.
Epidemiologie
Statisticile arată că astăzi există între 2 și 7 cazuri de omfalită la 100 de nou-născuți. Aceasta este o prevalență foarte mare, având în vedere consecințele. Vârsta medie de debut a simptomelor depinde de vârsta gestațională: 3-5 zile pentru copiii prematuri; 5-9 zile pentru nou-născuții la termen. Frecvența complicațiilor depinde de începerea tratamentului, iar cu cât tratamentul este început mai târziu, cu atât crește riscul de deces, care poate fi în ore, nu în zile.
Cauze omfalită
Cordonul ombilical îndeplinește o funcție vitală atunci când bebelușul se află în uter. Cordonul ombilical conține două artere și o venă, care sunt principalele vase care furnizează bebelușului oxigen și elimină dioxidul de carbon. După naștere, plămânii preiau această funcție, astfel încât cordonul ombilical este legat și obliterat. Cordonul ombilical este format din două artere și o venă, închise în țesut conjunctiv mucos și o membrană mucoasă subțire. De obicei, după naștere, inflamația de la capătul proximal al cordonului ombilical duce la desprinderea cordonului ombilical de piele. Acest proces natural este însoțit de o secreție mucoasă albicioasă, care poate fi prezentă în condiții normale.
Este important să înțelegem că buricul este o poartă directă către cavitatea abdominală, așadar orice infecție a țesuturilor poate duce la răspândirea rapidă a infecției în profunzime. După naștere, se plasează o clemă pe buric, iar în timp aceasta cade, lăsând în urmă un buric uscat și curat. În condiții normale, buricul cade între a cincea și a cincisprezecea zi după nașterea copilului. După această perioadă, zona buricului trebuie să fie uscată, curată și să nu sângereze.
Cordonul ombilical este un „mediu de cultură” potrivit pentru creșterea și proliferarea bacteriilor, deoarece conține țesut viu care se poate infecta ușor. Astfel, cauzele omfalitei sunt microorganismele care pătrund în pielea ombilicului și în țesuturile mai profunde și provoacă un proces inflamator. Infecția se poate răspândi la vasele de sânge ombilicale, vasele limfatice ale peretelui abdominal și vasele de sânge ale țesuturilor înconjurătoare.
Mai multe specii bacteriene au fost identificate ca fiind cei mai comuni agenți cauzali ai acestei inflamații. O singură specie sau o combinație de specii microbiene aerobe și anaerobe poate provoca omfalită.
Organismele aerobe includ: Staphylococcus aureus (cel mai frecvent), streptococul de grup A, E. coli, Klebsiella, Proteus.
Speciile anaerobe cauzează aproximativ 30% din cazurile de omfalită: Bacteroides fragilis, Peptostreptococcus, Clostridium perfringens.
Patogeneza
Patogeneza modificărilor din omfalită constă în faptul că bacteriile atrag leucocitele polimorfonucleare către cordonul ombilical, ca mecanism natural de apărare a organismului. Sursele de bacterii potențial patogene care colonizează cordonul ombilical sunt canalul de naștere al mamei și diverse surse bacteriene locale de la locul nașterii. Când leucocitele sunt primele care răspund la sursa de infecție, se activează monocitele și limfocitele, care completează răspunsul inflamator. Se eliberează diverse citokine și substanțe biologic active, ceea ce duce la infiltrarea pielii și a țesuturilor moi din jurul buricului. Așa se produc modificările inflamatorii locale. Procesul se răspândește foarte rapid nu numai în țesuturile profunde, ci și în țesutul subcutanat, care susține în continuare procesul de distrugere a acestor țesuturi. Se produce infiltrarea neutrofilelor, care se caracterizează prin manifestări exudative pronunțate și formarea unui proces purulent. Dacă copilul nu este tratat, se formează focare de necroză, iar microorganismul poate pătrunde în sânge și poate provoca sepsis.
Există așa ceva precum „omfalită cauzată de o cârpă”. Ce este aceasta? Atunci când microorganismele pătrund în țesuturile ombilicului în timpul vindecării, acestea provoacă inflamație. Acest concept implică faptul că, la unii bebeluși, sursa omfalitei poate fi îngrijirea necorespunzătoare a ombilicului acasă sau măsurile de igienă necorespunzătoare. Aceasta include frecarea ombilicului nevindecat cu o cârpă, tratarea bontului ombilical cu soluții antiseptice, macerarea ombilicului cu un scutec și alți factori care duc la infecția exogenă a suprafeței plăgii ombilicului nevindecat. Prin urmare, principalul factor în dezvoltarea omfalitei este îngrijirea postnatală necorespunzătoare a ombilicului. Metoda de îngrijire a cordonului ombilical după naștere afectează atât colonizarea bacteriană, cât și momentul separării ombilicului. Factorii de risc comuni pentru dezvoltarea omfalitei neonatale includ nașterea neplanificată la domiciliu, greutatea mică la naștere, ruptura prelungită a membranelor, cateterismul ombilical și corioamniotita. Factorii de risc includ, de asemenea, afecțiunile imunodeficienței la nou-născuți; defecte genetice asociate cu proteinele contractile în timpul travaliului; sindromul deficitului de aderență leucocitară și defect de motilitate a neutrofilelor. Dacă mama are boli inflamatorii cronice sau acute ale organelor genitale, aceste microorganisme colonizează pielea bebelușului și pot fi ulterior factorul etiologic al omfalitei.
Simptome omfalită
Simptomele omfalitei se pot dezvolta acut la bebelușii născuți la termen, în timp ce la bebelușii prematuri, primele semne pot fi latente din cauza unei reacții termice subdezvoltate.
Caracteristicile clinice ale omfalitei variază în severitate la copiii de diferite vârste. Primele semne ale omfalitei la nou-născuți sunt apariția dificultăților de hrănire, iar apoi copilul devine din ce în ce mai iritabil, letargic sau somnolent, atunci când infecția s-a răspândit deja. Odată cu acestea, apar semne ale unei infecții localizate: prezența unui miros neplăcut de puroi din cordonul ombilical; roșeața pielii din jurul buricului, umflarea pielii în această zonă. Secrețiile din buric pot fi transparente, dar dacă apar la ceva timp după ce buricul a început să se vindece, atunci acest lucru ar trebui să fie, de asemenea, alarmant. Reacția de temperatură la nou-născuți nu se dezvoltă adesea, dar pe măsură ce intoxicația crește pe fondul răspândirii infecției adânc în țesuturile buricului, temperatura corpului copilului poate crește și ea. Orice modificare a culorii pielii din jurul buricului poate fi considerată unul dintre simptomele periculoase care pot semnala inflamația.
Omfalita acută la copiii mai mari este mai puțin frecventă, deoarece nu există o cale directă de infectare. Cu toate acestea, la copiii cu imunodeficiențe, pe fondul unei infecții a plăgii sau al deteriorării pielii în această zonă, poate apărea un proces inflamator al buricului. Atunci simptomele sunt mai pronunțate: intoxicație; durere în zona buricului, la care indică copilul; hipertermie.
Omfalita la adulți este de obicei asociată cu o igienă inadecvată și adâncirea cordonului ombilical în straturile profunde ale țesutului subcutanat, cauzată de obezitate. Adesea, inflamația piercing-ului buricului este o consecință a dezvoltării omfalitei la adulți mai târziu. La început, există modificări caracteristice ale pielii care apar după deteriorarea cordonului ombilical sau o săptămână mai târziu. În această perioadă, rana din buric abia începe să se vindece, când apar secreții și un miros neplăcut. Când țesutul necrotic apare deja în jurul inelului ombilical, pielea devine mai închisă la culoare și poate arăta ca o lovitură puternică sau o vânătaie. Pot apărea apoi ulcere, iar durerea crește. Omfalita la adulți duce rareori la complicații, deoarece adulții solicită ajutor în stadiile inițiale. Omfalita la nou-născuți este considerată mai periculoasă, deoarece este mai dificil de diagnosticat, iar procesul inflamator se răspândește rapid.
În funcție de gradul de răspândire a procesului infecțios, există câteva tipuri de omfalită. Omfalita simplă se caracterizează prin manifestări inițiale fără complicații grave. Aceasta este de obicei prima zi a bolii, când procesul afectează doar zona pielii din jurul buricului. Omfalita catarală se dezvoltă atunci când pielea și țesutul subcutanat sunt deteriorate la debutul bolii. În acest caz, pot exista manifestări inițiale de edem, roșeață a pielii și secreții mucoase din buric de natură transparentă. Omfalita seroasă este eliberarea conținutului mucos de natură seroasă din buric, care poate apărea și în condiții normale. Cu un număr mare de microbi în focarul inflamator, un număr imens de leucocite neutrofile sunt mobilizate, ceea ce este însoțit de moartea lor și eliberarea de puroi. Astfel, procesul catar se poate transforma rapid în omfalită purulentă. Aceasta este însoțită de apariția unui miros neplăcut din țesuturile inflamate și de secreții verzi sau galbene.
Dacă procesul se extinde la straturile mai profunde ale pielii și țesuturilor, se dezvoltă omfalita flegmonoasă. Omfalita flegmonoasă este cauzată de producerea unor factori (de către unul sau mai multe microorganisme) care duc direct la moartea celulelor țesuturilor, la descompunerea membranelor celulare de către enzimele bacteriene. Toxinele produse în mediul anaerob al țesutului necrotic permit organismelor să se răspândească rapid prin planurile tisulare. Aceasta duce la distrugerea mușchilor și a țesutului conjunctiv, ceea ce permite organismelor să continue să crească și să crească producția de toxine. Din cauza distrugerii progresive profunde a țesutului, astfel de infecții pot fi fatale dacă nu sunt tratate rapid. În plus, creșterea edemului local duce la compresia mușchilor din fascia lor, ceea ce poate duce la necroză musculară ischemică și la dezvoltarea omfalitei necrotice. Aceasta este etapa finală a omfalitei acute, care la nou-născuți este asociată cu un risc ridicat de deces.
Complicații și consecințe
Consecințele și complicațiile omfalitei pot apărea atunci când bacteriile colonizează cordonul ombilical și accesează direct fluxul sanguin. Cele mai frecvente complicații sunt răspândirea infecției care implică țesuturile sănătoase. Așa se dezvoltă fasciita necrotică, abcesul, flegmonul și peritonita.
Fasceita necrozantă se răspândește rapid și poate fi fatală. Primele semne pot include umflarea și roșeața pielii din jurul infecției, precum și tensiunea pielii și durerea ascuțită și crepitațiile la atingere. Peritonita se dezvoltă atunci când vasele de sânge sunt implicate în proces, deoarece vena ombilicală este o cale directă către peritoneu. Astfel, microorganismele din piele intră în peritoneu și provoacă inflamație acolo.
Orice complicații ale omfalitei cresc considerabil riscul de mortalitate.
Diagnostice omfalită
Diagnosticul omfalitei trebuie pus precoce, astfel încât efectul tratamentului va fi rapid, iar complicațiile se vor dezvolta cu o probabilitate mai mică. Dacă există vreo scurgere suspectă din buric sau o modificare a culorii pielii, atunci este necesar să consultați un medic. Examinarea vizuală este importantă, deoarece este posibil să se determine culoarea pielii, natura scurgerii, mirosul acesteia. Este necesar să se clarifice modul în care s-a vindecat rana ombilicală, dacă este vorba de un nou-născut. La copiii mai mari, este necesar să se clarifice dacă a existat o leziune în această zonă.
Testele necesare atunci când se suspectează omfalita sunt hemoleucograma completă. Modificările formei neutrofiliei sau neutropeniei indică o infecție acută. Uneori, cu deteriorarea progresivă a stării pe fondul omfalitei, sepsisul trebuie exclus. Pentru aceasta, se studiază indicatori mai largi - raportul dintre numărul de neutrofile imature și cele mature, care depășește 0,2 în cazul unei infecții bacteriene sistemice, putând apărea și trombocitopenie.
Alte teste de laborator nespecifice care pot fi utilizate pentru a evalua severitatea procesului inflamator în omfalită includ: neutrofilele CD64, procalcitonina, proteina C reactivă și rata de sedimentare a eritrocitelor.
Criteriile de diagnostic confirmative pentru sepsis și sindromul de coagulare intravasculară diseminată sunt: frotiul de sânge periferic, fibrinogenul, D-dimerul, timpul de protrombină și timpul de tromboplastină parțial activat. Pentru izolarea și identificarea microorganismelor din omfalită, se utilizează frotiuri din secrețiile ombilicale și hemoculturi.
Diagnosticul instrumental include: ecografia abdominală pentru detectarea prezenței peritonitei. Ecografia și tomografia computerizată evidențiază anomalii anatomice, îngroșare fascială și lichid în țesuturi.
Diagnostic diferentiat
Diagnosticul diferențial al omfalitei trebuie efectuat în primul rând cu un proces seros normal, care poate apărea odată cu vindecarea normală a buricului. În condiții normale, poate exista acumulare de lichid în zona buricului, între cordonul ombilical și peretele abdominal. Aceasta se poate manifesta ca o secreție seroasă după desprinderea buricului. Dar dacă nu există roșeață sau reacții sistemice, atunci aceasta nu este omfalită.
Epitelizarea întârziată a ombilicului poate lăsa un granulom gri-roz pal care supurează lichid. Un astfel de granulom trebuie diferențiat de un abces.
De asemenea, este necesar să se diferențieze omfalita și fistula ombilicală. Fistula ombilicală poate apărea atunci când infecția din cavitatea abdominală printr-un loc flexibil - buricul - începe să ajungă pe piele. În acest caz, orificiul ombilic în sine nu este implicat în procesul inflamator. În cazul omfalitei, apare în principal inflamația țesuturilor moi din jurul buricului, care poate fi observată imediat.
Tratament omfalită
Tratamentul omfalitei se efectuează întotdeauna în spital. Dacă copilul este prematur sau nou-născut, poate fi necesară tratarea lui la terapie intensivă.
Scopul tratamentului omfalitei este eliminarea agenților patogeni bacterieni și corectarea simptomelor asociate, prevenind complicațiile. Utilizarea promptă și adecvată a medicamentelor antimicrobiene este esențială. Antibioticele sunt obligatorii pentru omfalită; uneori este necesară utilizarea chiar și a două medicamente simultan. Rezultatele testelor de sensibilitate ar trebui să determine alegerea antibioticelor. Se recomandă o combinație de ampiox, oxacilină, meticilină și gentamicină cu metronidazol pentru anaerobi. Tratamentul pe termen scurt, timp de 7 zile, este potrivit în cazurile necomplicate, iar în cazurile mai complexe, cu dezvoltarea complicațiilor, sunt necesare 10-14 zile de administrare parenterală. În cazul complicațiilor precum hipotensiune arterială, coagulare intravasculară diseminată și insuficiență respiratorie, se recomandă administrarea de fluide intravasculare și sânge sau plasmă transfuzate.
Terapia antimicrobiană empirică trebuie să fie cuprinzătoare și să acopere toți agenții patogeni posibili în contextul situației clinice. Medicamentele care pot fi utilizate includ:
- Ampicilina este o penicilină cu spectru larg. Previne sinteza peretelui celular bacterian în timpul replicării active, provocând activitate bactericidă împotriva organismelor sensibile. Este bactericidă împotriva unor organisme precum Listeria, unii stafilococi, unele tulpini de Haemophilus influenzae și meningococi. Doza pentru administrare intramusculară și intravenoasă este de 45 de miligrame pe kilogram. Medicamentul trebuie împărțit în trei doze. Reacțiile adverse includ disfuncție hepatică și diaree. Precauții: Nu utilizați dacă există antecedente familiale de alergie la penicilină.
- Oxacilina este o penicilină antistafilococică care acționează specific asupra acestui agent patogen. Un antibiotic bactericid care inhibă sinteza peretelui celular. Este utilizată pentru a trata infecțiile cauzate de stafilococii producători de penicilinază. Poate fi utilizată pentru a iniția terapia dacă se suspectează o infecție stafilococică. Doza este de 50 de miligrame pe kilogram. Reacțiile adverse includ deficiențe de vedere, erupții cutanate alergice și disfuncții intestinale.
- Netilmicina este un antibiotic aminoglicozidic care acționează împotriva bacteriilor gram-negative. Doza medicamentului pentru administrare intravenoasă este de 10 miligrame pe kilogram de greutate corporală. În perioada acută, antibioticul se administrează intravenos. Reacțiile adverse pot include efecte toxice asupra organelor auditive, rinichilor și reacții alergice.
- Clindamicină – utilizată pentru tratarea infecțiilor cauzate de bacterii anaerobe. Medicamentul este eficient și împotriva streptococilor aerobi și anaerobi (cu excepția enterococilor). Inhibă creșterea bacteriană prin blocarea disocierii peptidil-ARNt din ribozomi, ceea ce duce la încetarea sintezei proteinelor dependente de ARN. Dozaj – 8-10 miligrame pe kilogram. Reacții adverse – reacții alergice, efecte asupra organului vederii.
- Vancomicina este un antibiotic bactericid împotriva majorității cocilor și bacililor gram-pozitivi aerobi și anaerobi. Este un medicament de rezervă și este recomandat în terapia suspiciunii de sepsis stafilococic coagulazo-negativ. Dozaj - doză inițială de 15 miligrame, apoi 10 miligrame pe kilogram de greutate corporală. Reacții adverse - detresă respiratorie, neutropenie.
Astfel, antibioticele sunt medicamente obligatorii în tratamentul omfalitei. În plus, se utilizează terapia simptomatică - antipiretice, terapie perfuzabilă pentru ameliorarea intoxicației. Unguentele pentru omfalită sunt rareori utilizate, deoarece cu un proces inflamator pronunțat pot duce la o încălcare a procesului de vindecare. Levomekol este un unguent care este adesea utilizat pentru omfalita simplă. Acesta este un unguent hidrofil care are proprietatea de a extrage conținutul purulent și mucus. Se utilizează în perioada acută, la prescripția medicului.
Vitaminele și fizioterapia pot fi utilizate odată ce copilul și-a revenit.
Tratamentele tradiționale și pe bază de plante sunt limitate, deoarece omfalita este un proces inflamator care se răspândește foarte repede și duce la consecințe, astfel încât astfel de metode nu pot decât să-i complice cursul.
Morbiditatea și mortalitatea în omfalită depind de dezvoltarea complicațiilor și de începerea tratamentului la timp. Prin urmare, intervenția medicală în omfalită trebuie să se bazeze pe tratamentul complex al complicațiilor chirurgicale. Tratamentul chirurgical se efectuează atunci când apare conținut purulent în zona buricului - tratament chirurgical primar. Dacă există și alte complicații, atunci terapia antibacteriană trebuie suplimentată cu intervenție chirurgicală. Intervenția chirurgicală pentru omfalită se efectuează pentru a igieniza sursa de infecție și drenaj.
Fasceita necrozantă se caracterizează prin formarea de zone de necroză a fasciei și apoi a mușchilor. Sarcina principală a tratării acestei complicații este îndepărtarea țesutului mort sau degenerat prin tratarea rănilor și irigare. După vindecare, rănile mari pot fi ulterior suturate sau înlocuite cu o grefă de piele.
Peritonita fără abces abdominal poate să nu necesite intervenție chirurgicală, iar infecția poate fi controlată cu antibiotice intravenoase cu spectru larg. Un abces intraperitoneal confirmat prin ecografie sau laparotomie trebuie debridat complet chirurgical și drenat. Un abces intraperitoneal trebuie debridat la laparotomie.
Profilaxie
Prevenirea omfalitei constă, în primul rând, în îngrijirea adecvată a cordonului ombilical al nou-născutului. Astăzi, acest concept include cât mai puțină intervenție posibil din partea personalului și a părinților, precum și necesitatea unui ombilic uscat și curat în permanență. Prin urmare, după externarea acasă, nu este nevoie să lubrifiați ombilicul cu nimic, ci pur și simplu spălați copilul în apă fiartă și curată, fără a freca locul de vindecare al ombilicului. Prevenirea complicațiilor este importantă, prin urmare, dacă apare vreo scurgere din ombilic sau starea generală a copilului se deteriorează pe acest fond, este necesar să consultați un medic.
Prognoză
Prognosticul pentru omfalită este în general favorabil, dar complicațiile, dacă nu sunt tratate la timp, pot duce la o mortalitate de până la 7-15%. La 4% dintre nou-născuții cu o formă localizată de omfalită, se dezvoltă un tablou clinic de sepsis. Mortalitatea, în ciuda succeselor medicinei moderne, rămâne ridicată, ajungând la 30-40% la copiii născuți la termen, 50% sau mai mult la prematuri. Un astfel de prognostic dovedește încă o dată necesitatea ridicată a diagnosticării la timp a omfalitei.
Omfalita este o patologie care poate fi observată, prin urmare, în ciuda răspândirii rapide a inflamației în omfalită, diagnosticul acesteia ar trebui pus chiar și de mame pe baza unei evaluări vizuale a buricului. Diagnosticarea și tratamentul precoce al omfalitei duc la invaliditate sau decesul copiilor. Prin urmare, prevenirea, diagnosticarea la timp și tratamentul eficient au nu numai o semnificație medicală, ci și socială.


 [
[