
Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Pneumonie focală la copii
Expert medical al articolului
Ultima examinare: 05.07.2025
Pneumonia este o boală infecțioasă acută. Se manifestă ca un sindrom de detresă respiratorie. Modificările infiltrative sunt vizibile la efectuarea unei radiografii. Pneumonia focală este cea mai frecventă la copii, fiind caracterizată printr-o leziune infecțioasă și inflamatorie observată într-o zonă limitată a țesutului pulmonar.
Codul ICD-10
Pneumonia este clasificată sub numerele J12-J18. Conform codului ICD 10, există mai multe forme ale bolii. Prima dintre ele este cea dobândită în comunitate. Apare la domiciliu sau la 48 de ore după internarea în spital. Evoluția sa este favorabilă, rezultatele fatale fiind extrem de rare.
A doua formă, conform clasificării, este cea nosocomială. Se poate dezvolta la 48 de ore după externarea pacientului din spital. Această categorie include pacienții cu pneumonie asociată cu ventilația mecanică. Aceasta include și victimele cu pneumonie care sunt ținute în aziluri de bătrâni. Rata mortalității în acest caz este ridicată.
A treia formă este pneumonia de aspirație. Se dezvoltă atunci când o cantitate mare de conținut orofaringian este înghițită de un pacient inconștient. Acest lucru se datorează tulburărilor de înghițire și unei tusei slăbite. Această categorie include persoanele cu intoxicație alcoolică, traumatisme cranio-cerebrale, epilepsie etc. Nu se poate exclude o arsură chimică la aspirarea conținutului gastric.
Cauzele pneumoniei focale la copii
Dezvoltarea bolii este provocată de pneumococi și streptococi, precum și de viruși, ciuperci și chiar factori fizici și chimici. Principalele cauze ale pneumoniei focale la copii își au rădăcinile într-o boală suferită anterior. Aceasta poate fi provocată atât de o reacție alergică comună care afectează plămânii, cât și de o răceală complicată.
Membrana mucoasă a tractului respirator al copilului este prea sensibilă. Acest lucru se datorează „conținutului” mare de vase din ea. De aceea, flora patogenă, care pătrunde în ea, provoacă edeme rapide. Astfel, perturbă ventilația plămânilor. Epiteliul ciliat devine dificil să elimine flegma din plămâni, ceea ce contribuie la crearea unui mediu favorabil pentru dezvoltarea microorganismelor.
Pneumonia focală se caracterizează prin prezența unei singure leziuni. Suprafața sa este de 1 cm, iar aceasta este doar minimul. Adesea, problema apare pe fondul chlamidiei. Principala și cea mai periculoasă complicație a acesteia este pneumonia. Toate acestea indică faptul că orice boli, inclusiv leziunile tractului respirator, trebuie eliminate în timp util.
Patogeneză
În pneumonia focală, procesul inflamator este limitat la un lob sau segment al plămânului. Adesea, focarele apărute se pot contopi între ele, exacerbând astfel situația. Cu localizare superficială, pleura este implicată treptat în procesul inflamator. Patogeneza pneumoniei focale nu este însoțită de hipersensibilitate imediată. Această caracteristică nu permite procesului inflamator să se aprindă instantaneu. Aici, totul se întâmplă treptat și mai degrabă lent decât cu o încălcare a permeabilității vasculare.
Escudantul în pneumonie conține o cantitate mică de fibrină. Cel mai adesea este seros sau mucopurulent. Acest lucru nu permite crearea condițiilor pentru eliberarea globulelor roșii. Pneumonia focală are întotdeauna caracterul de bronhopneumonie. Această afecțiune este caracterizată printr-un proces inflamator cu afectarea membranei mucoase a bronhiilor. Astfel, o cantitate semnificativă de escudant este conținută în lumenul căilor respiratorii. Această afecțiune provoacă tulburări de obstrucție bronșică.
Boala are o serie de caracteristici patogenetice distinctive. Astfel, procesul inflamator afectează o zonă mică, într-un lob sau segment. Pneumonia se caracterizează printr-o reacție normoergică sau hiperergică a organismului. Escudant este seros sau mucopurulent. Leziunea se poate răspândi și la bronhii, provocând obstrucția acestora. Boala nu are etape clare de dezvoltare.
Simptomele pneumoniei focale la copii
Principalele simptome sunt fenomenele catarale. Corpul se află într-o stare de intoxicație generală. În cazul pneumoniei focale la copii, apar anumite simptome, inclusiv modificări radiologice.
Sindromul de intoxicație generală poate apărea și în cazul unei serii de alte boli. Se caracterizează prin semne de toxicoză. Comportamentul bebelușului se schimbă, se poate observa apatie sau, dimpotrivă, excitabilitate crescută. Adesea apar tulburări severe de conștiență, scade pofta de mâncare, apar vărsături și tahicardie. Vărsăturile apar în cazuri extrem de severe. Febra persistă mai mult de 3 zile. Sindromul catar se dezvoltă pe fondul unei infecții respiratorii acute. În 50% din toate cazurile, indică prezența pneumoniei. Totul începe cu o tuse, în mare parte umedă.
Afectarea pulmonară este un simptom tipic al bolii. Dificultatea de respirație nu se manifestă întotdeauna, dar este prezentă și respirația șuierătoare. Prezența modificărilor hematologice indică prezența unei leziuni pulmonare focale. Se efectuează examinări cu raze X pentru confirmarea diagnosticului. Pneumonia se caracterizează prin prezența unor umbre omogene sau a unei întunecări neomogene.
Primele semne
Puteți determina prezența pneumoniei acasă, fără un examen medical. Astfel, afecțiunea se caracterizează printr-o lipsă de aer. În același timp, frecvența respiratorie începe să crească, iar pielea devine albastră. Această afecțiune este primul semn al bolii, apare pe fondul deteriorării alveolelor și a mușchilor netezi ai peretelui bronșic.
Bebelușul devine iritabil, plânge constant. Temperatura corpului este între 38-40 de grade. Prezența unor astfel de simptome necesită spitalizare imediată. Copilul are reflexe scăzute. Sunt posibile modificări în procesul de digestie a alimentelor, precum și pierdere în greutate. Copilul poate refuza mâncarea, vomită adesea. Aceasta indică prezența unor modificări patologice în intestine, care pot provoca boli respiratorii.
Patologia cardiovasculară este adesea observată. Aceasta poate fi însoțită de o încălcare a vascularizației în circulația pulmonară. Simptomele clinice se pot intensifica. Prezența bolii poate fi determinată de cianoza pielii, precum și de umflarea extremităților. În acest context, se dezvoltă tulburări de ritm cardiac. Copilul poate fi hiperactiv sau, dimpotrivă, letargic. Refuzul de a mânca, tulburările intestinale și vărsăturile sunt alte semne ale bolii.
Consecințe
Pneumonia focală poate duce la modificări grave ale sistemului cardiovascular. Se observă adesea tahicardie, lărgirea limitelor percuției și chiar înăbușirea primului sunet cardiac la apex. Unii pacienți prezintă o întunecare a conturului de intensitate medie sau mică. În acest caz, contururile lor sunt perturbate. Aceste consecințe apar pe fondul infiltrării. Dar dacă acinii sunt afectați, atunci focarele de inflamație pot să nu fie detectate pe radiografie.
Umbra pulmonară devine semnificativ mai mare. Leucocitoza poate fi detectată în sângele victimei. Numărul de leucocite poate rămâne neschimbat, chiar și în limitele normale, dar există o leucopenie pronunțată. Indicatorul VSH este crescut.
Astăzi, pneumonia focală nu prezintă un pericol deosebit. Poate fi eliminată prin intermediul unui tratament antibiotic modern și eficient. Terapia antibacteriană dă un rezultat pozitiv și reduce semnificativ riscul de apariție a consecințelor.
Complicații
Pneumonia focală nu este capabilă să ducă la dezvoltarea unor complicații grave. Astăzi, este perfect tratabilă. Astfel, este posibil să se elimine nu numai simptomele supărătoare, ci și boala în ansamblu. Medicamentele antibacteriene moderne fac cu adevărat minuni.
În ciuda unui prognostic atât de optimist, nu merită exclusă complet posibilitatea unor consecințe. Astfel, sistemul cardiovascular poate avea de suferit primul. Se poate dezvolta tahicardie. Și sistemul circulator poate avea de suferit. Cel mai interesant este faptul că numărul de leucocite rămâne în limitele normale, dar se detectează totuși leucocitoză sau leucopenie. Indicatorul VSH este crescut.
Dacă începeți tratamentul la timp, va fi ușor să scăpați de simptome și să reduceți riscul unor consecințe ulterioare. Pneumonia focală nu provoacă adesea un rezultat fatal. Nu este nevoie să vă faceți griji în această privință.
Diagnosticul pneumoniei focale la copii
Prezența bolii se recunoaște prin tuse și prezența semnelor de infecții respiratorii acute; pneumonia se caracterizează printr-o temperatură ridicată care persistă mai mult de 3 zile. În acest caz, este necesară diferențierea procesului. Atunci când se diagnostichează pneumonia focală, medicul trebuie să examineze tractul respirator inferior la copii. Boala se caracterizează prin prezența unui sunet de percuție scurtat, dificultăți de respirație și respirație șuierătoare.
În a doua etapă, pneumonia trebuie diferențiată de bronșită. Se caracterizează prin respirație rapidă, în special în cazurile în care leziunea este extinsă. Acest simptom este cu adevărat semnificativ dacă nu există semne de obstrucție. În timpul diagnosticării, specialistul detectează o scurtare a sunetului de percuție. Deasupra leziunii se pot observa mici bule sau respirație șuierătoare crepitantă.
Atunci când se stabilește un diagnostic, se bazează pe datele de laborator. Prezența leucocitozei poate indica pneumonie focală. Această afecțiune se caracterizează printr-o anumită rată leucocitară, care fluctuează în intervalul sub 10 109 / l. În ceea ce privește VSH-ul, acest indicator este egal cu 30 mm / h sau îl depășește semnificativ. În unele cazuri, proteina C reactivă este prescrisă pentru diagnostic. Nivelul acesteia trebuie să fie mai mare de 30 mg / l.
Teste
Atunci când pun un diagnostic, medicii acordă atenție nu doar datelor externe. Testele de laborator și indicatorii biochimici joacă un rol important. Analiza de sânge de laborator se face de pe deget. O creștere a leucocitelor sau limfocitelor este tipică pentru un proces inflamator în organism. Indicatorul VSH joacă un rol special; într-o stare normală, acesta nu ar trebui să depășească norma.
Un număr crescut de leucocite indică prezența inflamației bacteriene în organism. În cazul intoxicației severe, se observă o creștere a formelor în formă de tijă. Limfocitele sunt capabile să producă anticorpi, al căror scop principal este de a distruge virusurile.
Modificările din organism pot fi observate prin indicatorul VSH. Acesta determină nivelul coloanei de eritrocite din partea inferioară a capilarului. Se formează în decurs de o oră datorită sedimentării. În mod normal, viteza este de 1-15 mm pe oră. În pneumonie, indicatorul poate crește de mai multe ori și poate ajunge la 50 mm/oră. VSH este principalul marker al evoluției patologiei.
Analizele biochimice ne permit să evaluăm impactul procesului patologic asupra altor organe și sisteme ale corpului. O creștere a nivelului de acid uric indică probleme cu rinichii. O creștere a enzimelor hepatice indică distrugerea hepatocitelor.
Diagnosticare instrumentală
Efectuarea măsurilor de diagnostic implică specificarea naturii și specificității agentului patogen, precum și a severității procesului inflamator. Diagnosticarea instrumentală, utilizând tehnici speciale, ajută la rezolvarea acestei sarcini.
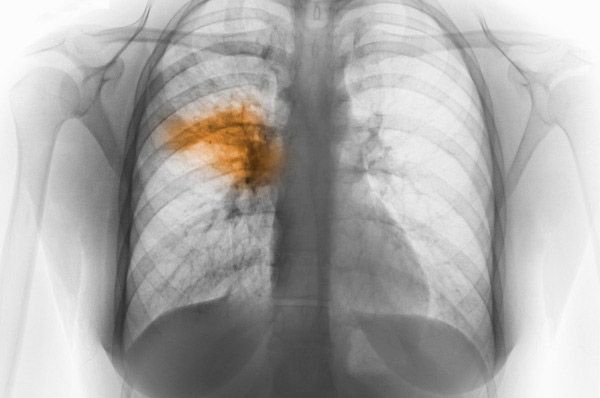
Cea mai importantă metodă în acest caz este examinarea cu raze X a organelor toracice. În prezența leziunilor focale, imaginea prezintă clar tipuri de întunecare sau umbră. O modalitate nu mai puțin eficientă de a diagnostica boala este tomografia computerizată. Datorită acesteia, devine posibilă detectarea infiltrației țesutului pulmonar. În ceea ce privește bronhografia, aceasta face posibilă detectarea cavităților de carie. Adesea se recurge la ajutorul unui studiu radionuclidic al fluxului sanguin pulmonar.
Este imposibil să se pună un diagnostic exclusiv pe baza examinărilor instrumentale. Pentru o imagine completă, este necesar să se obțină rezultatele analizelor de laborator. Medicul decide ce metode instrumentale să utilizeze.
Diagnostic diferențial
Primul pas este examinarea pacientului. Pneumonia se caracterizează printr-o temperatură ridicată, în limita a 38 de grade, frisoane și slăbiciune generală. În această etapă, se utilizează diagnosticul diferențial, deoarece este necesar să se identifice modificările care apar în sistemul circulator. Un test de sânge permite observarea leucocitozei pronunțate. Pe lângă sânge, se examinează și sputa, ceea ce va ajuta la determinarea agentului cauzal al bolii.
Alte „materii prime” nu sunt supuse examinării. Cel puțin, în stadiul de detectare a bolii, nu este nevoie de acest lucru. În timp, urina este supusă examinării. Un nivel ridicat de acid în aceasta indică răspândirea procesului inflamator. Cel mai probabil, rinichii sunt afectați. Diagnosticul se pune pe baza datelor combinate ale studiilor diferențiale și instrumentale. Acest lucru vă va permite să observați toate nuanțele și să prescrieți un tratament eficient care va preveni dezvoltarea complicațiilor.
Cine să contactați?
Tratamentul pneumoniei focale la copii
În primul rând, copilul trebuie spitalizat, boala nu poate fi eliminată de la sine. Când diagnosticul a fost pus cu exactitate, se începe terapia eritropică. În caz de îndoieli, înainte de a începe terapia focală la un copil, trebuie făcută o radiografie.
Astăzi, boala este eliminată cu ajutorul antibioticelor din seria penicilinei. Împreună cu acestea, se utilizează adesea inhibitori enzimatici. Medicamente precum Augmentin și Timentin și-au dovedit eficacitatea în acest caz.
Acasă, trebuie să oferiți copilului îngrijire normală. Pe lângă medicamente, trebuie să mâncați corect și să stabiliți un regim de băut. Dieta ar trebui să constea din mâncăruri ușoare și produse. Se preferă carnea de vită, legumele, fructele și puiul slab. Regimul de băut joacă un rol special. Febra poate duce la deshidratare. O cantitate mare de lichid vă permite să eliminați flegma din organism. Copiii ar trebui să bea 3 litri de apă, acordând preferință apei minerale alcaline, sucurilor de fructe și laptelui.
Este necesar să se respecte repausul la pat. Este important ca lenjeria de pat și lenjeria intimă a bebelușului să fie întotdeauna curate. La urma urmei, când bebelușul are febră, transpirăm mult. Temperatura camerei nu trebuie să depășească 20 de grade. Camera trebuie ventilată, dar, în același timp, să nu se creeze curenți de aer.
Sugarilor trebuie să li se administreze 150 ml de lichid per kilogram de greutate pe zi. Dacă bebelușul este alăptat, mama trebuie să monitorizeze cantitatea de lichid consumată. În spital, cantitatea lipsă de lichid se administrează intravenos.
Medicamente
Tratamentul medicamentos implică utilizarea terapiei antibacteriene. Antibioticele sunt prescrise imediat după diagnosticare. Atunci când se efectuează terapia antibacteriană, trebuie luată în considerare durata prezenței medicamentului în organism. La începutul tratamentului, se preferă antibioticele cu spectru larg. Cel mai adesea, se prescriu Ampicilina, Levomicina și Tetraciclina. Dacă pneumonia a fost cauzată de Pseudomonas aeruginosa, se preferă Nizoralul, Nistatinul și Metronidazolul.
- Ampicilină. Medicamentul se administrează oral, indiferent de aportul alimentar. O singură doză este de 0,5 grame. Doza maximă nu trebuie să depășească 3 grame. Copiii sub 3 ani nu trebuie să ia acest medicament. Sunt posibile reacții alergice, greață, diaree și stomatită.
- Levomicetină. Medicamentul se administrează cu 30 de minute înainte de mese. Dozaj - 0,5 grame, maxim - 3 grame. Medicamentul nu trebuie administrat în caz de boli de piele, precum și de către nou-născuți. Reacții adverse: fenomene dispeptice, halucinații.
- Tetraciclină. Medicamentul se utilizează de 4 ori pe zi, câte un comprimat odată. Se recomandă administrarea cu 30-60 de minute înainte de mese. Contraindicații: copii sub 8 ani, hipersensibilitate. Pot apărea reacții alergice.
- Nizoral. Medicamentul se administrează o dată pe zi. Durata tratamentului depinde de starea pacientului. Persoanele cu disfuncții hepatice și renale severe nu îl pot utiliza. Poate duce la simptome dispeptice.
- Nistatină. Medicamentul se utilizează indiferent de aportul alimentar. Doza este prescrisă individual, perioada de tratament nu depășește 10 zile. Medicamentul nu poate fi utilizat în caz de hipersensibilitate. Nu sunt excluse reacțiile negative din partea organismului, sub formă de alergii și fenomene dispeptice.
- Metronidazol. Medicamentul poate fi administrat atât sub formă de comprimate, cât și de supozitoare. Doza zilnică nu depășește 2 comprimate pe zi. Supozitoarele se administrează rectal noaptea, timp de 10 zile. Medicamentul nu poate fi utilizat în caz de hipersensibilitate. Poate provoca o serie de reacții adverse, inclusiv gust metalic în gură, greață, stare generală de rău.
Antibioticele cu spectru larg utilizate includ: Cefamandol, Mezlocilină și Tobromicină. Durata tratamentului nu trebuie să depășească 15 zile.
- Cefamandol. Medicamentul se administrează intravenos sau intramuscular. Sunt suficiente 50-100 mg pe kilogram de greutate. Doza este selectată de medicul curant. Medicamentul nu poate fi utilizat de nou-născuți. Pot apărea greață, vărsături și erupții cutanate.
- Mezlocilină. Medicamentul este prescris într-o doză de 75 mg pe kilogram de greutate. Medicamentul poate fi utilizat chiar și de nou-născuți, dar cu precauție specială. Persoanele cu sensibilitate crescută la componentele medicamentelor sunt expuse riscului. Nu este exclusă dezvoltarea fenomenelor dispeptice și a alergiilor.
- Tobromicină. Înainte de utilizare, este necesar să se efectueze un test de sensibilitate. Doza este prescrisă strict individual. Se recomandă insistent să nu se utilizeze medicamentul în caz de hipersensibilitate. Pot apărea dureri de cap, greață, letargie generală.
Acestea sunt departe de a fi toate medicamentele utilizate în tratamentul pneumoniei focale. Cele mai comune opțiuni au fost prezentate mai sus. Cum să se efectueze tratamentul și să se ajute, la ce medicamente să se recurgă, decide medicul curant.
Remedii populare
Medicina tradițională este renumită pentru numărul mare de rețete eficiente. Toate acestea permit eliminarea bolii fără a dăuna organismului. Însă atunci când se utilizează medicina tradițională, trebuie luat în considerare un fapt: nu se recomandă utilizarea acesteia fără știrea unui medic. Plantele medicinale nu sunt întotdeauna la fel de eficiente ca un antibiotic de calitate.
Copilului i se recomandă să bea o infuzie fierbinte de iarbă violetă. Se recomandă utilizarea tincturii de lemongrass, de 2 ori pe zi, câte 30 de picături. Cel mai favorabil moment pentru aceasta este dimineața și după-amiaza. Uleiul de măsline obișnuit poate ajuta și el, principalul lucru fiind să fie la temperatura camerei. Fulgii de ovăz cu unt și miere vor ajuta la gestionarea bolii, principalul lucru fiind să fie foarte lichid.
Se recomandă administrarea unui decoct din frunze de aloe cu miere de 3 ori pe zi. Remediul este ușor de preparat, trebuie doar să tăiați o frunză de aloe și să o amestecați cu 300 de grame de miere. Toate acestea se amestecă cu o jumătate de pahar de apă și se fierb la foc mic timp de 2 ore.
 [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ]
Tratament pe bază de plante
Pentru a pregăti remedii eficiente, este suficient să achiziționați pur și simplu plante medicinale. Metodele tradiționale de tratament sunt folosite de mult timp. Datorită lor, orice boală poate fi eliminată, dar înainte de a alege un tratament pe bază de plante, merită să consultați un medic.
- Rețeta nr. 1. Luați părți egale de pulmonară, centaurea tricoloră, salvie, pelin și plantain. Măcinați toate ingredientele și turnați peste ele un litru și jumătate de apă clocotită. Lăsați remediul la infuzat peste noapte și strecurați dimineața. Beți de 2-3 ori pe zi până la vindecarea completă.
- Rețeta nr. 2. Luați cantități egale de cimbru, troscot, mărar, anason, rădăcină de lemn dulce și muguri de pin. Măcinați bine toate ingredientele și turnați peste ele o jumătate de litru de apă clocotită. Lăsați remediul la infuzat peste noapte și strecurați-l dimineața. Luați-l de 2-3 ori pe zi până la vindecarea completă.
- Rețeta nr. 3. Luați frunze sau muguri de mesteacăn, sunătoare, eucalipt, șnur, gamba și trifoi dulce. Diluați toate acestea cu rădăcini de bezea, elecampane, moșcaș albastru și angelică. Florile de lumânărică se adaugă la întregul buchet. Toate ingredientele trebuie măcinate într-o râșniță de cafea și turnate cu o jumătate de litru de apă clocotită. Remediul se infuzează peste noapte, apoi se măcină și se folosește de până la 3 ori pe zi.
Homeopatie
Remediile homeopate și-au dovedit eficacitatea încă din cele mai vechi timpuri. Cu toate acestea, nu pot ajuta pe toată lumea. Adevărul este că se bazează pe componente naturale. Este important ca o persoană să nu aibă alergii la anumite componente. În caz contrar, homeopatia va face rău.
Există anumite medicamente care ajută la combaterea proceselor inflamatorii din tractul respirator, inclusiv a pneumoniei. Îmbunătățirile administrării acestor medicamente se observă deja în a doua zi. Dacă acest lucru nu se întâmplă, merită să se acorde prioritate unui alt medicament.
Arsenicum album. Acest remediu are un efect pronunțat în pneumonia pe partea dreaptă. Antimonium tartaricum. Se utilizează atunci când apare mucus, precum și un sunet de gâlgâit din piept. Bryonia alba. Se utilizează pentru temperatură ridicată, precum și pentru dureri în piept. Kali carbonicum. Se utilizează în timpul unei exacerbări, când bebelușul tremură foarte mult și pleoapele îi sunt umflate. Lycopodium. Ajută bine în cazul pneumoniei pe partea dreaptă. Phosphorus. Se utilizează pentru greutatea în piept, în special când durerea apare atunci când bebelușul se află pe partea stângă. Pulsatilla. Ajută la gestionarea procesului inflamator și calmează copilul. Sulful este utilizat pentru arsuri în plămâni.
Este extrem de descurajat să luați singuri remedii homeopate. Acest lucru ar trebui făcut doar sub îndrumarea unui specialist cu experiență în acest domeniu.
Tratament chirurgical
Intervenția chirurgicală este utilizată extrem de rar. Este indicată pentru anumite categorii de victime. Astfel, tratamentul chirurgical este utilizat pe scară largă numai dacă au apărut complicații sau există riscul dezvoltării acestora.
În unele cazuri, terapia conservatoare își arată ineficacitatea. Acest lucru se întâmplă cu un grad adecvat de activitate. Acest fenomen este posibil atât cu prevalența procesului, cât și cu durata acestuia de cel puțin un an. Leziunea poate depăși plămânul, iar acest lucru necesită corecție chirurgicală. La vârsta de peste 7 ani, precum și cu dezvoltarea complicațiilor, intervenția chirurgicală este singura șansă de a depăși boala.
Intervenția chirurgicală are contraindicațiile sale. Prin urmare, nu poate fi utilizată în cazul unui proces bilateral extins, apărut pe fondul unor boli ereditare determinate genetic. Printre contraindicații se numără și bolile sistemice.
Prevenirea
Măsurile preventive includ întărirea băilor. Bebelușul ar trebui obișnuit cu băile cu aer și masajele umede de la o vârstă fragedă. Acest lucru va ajuta la întărirea sistemului imunitar. Astfel, copilul va avea o capacitate crescută de a rezista la bacterii, viruși și răceli. Prin urmare, prevenția de la o vârstă fragedă este foarte importantă.
În majoritatea cazurilor, pneumonia focală se dezvoltă pe fondul gripei. Prin urmare, prima acțiune preventivă este eliminarea la timp a bolii. Nu neglijați metodele de întărire a imunității copilului.
Dacă bebelușul suferă de boli prelungite, este necesar să se prevină dezvoltarea edemelor. Copilul ar trebui să se întoarcă mai des în timp ce stă culcat. Eliminarea la timp a bolilor cardiovasculare va ajuta la evitarea posibilelor consecințe. În cele din urmă, copilul trebuie învățat să nu inhaleze aer pe gură. Acest lucru ar trebui exclus iarna și toamna. Căile respiratorii pot fi ușor acoperite cu o eșarfă. Este recomandabil să se miște încet, pentru a nu provoca o accelerare a ritmului respirator.
Prognoză
Dacă copilul a primit terapie antibacteriană la timp, evoluția ulterioară a bolii va fi favorabilă. După externare, copilul trebuie înregistrat la un dispensar. Acest lucru va preveni dezvoltarea unei recidive. După externarea din spital, copilul nu ar trebui să meargă la instituții pentru copii. La urma urmei, organismul său este slăbit și există riscul de reinfectare. Dacă respectați aceste reguli, prognosticul va fi pur pozitiv.
Perioada de reabilitare nu trebuie ignorată. Este recomandabil să o petreceți în departamente spitalicești speciale sau în sanatorii. Exercițiile zilnice de respirație vor fi utile. În ceea ce privește nutriția, este important ca aceasta să fie rațională. Reabilitarea cu medicamente trebuie efectuată conform indicațiilor individuale.
Fizioterapia este utilizată pe scară largă. Copilului trebuie să i se administreze plasturi cu muștar, aplicații de ozokerită pe piept. Se efectuează masaj toracic. Dacă toate recomandările sunt respectate cu strictețe, prognosticul va fi exclusiv pozitiv.
 [ 30 ]
[ 30 ]

